超聲引導定位穿刺胸腔積液的臨床意義
段峻梅
德宏州醫療集團中醫醫院超聲診斷室,云南德宏 687400
1 資料與方法
1.1 一般資料
胸腔積液由肺、胸腔和肺外疾病均可引起。臨床上常見的病因和發病機制有:①胸膜毛細血管內靜水壓升高;②胸膜毛細血管通透性增強;③胸膜毛細血管內膠體滲透壓下降,產生胸腔漏出液;④壁層胸膜淋巴引流障礙產生胸腔滲出液;⑤損傷性胸腔積液:外傷(如食管破裂、胸導管破裂)或疾病(如胸主動脈瘤破裂)等原因,胸腔內出現血性、膿性(繼發感染)、乳糜性胸腔積液,屬滲出液。該研究針對2011年1—12月37例胸腔積液的患者進行超聲引導定位穿刺。該組37例胸腔積液患者均為住院病人,其中年齡階段為20~68歲(平均年齡28.1歲)。其中男性24例,占63%。女性13例。占37%.其中大量胸腔積液13例,中等量積液10例包裹性積液9例少量積液5例(經病理證實);均為超聲引導定位穿刺抽液經實驗室進行生化檢查及細菌培養為臨床提供病因診斷。
1.2 方法
使用美國GELogio-200型黑白起聲診斷儀,探頭頻率3.5MHz進行縱、橫切面掃查,測量縱、寬最佳深度,以此進行最佳穿刺點。穿刺的時候檢查患者身體狀況,如身體狀態良好,患者可以坐在椅子上,雙手環胸抱肩,少量胸水的大齡患者可采用半臥位或側臥位。根據胸腔積液部位選擇液層最厚部位或者下部為穿刺點,穿刺點與探頭方向垂直判斷進針方向,避開內臟,女性乳房。在穿刺的時候要對皮膚進行消毒,再刺入之前作深呼吸狀態,在對液體進行適量的抽吸時應該適時的緩慢向外推針,以便抽盡胸水,為防止氣體進入胸腔,醫師應在抽出大量液體后應及時插入針芯。如果患者為膿胸,可對患者胸腔進行多次沖洗,每當抽吸胸水過程完結之后,為保障患者,可向患者胸腔注入相應的藥物,如果患者胸水的量比較多,則不可一次性抽盡,否則可置管引流,引流管置于液體低水平位。
2 結果
該組37例胸腔積液患者均為住院病人,經過超聲定位穿刺胸腔血液一次性成功率占96%,二次成功率在4%。結核性胸腔積液13例,右心功能不全胸腔積液7例,外傷性血胸7例,肺部惡性腫瘤及轉移性腫瘤引起胸腔積液6例,其他疾病合并胸腔積液患者4例。胸腔積液是臨床常見的病,是由各種疾病引起,因病因與積液性質不同所以在超聲中表現也不同,科室主任可依據超聲所表現出來的圖像及患者臨床表現或病史做出初步診斷,如結核性胸腔積液患者年齡大多為28~40歲。引發結核性胸腔積液的途徑有:①肺門淋巴結核的細菌經過淋巴管逆流到胸膜;②鄰近胸膜的肺結核病灶破潰,致使結核桿菌或者結核感染的產物直接進入胸膜腔內;③急性或者亞急性血行播散性結核引發胸膜炎;④機體變應性比較高,胸膜對結核毒素出現高度反應,從而出現滲出;⑤胸椎結核與肋骨結核向胸膜腔潰破。之前對結核性胸腔積液系胸膜對結核毒素過敏的觀點是片面的,因為80%的結核性胸腔積液壁層胸膜有典型的結核病理改變已經經針式胸膜活檢或者胸腔鏡活檢證實了。所以,結核性胸腔積液的主要發病機制是結核桿菌直接累及胸膜。臨床主要表現為發熱、咳嗽伴病側胸痛、盜汗、氣急乏力等癥狀,此癥呈現扁圓形或者半月形無回聲區,上界在第7~8肋間,側邊界在腋中線到腋后線,包膜較厚,其內透聲較差,胸內見點狀、條索狀、多房蜂窩狀分隔(圖1A),無回聲區不伴隨呼吸體位變化,臨床進行胸腔穿刺術難度比較大,在超聲引導下定位,選擇在無回聲區較寬部位進行抽液。10例患者第1次檢查胸腔積液厚度約為25~35mm,平均33mm,經超聲監測下抽吸出淡黃色液體,并見液體量逐漸減少直至無液體流出(圖1B)。
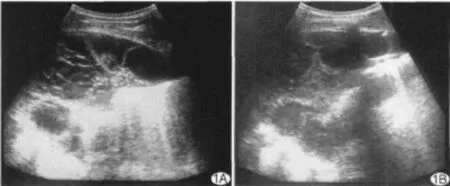
圖1 結核性胸腔積液
3 討論
胸腔積液患者應在超聲引導下進行穿刺抽液,但定位穿刺中應注意:①患者要有和醫生密切配合的思想準備,消除焦慮、懼怕和緊張的心理。②穿刺應細心,手法要熟練,嚴格消毒,避免引發新的感染、血胸、氣胸或者誤傷血管、肝臟、心臟和脾臟。 ③最好的定位穿刺位置為縱、橫相交的無回聲最深處,穿刺時應當注意身體的位置等以免對內臟造成傷害[1]。④積液多數沉積在肺底和膈角處,所以穿刺點位置應在腋后線肩胛線上的較低肋間隙。通過肋骨超聲顯象在一定程度上也可提高穿刺成功率[2]。⑤穿刺時進針深度應大于胸壁本身及增厚胸膜的厚度1~2cm。正常膈肌的呼吸移動幅度是1.0~2.5cm,容易傷及內臟應當小心作業。⑥胸腔積液應與腹腔積液、膈下積液及膈胸膜增厚相鑒別[3]。⑦胸腔穿刺結束以后應該靜臥2h左右。
超聲引導胸腔積液穿刺定位具有較高的臨床應用價值。而且在超聲引導下穿刺血液大大了彌補了X線定位的不足。超聲引導穿刺加強并指導了臨床治療及療效觀察的臨床意義和實用價值。
[1] 余曉晴.超聲引導穿刺的使用含義[J].中國醫療前沿,2006,22(5):232-233.
[2] 張眠.超聲顯像在胸腔積液穿刺定位中的應用價值[J].中華現代中西醫雜志,2007,6(2):21-22.
[3] 李紅英.超聲對胸腔積液的定位方法及探討[J].中國實用醫藥,2009,6(3):118.

