復雜性下尿路排尿功能障礙患者影像尿動力學檢查78例臨床分析
劉 鶯,徐月敏,谷寶軍,費肖芳
上海交通大學附屬第六人民醫院泌尿外科,上海 200233
下尿路排尿功能障礙以各種儲尿期和排尿期下尿路癥狀(Lower urinary tract symptoms,LUTS)為主要表現,常混合存在,臨床診斷較為困難。ICS推薦尿動力學檢查作為該類疾病的重要檢查方法,定性診斷膀胱逼尿肌、尿道括約肌功能異常[1]。但當患者合并明顯的解剖異常或病情較復雜臨床醫師希望獲得更精確的診斷信息時,普通尿動力學檢查往往無法做出相關診斷,如加入下尿路同步影像可能成為較好的診斷手段。本研究擬從功能學和形態學兩個方面探討不同性別各種復雜性下尿路排尿功能障礙患者的影像尿動力學特點,討論行影像尿動力學檢查的應用價值,為此類患者臨床診斷和進一步治療提供更多良好參考。
1 資料與方法
1.1 一般資料
2009年5月至2012年6月因各種復雜性下尿路排尿功能障礙在我院行影像尿動力學(Videourodynamic study,VUDS)檢查患者 78例,其中男性38例,女性40例,年齡19~75歲,平均47歲。患者均以各種儲尿期和排尿期LUTS癥狀為主訴,合并解剖異常或其他慢性神經系統疾病史,或有手術失敗史擬行進一步手術治療。存在明確神經系統疾病史者10例(創傷性脊髓損傷、脊柱術后、腦梗后、糖尿病或帕金森氏病等),男女性各5例;無明確神經系統疾病史者68例,其中男性33例,女性35例。
1.2 檢查方法
所有未留置尿管的患者均先行自由尿流率測定(女性:坐位,男性:立位),分析尿量、最大尿流率(Qmax)及排尿曲線形狀,要求尿量>150 ml。對于留置導尿管的患者拔除導尿管后直接行VUDS。
應用尿動力學分析儀(Laborie公司生產)及其配套數據記錄分析軟件(UDS 120)、數字化X線檢查手術床(Uroskop Access,SIEMENS公司生產)對患者進行全面VUDS檢查。所有檢查過程均照國際尿控協會(ICS)規定操作[1]。一般檢查體位為患者習慣的排尿體位(女性:坐位或半坐位,男性:立位,個別高齡或一般情況較差者為平臥位),檢查過程中盡可能不變換體位。將三腔膀胱測壓管(7F)和雙腔直腸測壓管(12F)分別置入膀胱和直腸內,測量膀胱壓(Pves)和腹壓(Pabd);表面電極檢測外括約肌肌電圖(Electromogram,EMG)。將各壓力傳感器在大氣壓下恥骨聯合上緣水平體外置零后,正確連接各導管,囑患者咳嗽等檢測儀器的工作狀態是否符合要求,必要時予以相應調整,直至滿意。Pves、Pabd、逼尿肌壓(Pdet)、EMG、膀胱灌注量、排尿量和尿流率顯示在各通道上。檢查正式開始前用注射器抽盡殘尿。造影劑為15%~20%泛影葡胺,充盈期灌注速度為30~50 ml/min,并根據患者的反應和是否能重復出癥狀來調整速度。若為膀胱順應性極差且出現逼尿肌過度活動,則灌注速度調整為10 ml/min。檢查包括充盈期膀胱壓力測定(Cystometrogram,CMG)、排尿期壓力-流率測定(Pressure-flow study,PFS)和同步X線透視顯像錄像、定點照相取樣觀察膀胱、尿道的實時動態變化,導管法殘余尿量測定,靜止期尿道內壓測定(Urethral pressure profile,UPP)。
結果判定:膀胱低順應性、逼尿肌過度活動(Detrusor overactivity,DO)、逼 尿 肌 活 動 低 下(Detrusor underactivity,DU)、逼尿肌—括約肌協同失調(Detrusor spincter dyssynergia,DSD)、膀胱出口梗阻(Bladder outlet obstruction,BOO)、壓力性尿失禁(Stress urinary incontience,SUI)、膀胱感覺、膀胱順應性等定義均參考ICS關于下尿路功能名詞的標準化報告[2]。本研究中,DO的診斷標準為充盈期逼尿肌不自主低幅度期相性或持續性收縮,伴或不伴尿道內尿液漏出,無下限設定;同步顯像提示隨逼尿肌收縮出現膀胱頸口開放、尿道內造影劑填充、甚至尿道外口漏尿。BOO的影像診斷標準為逼尿肌持續收縮時膀胱頸和遠端尿道間存在梗阻、不開放或開放不全,本研究采用影像學診斷。
2 結果
78例患者中,因膀胱測壓管置入困難(在后尿道內迂曲打折,無法進入膀胱內)而中止檢查4例(均為男性,尿道造影及尿道膀胱鏡提示膀胱頸部抬高2例,后尿道狹窄1例,前列腺隱窩1例)。剩余74例中神經源性膀胱8例,非神經源性膀胱59例,各項指標均正常7例。
2.1 神經源性膀胱
神經源性膀胱8例,男女性各4例,均有明確神經病變,可同時存在直腸功能障礙,UDS中出現儲尿期DO、膀胱低順應性或排尿期DU、DSD,同步影像提示最大膀胱容量(Maximum cystometric capacity,MCC)增大、膀胱呈“圣誕樹形”外觀、出現膀胱輸尿管返流(Vesico-urethral reflux,VUR)等。以DU為主要表現者3例,其中男性1例,女性2例,均無腎積水表現,UDS檢查提示Pdet.max低下,“腹壓排尿”型,同步影像提示排尿時膀胱、尿道位置隨腹壓增加下移,膀胱頸口開放或未開放。DO2例,均為男性,均無腎積水表現(見圖1)。低順應性膀胱合并腎積水2例,男女性各1例,均為雙側VUR。DSD 1例,為女性,表現為排尿期Pves升高同時肌電圖活動明顯增強,無VUR。
2.2 非神經源性膀胱
非神經源性膀胱59例,其中男性28例,女性31例。BOO29例,其中BPO 3例(見圖2),POP 5例,膀胱頸部梗阻13例(男性5例,女性8例),后尿道梗阻3例,失調性排尿5例(均為女性)。DU13例,共8例女性患者中有5例因無法排尿未行PFS測定,經同步影像結合PFS“腹壓排尿”型結合診斷(見圖3)。DO3例(男性1例,女性2例);真性尿失禁4例(男性2例,女性2例);前列腺術后SUI 10例。
2.3 其他
VUDS檢查各項指標均正常7例。其中男性3例,臨床診斷分別為精囊、射精管囊腫1例,外傷后膀胱占位1例,外傷后腰椎損傷、NGB可能1例;女性4例,臨床診斷分別為TURBN術后排尿困難1例,其他原因“下尿路梗阻”3例。

圖1 男性NGB(創傷性脊髓損傷):充盈期見多個DO波,表現為逼尿肌反射亢進,伴左側VUR,同步影像顯示充盈期膀胱頸部、前列腺部尿道持續開放,膀胱、尿道結石Fig 1 Neurogenic bladder in male(caused by tramatic spinal cord injury):During cystometrogram,there were several DO waves which represented detrusor hyperreflexia at filling phase.Synchronized image showed left vesicoureteral reflux;bladder neck and prostatic urethra’s keeping opening,bladder and urethral stones
另有8例患者行VUDS檢查后改變原臨床診斷。其中男性3例,原診斷BPH引起BPO2例,后診斷為尿道球膜部狹窄1例、DU合并膀胱頸部梗阻1例;原診斷外傷后腰椎損傷、NGB可能1例,行VUDS檢查各項指標均正常。女性4例,原診斷腦梗后排尿困難、NGB可能1例,后診斷為DU,其他尿動力學指標正常,故排除 NGB;原診斷女性BOO4例,后均診斷為DU。
3 討論

圖2 男性BPO:排尿期“高壓低流”特征性曲線,同步顯像提示前列腺部尿道尿流細Fig 2 Benign prostate obstruction:characteristic curve at voiding phase—“high pressure and low flow”.Synchronized image showed weak stream of urine at prostatic urethra.Sch?fer nomogram:Grade Ⅲ
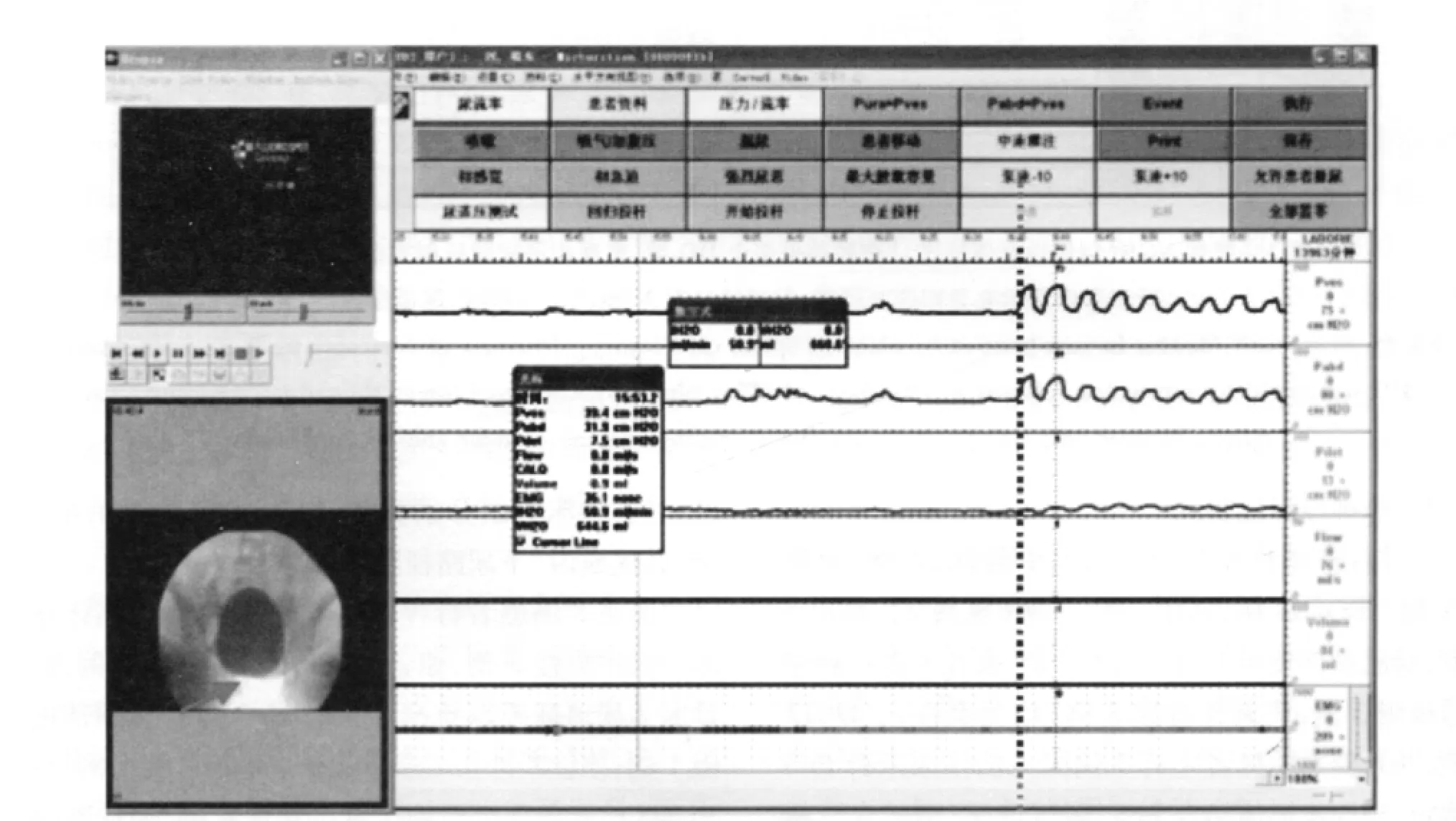
圖3 女性DU:腹壓排尿型,逼尿肌收縮無力,無法帶管排尿,無法PFS測定,同步顯像提示排尿期膀胱頸口未開放Fig 3 Detrusor underactivity in female:Type of abdominal pressure voiding.The patient was unable to voidng with catheter and complete pressure-flow study.Synchronized image showed that bladder neck wasn’t open during voiding phase
下尿路排尿功能障礙的病因、發病機制復雜,仍需要多學科共同研究,對該類疾病的診斷就是切入點之一,臨床監測其進展,防止或減少并發癥具有重要意義[3,4]。國外很早即開展了此類疾病相關的實驗和臨床研究,從尿動力學角度探討臨床特點、發病機制,對認識、診斷和治療此類疾病產生了重要和深遠的作用。很多不明原因的下尿路排尿功能障礙患者經過全面的尿動力學檢查后,通過發現其存在不同程度的膀胱逼尿肌、尿道括約肌功能異常,為下尿路功能提供尿動力學診斷依據,從而指導其治療。但對一些復雜性排尿功能障礙(如復雜性神經源性膀胱尿道功能障礙、復雜性尿失禁、復雜性膀胱出口梗阻、女性排尿困難、可控性尿流改道后等),普通尿動力學無法做出明確診斷和精確定位診斷,而影像尿動力學通過X線透視同步顯影,可較好地觀察解剖異常、理解尿動力學各參數間的互相關系,從功能和形態表現兩方面互相印證,共同解釋疾病的病理生理過程,也更易鑒別和除外人工誤差。VUDS目前被認為是尿動力學檢查中最為準確的方法,是國際上應用最廣泛的尿動力學檢查手段[5]。
不同神經病變所致神經源性膀胱尿道功能障礙的特點不同,且此類患者常并有VUR、膀胱形態異常改變等情況,有的已形成梨形膀胱、圣誕樹形膀胱、膀胱憩室等,這主要與神經損傷有關。普通尿動力學檢查對評估上尿路風險、判斷膀胱形態功能變化的價值有限,因此,對這類患者需常規行影像尿動力學檢查。多個研究已證實,VUDS能夠準確判斷基于排尿障礙的腎積水的原因[6-9]。一般將充盈期Pves>40 cmH2O或出現VUR時的膀胱容量稱為膀胱安全容量。膀胱儲尿期尿液超過其安全容量后就會對上尿路產生損害。因此準確判斷膀胱安全容量對于治療神經源性膀胱尤其關鍵。本研究收集神經源性膀胱患者資料尚有限,僅發現2例創傷性脊髓損傷患者(脊柱術后)出現VUR,均為低順應性膀胱合并腎積水,充盈期Pves均未達40 cmH2O即出現VUR(分別為18 cmH2O、21 cmH2O),膀胱內部分造影劑外流。因此,只有VUDS能反映出真正的充盈期Pves,是判斷此類疾病唯一準確的方法。1例女性帕金森氏病患者充盈期未見DO,但出現充溢性尿失禁;排尿期DU伴括約肌收縮功能障礙(似DSD)。神經源性DSD多為連接腦橋排尿中樞和骶髓排尿中樞的神經通路中斷引起,特點為逼尿肌不自主收縮時出現尿道括約肌不自主收縮,僅見于神經病變在腦干(腦橋排尿中樞)和骶髓(骶髓排尿中樞)之間的患者,這需與常見的獲得性排尿障礙相鑒別。但并非所有明確神經系統病變均產生相應神經源性膀胱尿道功能障礙,本研究中有2例患者經VUDS改變原臨床診斷:分別為原診斷外傷后腰椎損傷、NGB可能男性1例,行VUDS檢查各項指標均正常;原診斷腦梗后排尿困難、NGB可能女性1例,后診斷為DU,其他尿動力學指標均正常,故排除NGB。
男性尿道、前列腺術后排尿障礙(尿失禁、排尿困難等)的鑒別診斷亦是臨床難點之一。通過VUDS能排除NGB、基本鑒別尿失禁的不同類型,并可通過觀察膀胱尿道功能、儲尿期膀胱頸口開放情況、尿道壓力值等指導臨床選擇男性抗尿失禁治療方案和手術術式[15]。本研究收集男性TURP術后尿失禁13例,VUDS診斷為SUI10例,真性尿失禁2例,DO伴UUI1例。本研究中12例SUI或真性尿失禁患者均行經閉孔途徑懸吊球部尿道治療,10例治愈、2例好轉。研究表明,膀胱順應性、尿道多次手術史、放化療史是影響術后療效的重要因素。女性單純性SUI一般不推薦行尿動力學檢查[15],此類患者也未納入本次研究范圍。本研究納入尿道重建術后尿失禁3例,經VUDS證實為真性尿失禁2例,DO伴UUI 1例,已行相應膀胱頸部重建術治療或藥物治療。
BOO指在一類以逼尿肌壓力增加和尿流率減低為特征性表現的排尿期梗阻性疾病[2]。按發育可分為先天性梗阻和后天性梗阻;按發病機制可分為解剖性梗阻和功能性梗阻[5]。解剖性梗阻包括膀胱頸部梗阻和尿道梗阻。有作者再將解剖性異常再分為外源性因素、尿道自身因素和膀胱尿道腔內因素等[11]。功能性梗阻則包括逼尿肌—膀胱頸部功能失調、逼尿肌-尿道外括約肌協同失調、失調性排尿等。但臨床上常合并發生。不同性別患者的臨床表現差異較大,臨床上男性患者多以排尿困難為主要癥狀,可合并尿頻、尿不盡感等;而女性患者癥狀則較多樣。BOO的診斷主要依靠排尿期PFS結合X線同步影像。BOO與DU在臨床上都以排尿困難為主要癥狀,無特異性、不易區分。尿動力學檢查是行鑒別診斷的主要方法。DU具體表現“低壓低流”,即Qmax降低、排尿期Pdet低下,另可有排尿量減少、殘余尿量增多;甚至可能因逼尿肌收縮無力,致排尿期膀胱壓始終無法高于尿道壓、或合并DESD,則導致無法排尿;同時膀胱出口無明確梗阻依據。
關于男性下尿路梗阻,患者臨床癥狀常與客觀檢查結果不符或保守治療效果不明顯,如前列腺增生(Benign prostate hyperplasia,BPH)中很多大前列腺(BPE)患者并沒有前列腺梗阻(Benign prostate obstruction,BPO),而很多小前列腺患者(前列腺體積<30 ml)存在BPO,這時進一步行尿動力學檢查分析患者逼尿肌、尿道括約肌功能情況和影像學顯示梗阻部位很重要[4,6,8]。PFS 已成為診斷男性BOO的“金標準”,已有多種列線圖如A-G圖、ICS列線圖、Sch?fer列線圖等可反映梗阻的嚴重程度。本研究主要使用Sch?fer列線圖+影像尿動力學依據診斷男性BOO。本研究中以排尿困難為主訴男性患者16例,前列腺、尿道術后排尿困難10例,小前列腺引起下尿路梗阻6例,其中大量殘余尿(PVR 400 ml)伴上尿路重度積水者1例。VUDS診斷為BPO3例,膀胱頸部梗阻5例,后尿道梗阻3例,DU5例。
既往認為,女性膀胱出口梗阻少見,但已有多項研究報道在有持續性LUTS的患者中,其發生率達6% ~23%[14]。女性尿道比男性短、缺乏類似前列腺結構、排尿時盆底松弛,故女性正常排尿時較男性有更高的尿流率和較低的排尿壓,即使正常女性的尿動力學指標也有很大的變異性,故男性的診斷標準不太適用于女性[9,11,12],而女性 BOO 的診斷標準仍未統一。已有的參考標準包括①壓力一流率測定值:Qmax<15 ml/s,Pdet@Qmax>20 cmH2O(1998截點值);② Qmax<11 ml/s,Pdet@Qmax>21 cmH2O(2000校正截點值);③ Qmax<12 ml/s,Pdet@Qmax>25 cmH2O(2004校正截點值);④參照Blaivas-Grouz圖,⑤影像尿動力學(在逼尿肌持續收縮時膀胱頸和遠端尿道間存在影像學證據的梗阻)。Akikwala等通過對154例可能存在BOO的女性行前瞻性檢查、比較上述標準后認為,影像尿動力和1998截點值結果類似,且與臨床標準較符合;而B-G圖對梗阻的評估過高、2004年截點值則評估過低。Gravina等在此基礎上又強調指出BOO指數(BOO index,BOOI=Pdet@Qmax-2 Qmax)在診斷女性是否存在梗阻中的價值,他們認為BOOI≥-8且Qmax≤15 ml/s時,在尿動力學上診斷BOO最有意義。目前較為公認的“金標準”是:影像尿動力學提示在逼尿肌持續收縮時膀胱頸和遠端尿道間存在梗阻、不開放[11,12,16],這也作為本研究中女性BOO的診斷標準,而PFS結果僅作為參考。女性患者以排尿困難為主訴26例:VUDS診斷為BOO18例,其中POP 5例,膀胱頸部梗阻8例,失調性排尿5例;DU8例。值得注意的是,由于排尿期逼尿肌無力和/或DESD,8例DU患者中有5例未能排尿期留置膀胱測壓管時自行排尿,導致Qmax.p和Pdet.Qmax無法測定,但可通過排尿期無明顯逼尿肌收縮、“腹壓排尿”型結合同步影像診斷。以上研究結果說明對于無法完成排尿周期,排尿期數據缺失的患者來說,VUDS有其他檢查不可替代的作用。
失調性排尿(Dysfunctional voiding)1973年首先由Hinman等提出,故又稱為Hinman綜合征。正常排尿是由尿道外括約肌松弛的同時有持續逼尿肌收縮來實現的,在沒有已知的神經原性膀胱疾病的情況下,排尿時的尿道括約肌不正常的收縮可能導致功能性的膀胱出口梗阻。多見于兒童和青少年,在成年女性中此病也常有發生,臨床主要表現為不能排空膀胱、反復感染和尿失禁。有研究認為,失調性排尿可能是引起女性功能性BOO最重要的原因。在儲尿期,逼尿肌發生不穩定收縮時,控制急迫性排尿的調節反應是依賴盆底肌和外括約肌的收縮;成為習慣后,在主動排尿期亦采取同樣的反應,形成失調性排尿,尿流呈間斷性,殘余尿增多。本研究中,失調性排尿均見于女性患者,其膀胱鏡檢查均無明顯膀胱頸部或尿道解剖性梗阻表現,也說明失調性排尿也是功能性BOO的重要原因之一。
雖然X線同步影像尿動力學檢查硬件設備要求較高,初期投資較大,且檢查過程較復雜、操作費時,但VUDS對復雜性下尿路排尿功能障礙患者的診斷和治療具有重要意義,能更精確地了解患者逼尿肌、尿道括約肌功能和解剖異常部位,并對下尿路病變的部位和程度做出定性定位診斷和相應分類,為下一步治療提供了可靠依據。對于無法完成排尿周期,排尿期數據缺失的患者來說,VUDS有其他檢查不可替代的作用。本研究收集例數尤其是神經源性膀胱例數較少,獲得結果有限,將來有必要開展更大樣本的對照研究以更好地評價VUDS的應用價值,為實驗研究、臨床診斷和進一步治療尤其是手術治療提供更多有價值信息。
[1] 1Sch?fer W,AbramsP,LiaoL,etal.Goodurodynamic practices:uroflowmetry,filling cystometry,and pressure-flow studies[J].Neurourol Urodyn,2002,21(3):261-274.
[2] Abrams P,Cardozo L,Fall M,et al,The standardisation of terminology in lower urinary tract function:report from the standardisation sub-committee of the International Continence Society[J].Urology,2003,61(1):37-49.
[3] van Mastrigt R,Griffiths DJ.ICS standard for digital exchange of urodynamic study data[J].Neurourol Urodyn,2004,23(3):280-281.
[4] Kuo HC.Videourodynamic analysis of pathophysiology of men with both storage and voiding lower urinary tract symptoms[J].Urology,2007,70(2):272-276.
[5] 金錫御,宋波.臨床尿動力學[M].北京:人民衛生出版社,2002:128-145.
[6] 吳新華,陳敏,陳朝暉,等.下尿路排尿功能障礙患者的影像尿動力學評估[J].臨床泌尿外科雜志,2006,21(3):203-205.
[7] 鞠彥合,廖利民,李東,等.神經源性膀胱尿道功能障礙患者的影像尿動力學研究[J].中華外科雜志,2008,46(20):1525-1528.
[8] 張鵬,武治津,楊勇.影像尿動力檢查在下尿路排尿障礙疾病診斷中的作用[J].中華外科雜志,2010,48(17):1321-1324.
[9] 張鵬,武治津,楊勇,等.影像尿動力學檢查在診斷女性下尿路排尿功能障礙疾病中的應用[J].中華外科雜志,2012,50(5):438-442.
[10] Bosch JL,Cardozo L,Hashim H,et al.Constructing Trials to Show Whether Urodynamic Studies Are Necessary in Lower Urinary Tract Dysfunction[J].Neurourol Urodyn,2011,30(5):735-740.
[11] Jerry Blaivs,Michael B,Chancellor Jeffrey Weiss,et al(原著),吳士良(主譯).尿動力學圖譜[M].第2版.北京:人民衛生出版社,2008:107-129.
[12] Akikwala TV,Fleischman N,NittiVW.Comparison of diagnostic criteria for female bladder outlet obstruction[J].J Urol,2006,176(5):2093-2097.
[13] Goldman HB,Zimmern PE.The treatment of female bladder outlet obstruction[J].BJU Int,2006,98(Suppl 1):17-23.
[14] Kaufman MR,Scarpero H,Dmochowski RR.Diagnosis and management of outlet obstruction in the female[J].Curr opin Urol,2008,18(4):365-369.
[15] Blaivas JG, Female lower urinary tract symptoms:pharmacotherapeutic consequence[J],BJU Int,2000,86(Suppl 2):1-10.

