特發性癲癇相關性副腫瘤性邊緣葉腦炎的臨床研究
趙愛云
癲癇是神經系統疾病中僅次于腦卒中的第二大常見疾病。特發性癲癇是病因不明,未發現腦部有足以引起癲癇發作的結構性損傷或功能異常,副腫瘤性邊緣葉腦炎臨床常表現為癲癇發作,但因其發病率極低,早期常無腦影像學及全身腫瘤的表現,常被臨床醫生誤診或漏診。我院神經內科2005年1月至2010年5月診治特發性癲癇患者109例,其中5例合并副腫瘤性邊緣葉腦炎(paraneoplastic limbic encephalitis,PLE),本文就其臨床表現、腦脊液及影像學特點、治療分析如下,旨在提高對本病的認識,減少誤診率。
1 資料與方法
1.1 一般資料 109例特發性癲癇患者均為我院就診的門診和住院患者,均符合癲癇診斷標準,男87例,女22例;年齡10~76歲,平均年齡(21±3)歲;其中合并PLE 5例,既往無癲癇病史。
1.2 分組 5例癲癇伴發PLE患者為觀察組,104例癲癇不伴PLE患者為對照組。
1.3 檢查 腦電圖:所有患者均行腦電圖檢查。實驗室檢查:觀察組患者和對照組隨機抽選的20位患者腦脊液檢查。影像學檢查:所有患者均行顱腦MRI檢查,觀察組1例患者行顱腦正電子發射掃描(PET)檢查,所有患者根據病情選擇性進行胸部X線、CT及腹部超聲檢查。
1.4 治療方法 觀察組患者診斷為癲癇后給予卡馬西平口服,0.2 g,2 次/d,逐漸增為0.2 g,3 次/d。例3 腫瘤切除化療,例1、2、4、5 例合用強的松 40 mg,1 次/d,逐漸減量。
1.5統計學分析應用SPSS 11.5統計軟件,計量資料以±s表示,采用t檢驗,計數資料采用χ2檢驗,P <0.05為差異有統計學意義。
2 結果
2.1 特發性癲癇合并PLE的發生率及癲癇類型 109例癲癇患者其中有5例合并PLE,其發生率為4.6%;發病年齡45~76歲,平均年齡(67±5)歲。癲癇發作類型根據1985年中華醫學會第一屆全國癲癇學術會議分類標準,5例PLE患者癲癇分型,其中全身性強直-陣攣發作4例,復雜部分性發作1例。
2.2 臨床表現 觀察組例1患者就診時全身強直-陣攣發作,伴有記憶力障礙、定向障礙、表情淡漠;例2、3、4患者就診時全身強直-陣攣發作,輕微焦慮抑郁,后逐漸出現記憶障礙、言語錯論、定向障礙,幻覺等;例5就診時癲癇為復雜部分性發作,無其他表現,5個月后逐漸出現記憶障礙。對照組患者除癲癇發作外,無其他明顯表現。
2.3 腦電圖 例1、例2和例3患者腦電圖見慢波、棘波、尖波,以顳葉為主;例4和例5腦電圖正常。對照組患者中45例腦電圖見慢波、棘波、尖波。
2.4 腦脊液 觀察組患者腦脊液炎性改變,淋巴細胞增多(平均8×106/L),蛋白高(平均0.97/L)。對照組20例腦脊液正常。
2.5 影像學檢查 觀察組例1和例2顱腦MRI顳葉長T1、長T2信號,例3腦MRI未見異常,但腦部PET表現為顳葉代謝增強,放射性濃集。例4和例5腦MRI正常。對照組腦MRI未發現明顯異常。
2.6 癲癇與腫瘤發現的時間關系 例1在就診時肺CT發現肺癌;例2就診后3個月發現肺癌;例3就診后1個月發現肺癌,例4于6個月后發現肺癌,例5于12個月后發現乳腺癌。
2.7 治療與預后 觀察組患者診斷為癲癇后給予卡馬西平口服,0.2 g,2 次/d,逐漸增為 0.2 g,3 次/d,癲癇不能控制。例 3腫瘤切除化療后癲癇未再發作,例1、2、4、5合用強的松40 mg,1次/d,病情明顯好轉,癲癇發作明顯減少。對照組患者給予卡馬西平等抗癲癇藥治療后癲癇得到不同程度的控制。2組患者發病平均年齡、伴發癥狀、腦MRI、腦脊液、治療、合并腫瘤有明顯差異(P <0.05)。見表1。
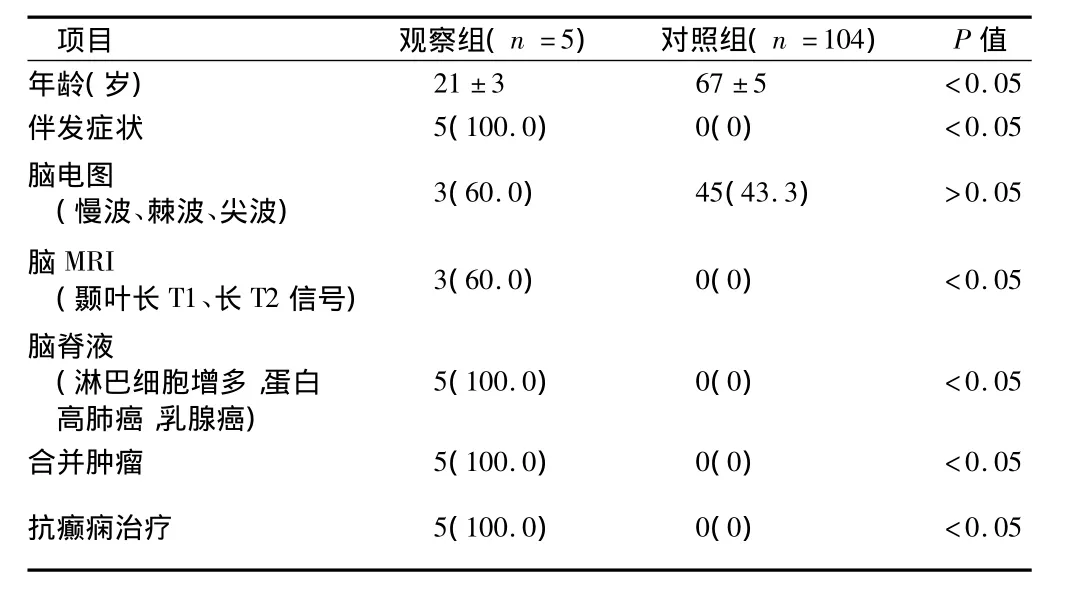
表1 2組患者臨床表現及輔助檢查結果比較 例(%)
3 討論
神經系統副腫瘤綜合征(paraneoplastic neurological syndrome,PNS)是腫瘤非直接侵犯及非轉移引起的神經和(或)肌肉組織損傷的一組綜合征,稱之為腫瘤的遠隔效應。副腫瘤性邊緣葉腦炎是以顳葉和邊緣葉損傷為主的一種罕見的PNS,50%~60%的原發腫瘤是肺癌,其次是睪丸癌,還可見乳腺癌等,臨床表現為多種形式的癲癇、記憶障礙、定向障礙、行為異常、焦慮抑郁等。腦脊液80%不正常,可有淋巴細胞、蛋白、IgG增加,腦電圖可正常或單側、雙側顳葉慢波、尖波,腦MRI和CT異常率達到65% ~80%,主要是顳葉在T2WI和FLAIR相高信號[1]。腫瘤對神經系統產生遠隔效應的機制目前并不十分清楚。比較公認的發病機制是癌相關神經抗原,認為某些癌腫與神經、肌肉組織存在共同抗原決定,腫瘤細胞作為抗原啟動機體產生高度特異性抗體,在補體的參與下,殺傷腫瘤細胞,同時也對機體的神經、肌肉起到損傷,破壞的神經、肌肉組織,進一步刺激神經、肌肉組織中B細胞產生更多的抗體,引起更強烈、更廣泛的免疫應答發應。60%PLE患者體內存在自身抗體Anti-Hu及Anti-Ma2抗體[1],Anti-Hu抗體是一種抗核抗體,通過補體結合存在于細胞核中,其多影響邊緣葉、腦干、脊髓灰質及脊髓后索、后根及外周感覺神經元。109例特發性癲癇患者中有5例合并PLE,其發生率為4.6%。觀察組患者既往無癲癇病史,腦MRI未發現腦部有腫瘤、腦血管病灶等,排除了其他繼發性癲癇可能。2組患者發病平均年齡、伴發癥狀、腦MRI、腦脊液、治療有明顯差異(P<0.05)。觀察組患者年齡偏高,隨病情進展伴發記憶障礙、定向障礙 、言語錯亂等,3例腦MRI正常,2例腦顳葉長T1、長T2信號,腦脊液炎性改變,腫瘤切除化療或抗癲癇藥與激素合用能控制病情。2組患者的癲癇發作分型及腦電圖表現無差異,腦電圖呈慢波、尖波、棘波。對照組患者給予卡馬西平等抗癲癇藥治療后癲癇得到不同程度的控制。觀察組患者診斷為癲癇后給予卡馬西平口服癲癇不能控制。1例腫瘤切除化療后癲癇未再發作,另4例合用強的松病情明顯好轉,癲癇發作明顯減少。PLE出現癲癇單用抗癲癇藥治療,不能控制癲癇發作,肺癌切除化療或合用激素治療病情得到控制,說明癲癇發作與全身癌腫有關,另一方面說明此類癲癇治療必須同時治療癌腫。所以對原發腫瘤的發現和治療尤為重要。5例患者最后確診肺癌4例,乳腺癌1例,提示肺癌出現PLE幾率高。病因不明,暫時不能確定腦內器質性病變者出現的癲癇是特發性癲癇,腦內各種明確的病變或損傷所致的癲癇是癥狀性癲癇,如腦梗死、腦出血、腦腫瘤等所致的癲癇。PLE患者出現癲癇,但顳葉并無腫瘤,主要考慮是由PLE全身腫瘤的遠隔效應。PLE患者癲癇發作機制:癲癇是多種原因導致的腦部神經元高度同步化異常放電的臨床綜合征,致癇灶神經元異常放電是癲癇發病的電生理基礎[1],PLE患者全身腫瘤的遠隔效應致顳葉神經元損傷,異常放電。本研究觀察組有2例腦MRI發現顳葉長T1、長T2信號,有1例腦PET表現為顳葉代謝增強,放射性濃集,為癲癇發作找出了病理依據。
臨床表現及影像學檢查是診斷 PLE的重要手段[2]。Gultekin等[3]提出PLE診斷標準:(1)有近記憶減退、癲癇發作或精神異常等邊緣系統受累的癥狀;(2)出現上述癥狀與確診腫瘤時間間隔<4年;(3)排除其他與腫瘤相關的可引起邊緣系統損害癥狀的并發癥,如轉移、代謝、營養障礙、腦血管病或化療藥物不良反應等;(4)至少有以下1項異常:腦脊液呈炎性改變:MRI示單側或雙側顳葉在T2加權像上有高信號或T1加權像上有萎縮表現;腦電圖顯示單側或雙側顳葉慢波或快波。觀察組患者均符合上述診斷標準。
臨床可以原發腫瘤和PLE同時發現(8.8%),多數患者先出現神經肌肉癥狀后才發現腫瘤(79.4%),有些在出現神經肌肉癥狀后很長時間才發現腫瘤[1],容易誤診和漏診。觀察組患者有4例出現癲癇等神經系統癥狀后1~12個月才發現腫瘤,此特點提醒臨床醫生對患者進行身體各系統的詳細檢查和長期隨訪。患者有癲癇發作,若無其他伴發癥狀,且腦MRI未發現異常,又暫時未發現全身腫瘤,極易誤診。若患者有癲癇發作,逐漸出現記憶障礙等伴發癥狀,單用抗癲癇藥效果差,此時應高度注意腫瘤,影像學檢查對PIE診斷具有十分重要的價值,典型的臨床表現和影像學檢查可以做出診斷而不必進行腦組織活檢[4]。觀察組患者2例腦MRI檢查顳葉長T1、長T2信號。1例腦MRI檢查雖未見異常,但腦PET檢查發現顳葉放射性濃集,提示PET檢查比MRI更敏感,但PET檢查費用高,尚未被普遍應用。一般癲癇患者腦脊液正常,而PLE癲癇患者腦脊液出現淋巴細胞、蛋白炎性改變,為診斷PLE提供重要依據。發現腫瘤可確診。邊緣葉腦炎,若能得到及時的診斷和恰當的治療,大部分患者的病情可得到改善。PLE治療應用糖皮質激素有效[1]。觀察組單用抗癲癇藥效果差,腫瘤切除化療后癲癇自行停止,合用激素后病情也得到控制。總之,年齡偏高的特發性癲癇患者,單用抗癲癇藥效果差,逐漸出現其他神經系統表現,應高度懷疑PLE,腦脊液炎性改變,或腦MRI發現顳葉長T1、長T2信號,基本可診斷PLE,發現肺癌等腫瘤可確診。腫瘤治療有效神經系統損害也可得到改善或恢復,腫瘤貴在早期發現,從而確保患者充分的治療時間,減輕患者的痛苦,延長患者的生命。
1 賈建平主編.神經病學.第6版.北京:人民衛生出版社,2008.292-293,426-429.
2 徐全鋼,吳衛平,尹嶺.副腫瘤性邊緣葉腦炎的臨床和影像學特.臨床神經病學雜志,2003,16:134.
3 Gultekin SH,Rosenfeld MR,Voltz R,et al.Paraneoplastic limbic encephalitis:neurological symptoms,immunological findings and tumour association in 50 patients.Brain,2000,123:1481.4 Provenzale JM,Baroriak DP,Coleman RE,et al.Limbic encephalitis:comparison of FDG PET and MR imaging findings.Am J Roentgenol,1998,170:1659.

