無創機械通氣治療成人急性呼吸窘迫綜合征的療效觀察
許承榮
成人呼吸窘迫綜合征 (adult respiratoy distress syndrome,ARDS)為臨床常見病,發病率和死亡率均較高[1]。隨著無創機械通氣的應用,其在治療ARDS中的應用臨床報道較多,但尚未見茂名地區有關該項目的研究報道。我院采用無創呼吸機治療ARDS患者取得了良好的治療效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2009年6月—2011年3月在我院診治的ARDS患者42例,診斷均符合1994年歐美ARDS會議制定的診斷標準[1],患者均在原發病的救治過程中出現胸悶、氣促、呼吸頻率加快、呼吸困難、紫紺、雙肺濕啰音,胸片在短期內出現肺紋理增加,模糊,斑片狀或大泡狀滲出影,經鼻導管或面罩吸氧5~10L/min情況下,動脈血氧飽和度 (SaO2)<90%,動脈血氧分壓 (PaO2)<60mmHg或氧合指數≤200mmHg。將患者隨機分為觀察組和對照組,觀察組21例中男14例,女7例,年齡42~70歲,平均 (49.20±2.40)歲,復合傷8例,各型休克6例,各型中毒4例,急性壞死性胰腺炎2例,溺水1例;對照組21例中男13例,女8例,年齡40~68歲,平均 (49.15±2.35)歲,復合傷9例,各型休克7例,各型中毒3例,急性壞死性胰腺炎1例,溺水1例。兩組患者的年齡、性別、病情等方面具有均衡性。
1.2 方法 所有患者入院后立即采用多功能監護儀監測生命體征,在對原發病積極救治的同時給予液體控制,應用糖皮質激素、抗炎、營養支持等綜合治療。觀察組患者同時給予無創正壓通氣治療,采用BiPap呼吸機面罩連接進行通氣治療,氧流量5~10L/min,潮氣量6~8ml/kg。吸氣壓 CPAP由10~15cmH2O開始調整,呼氣壓力EPAP 3~5cmH2O起始,在10~30min內逐漸調整并使患者自覺舒適,且SaO2逐漸上升為標準,個別患者給予適量的鎮靜劑。根據血氣分析結果和患者耐受情況調整呼吸參數,直至各項指標均穩定后脫機。對照組患者給予有創通氣,患者達到ARDS控制窗,繼續經氣管內插管機械通氣,調節呼吸機呼吸頻率至5次/min,壓力支持通氣(PSV)為5~7cmH2O,穩定后檢查血氣,無明顯變化后拔管脫機。
2 結果
2.1 治療后兩組患者呼吸、心率及血氣分析情況 治療后觀察組患者呼吸頻率、心率、PaO2、SaO2及二氧化碳分壓(PaCO2)與對照組比較,差異均無統計學意義 (P>0.05,見表1)。
2.2 兩組撤機后情況比較 觀察組撤機成功率、院內死亡率與對照組比較,差異均無統計學意義 (P>0.05);觀察組呼吸機相關性肺炎 (VAP)發生率明顯低于對照組,差異有統計學意義 (P<0.05,見表2)。
表1 治療后兩組患者呼吸頻率、心率及血氣分析比較 (±s)Table 1 Comparison of RR、HR and blood gas analysis between two groups

表1 治療后兩組患者呼吸頻率、心率及血氣分析比較 (±s)Table 1 Comparison of RR、HR and blood gas analysis between two groups
注:PaO2=動脈血氧分壓;SaO2=動脈血氧飽和度;PaCO2=二氧化碳分壓
組別 例數 呼吸頻率(次/min)心率(次/min)PaO2(mmHg)SaO2(%)PaCO2(mmHg)觀察組 21 19.53±2.20 84.44±2.3088.04±2.0290.94±2.4039.92±2.00對照組 21 19.25±2.14 84.67±2.3287.92±2.0591.55±2.4640.30±2.03
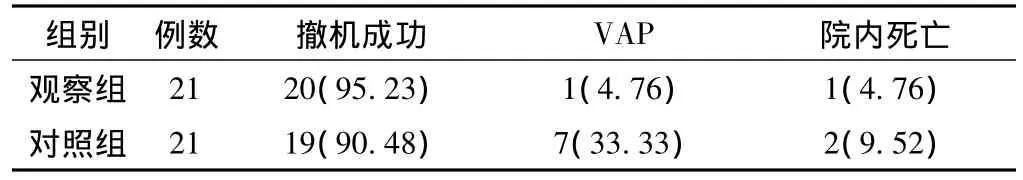
表2 兩組撤機后情況比較〔n(%)〕Table 2 Comparison of the situation after machines removed between two groups
3 討論
ARDS為臨床呼吸系統常見病,是由多種病因誘發的肺泡和毛細血管膜結構損傷、氧合功能嚴重障礙[2-3],表現為呼吸窘迫和彌漫性肺浸潤為主的臨床綜合征,具有極高的發病率和死亡率。據1994年AECC關于ARDS診斷新定義頒布前后各國呼吸與危重醫學界對ARDS進行的流行病學調查,其發病率為1.5~75.0×10-5例/年,病死率為10% ~90%;2005年新英格蘭醫學雜志發表的美國華盛頓州的ARDS流行病學研究顯示,ARDS發病率為64.0/10萬人年,病死率為41.1%。機械通氣是ARDS治療的主要措施,然而機械通氣本身具有一些嚴重的不良反應,尤其是呼吸機所致肺損傷,甚至成為造成患者死亡的主要因素。近年來,隨著無創呼吸機的問世,其在治療ARDS中取得了令人鼓舞的效果,在臨床的應用也日趨普遍。
本研究采用無創正壓機械通氣治療ARDS患者并與有創機械通氣進行對照研究,結果顯示觀察組患者呼吸頻率、心率、PaO2、SaO2及PaCO2與對照組比較無顯著性差異,觀察組撤機成功率、院內死亡率與對照組比較無顯著性差異;但觀察組VAP發生率明顯低于對照組,差異有顯著性;提示無創正壓機械通氣在改善患者缺氧方面等同于有創機械通氣,但能明顯的降低患者VAP的發生率。
無創機械通氣指人機連接界面相對無創,主要包括經面(鼻)罩機械通氣和負壓通氣,其中前者取得了重大進展,已成為治療呼吸衰竭的重要手段。與有創機械通氣 (有創通氣)相似,無創機械通氣同樣能通過改善通氣及氣體交換、降低呼吸功的消耗,對呼吸衰竭患者提供有效的呼吸支持。在應用無創機械通氣治療ARDS中需要注意以下幾點:(1)早期應用。使用無創機械通氣治療ARDS應越早越好,患者出現呼吸急促、頻率增快,吸氧濃度加大后仍不好轉,即可使用無創機械通氣治療,避免較長時間機體缺氧引起使病情進一步惡化[4]。(2)做好解釋工作。對清醒患者要認真做好解釋工作,消除其恐懼心理,使其配合呼吸機;對煩躁不安、不易配合者給予適量的鎮靜劑。(3)合理調整呼吸參數。調節吸氣壓和呼氣壓應從低開始逐漸增加,潮氣量以6~8ml/kg為宜,并逐漸增加,應用較低的潮氣量和壓力,避免壓力支持過高超過食管括約肌張力和過高氧濃度造成呼吸機急性肺損傷,使病情反而惡化。(4)處理各種報警。治療過程中應及時處理各種報警,復查血氣分析,對不同的患者選擇呼吸機模式要個體化,對呼吸機要求同步性要好,觸發靈敏度要高,呼吸機的固定反應時間要短,要具有漏氣補償功能[5]。(5)積極治療原發病,加強對內環境支持治療。
總之,無創機械通氣在治療ARDS中能明顯的改善患者的呼吸衰竭,并發癥較有創機械通氣少,值得推廣應用。
1 孫耕耘,毛寶齡.急性呼吸窘迫綜合征的研究進展[J].中華結核病呼吸雜志,1996,19(3):196-198.
2 趙小龍,李茂琴,許鐵.急性呼吸窘迫綜合征機械通氣肺復張的研究進展 [J].中國全科醫學,2010,13(5):1715.
3 趙晉榮.急性呼吸窘迫綜合征的預后指標分析 [J].實用心腦肺血管病雜志,2010,18(3):314.
4 郭新瑛,范麗紅,錢吉琴,等.無創機械通氣治療急性呼吸窘迫綜合征61例臨床體會 [J].實用心腦肺血管病雜志,2006,14(9):730-731.
5 姜亦升.急性呼吸窘迫綜合征機械通氣進展[J].實用心腦肺血管病雜志,2006,14(6):507-508.

