重型顱腦損傷病人體位變化對顱內壓及腦灌注壓的影響
顱腦外傷占全身創傷發生率第2位,但死殘率則處于第1位。顱腦外傷的腦組織損傷不僅僅發生在受傷當時,而且與治療和監護過程中的遲發性腦組織損傷密切相關,稱為“繼發性腦損害”。低血壓、缺氧、顱內壓增高或腦灌注圧過低均可導致繼發性腦損害的發生。隨著現代醫學進展,心電監護、顱內壓監測在神經外科重癥監護病房(NICU)的普遍應用,實時監測顱內壓(ICP)、腦灌注壓(CPP)、平均動脈壓(MAP)等重要指標。監測這些指標的目的是保證腦組織有足夠的血液供應,從而滿足腦組織的氧供和糖分需要[1]。許多因素可影響這些指標的變化,其中病人的體位維持尤為重要。本研究分析重型顱腦外傷病人不同體位對ICP和CPP的影響,為顱腦外傷病人重癥監護過程中給予病人合適的體位。
1 對象與方法
1.1 對象 選擇我院2008年1月—2011年7月神經外科監護室住院的重型顱腦外傷病人(GCS<8分)58例,男30例,女28例,年齡(53.2±15.7)歲。所有病人均予以24h腦室內ICP監測、心電監護。
1.2 方法
1.2.1 病人體位 本研究采取12種不同體位,4種臥位結合3種頭位。隨機次序選擇體位,每種體位保持2h。12種體位分別是仰臥位、仰臥屈膝位、左側臥位、右側臥位,每種臥位結合3種頭位,包括頭部抬高15°、30°、45°。每種體位均排除頭部側傾、曲頸或頸部過伸等異常姿勢。每種姿勢維持15min后監測研究指標,監測期間排除藥物、外界刺激等干擾因素。
1.2.2 統計學方法 數據處理采用SAS6.12統計軟件。體位變化前后ICP、CPP均值比較采用t檢驗,以P<0.05為差異有統計學意義。
2 結果
各種體位變化前后ICP、CPP變化 研究表明,ICP在4種體位中變化最顯著:仰臥位頭部抬高45°降低,仰臥屈膝位30°及45°降低,右側臥位頭部抬高15°升高,左側臥位頭部抬高15°升高;CPP在左側臥位頭部抬高30°時明顯降低。見表1。
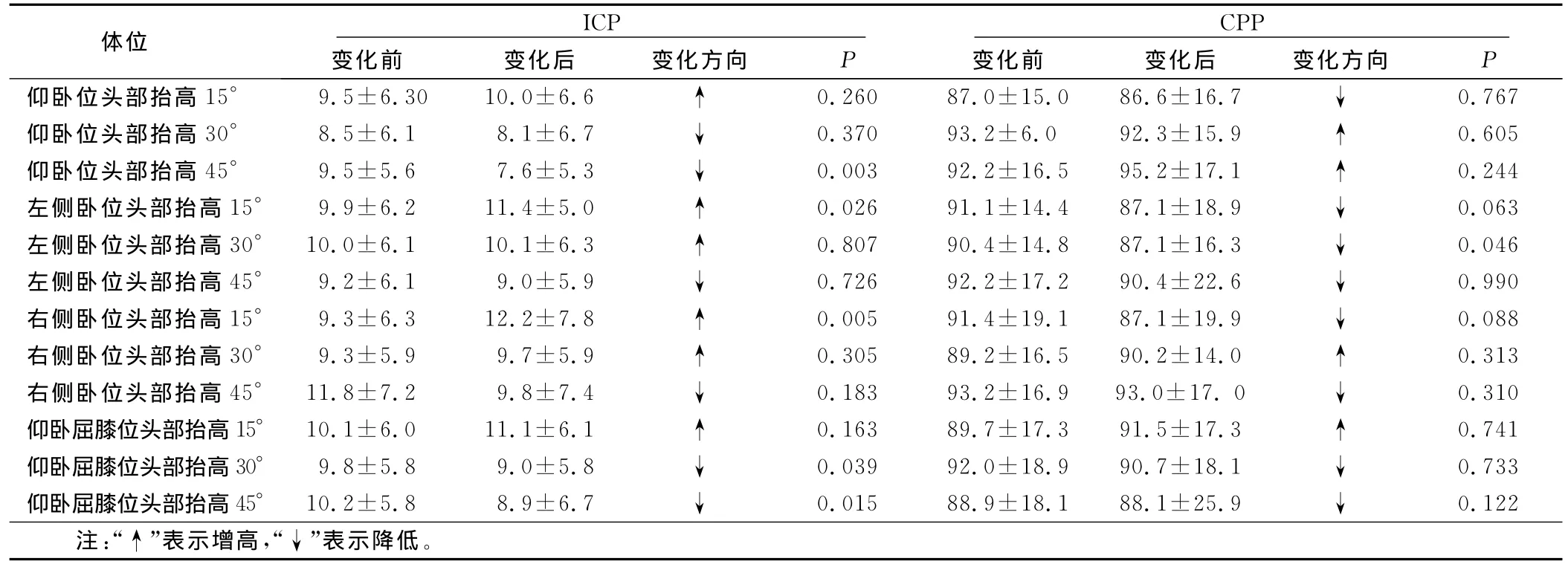
表1 各種體位變化前后ICP、CPP變化 mmHg
3 討論
重型顱腦外傷病人的體位變化對顱內血流動力學的改變有重要影響。正常情況下腦灌注可由腦血管自主調節,但當大腦損傷時,這種調節機制可能會喪失。神經外科重癥監護的重要宗旨就是如何選擇合適的體位和頭位以維持腦灌注,恰當地處置可有效控制ICP和維持CPP,降低病人的病死率和致殘率[2]。重癥顱腦外傷病人應采取的最佳體位目前尚未定論。在臨床工作中,顱內壓增高病人往往采取頭高位[3],但本研究發現,沒有哪種單一的體位和頭位能絕對可靠地降低顱內壓、提高腦灌注壓。所以,當維持某種體位和頭位時嚴密的體征觀察和多種指標的監控尤為重要。研究發現,仰臥位頭部抬高45°、仰臥屈膝位30°及45°時ICP顯著降低,這對重癥顱腦外傷病人護理工作中頭部最適宜抬高角度提供了理論依據。頭位抬高45°,可減少顱內血流總量,從而顯著降低ICP。頭位過高易出現病人軀干整體下滑,重心下移,引發臀部及下肢皮膚壓瘡;頭位抬高不足則不能充分降低顱內壓。所以,在重癥顱腦外傷病人臨床護理工作中在病人全身情況允許的情況下推薦仰臥位時頭部抬高至床面45°。
目前神經外科重癥監護室病人定期翻身和不同體位包括側臥位被廣泛采用,臨床上定時讓病人保持側臥位可減少骨突處部位皮膚的壓傷,利于痰液引流。但研究發現,側臥位對ICP、CPP影響較大,特別是頭部尚未抬高時,無論是左側臥位還是右側臥位,ICP都會相應增高、CPP相應降低。原因考慮為側臥位時心臟水平面改變,全身血流動力學改變,導致頭部靜脈回流不暢所致。所以,重癥顱腦外傷病人應慎重選擇側臥位,側臥位時應嚴密監測ICP、CPP,以免產生嚴重的不良后果。本次研究還發現,ICP與CPP未有同步變化,考慮CPP受ICP、血壓雙重影響,故在監測ICP同時還應密切關注血壓等生命體征的變化。
[1] Tao ZENG,Liang GAO.Management of patients with severe traumatic brain injury guided by intravenmeular intraeranial pressure monitoring:A report of 136cases[J].Chinese Journal of Traumatology,2010,13(3):146-151.
[2] 鄭紅云,朗黎薇,俞雯霞.顱內壓監測和階梯式治療重型顱腦外傷患者的護理[J].上海護理,2007,7(6):44-45.
[3] 朗黎薇.實用重癥監護護理[J].護士進修雜志,2009,24(1):195-196.

