外周動靜脈同步換血治療新生兒高膽紅素血癥的療效觀察
劉棋明
黃疸是新生兒最常見的臨床問題,盡管絕大多數新生兒黃疸的預后良好,但重度未結合膽紅素可引起膽紅素腦病,處理不當可造成永久的后遺癥。為避免后遺癥的發生,換血療法是唯一快速有效的挽救手段。本科于2002年9月開展了外周動靜脈同步換血治療新生兒高膽紅素血癥取得較好療效,現將結果報告如下。
1 資料與方法
1.1 一般資料 對象為2002年9月起入住本科新生兒重癥監護室(NICU)的患兒,診斷為新生兒溶血病4例,新生兒敗血癥3例。患者均為男性,入院時日齡3.8 d(1~8 d),足月兒4例,早產兒3例。胎齡36.3周(30~40周),入院時體質量2077.1 g(1440~2780 g)。溶血病換血指征參照[1],敗血癥換血標準參照[2]。
1.2 血源選擇 敗血癥選同型血,溶血病選重組血(AB型RH+新鮮冰凍血漿加O型RH+洗滌紅細胞)。
1.3 方法 換血途徑:多選擇顳動脈或橈動脈穿刺置留置針供抽血用,外周靜脈置留置針供輸入血用。換血過程:置患兒于遠紅外線輻射臺上,取仰臥位,連接監護儀檢測心率、血壓,經皮測血氧飽和度,觀察呼吸、體溫、皮膚顏色等。動脈抽血,每隔10分鐘抽出血1次,每次抽血量10~20 ml,輸入血通過微量泵從靜脈持續勻速輸入。抽血與輸血同時、同步、同速進行,抽注血量相等。同時記錄一次生命體征和每次抽出和輸入的血量。每次交換血量不能超過總換血量的10%,每當換血量達100 ml及換血結束時,即從抽出的血液中送標本化驗血鈣、膽紅素、血氣、電解質及血糖。每輸入50 ml血時,輕搖血袋1次,以防紅細胞沉積在底部。本組總換血時間為2小時25分~4小時40分。換血結束后,各留置針用肝素鹽水封管,以備再次換血或多次換血使用。繼續光療者按光療常規護理,調節好光療箱的溫度和濕度,補液量應充足。換血后每隔1~2 d檢查血常規1次,當血紅蛋白(Hb)質量濃度≤100 μmol/L時需輸入同型血。換血后膽紅素濃度<250μmol/L時每24 h測膽紅素1次,持續1~3d≥250μmol/L時每8 h監測1次。
1.4 統計學處理 采用PEMS 3.1對數據進行處理,計量資料以(±s)表示,采用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 療效 換血量:平均輸入血量341.4 ml(280~470 ml),平均抽出血量 329.3 ml(270~450 ml)。換血時間:3.5 h(2.25~4.5 h)。血清間接膽紅素換出率為52.6%。換血對患兒的血鉀、血鈉、血糖、血鈣無影響(P>0.05)。換血前給白蛋白,換血前后行藍光照射,根據病情給予抗炎,糾酸等處理,經換血后均痊愈出院。本組患兒換血過程及換血后無不良反應。
2.2 換血前后血膽紅素值的變化見表1。
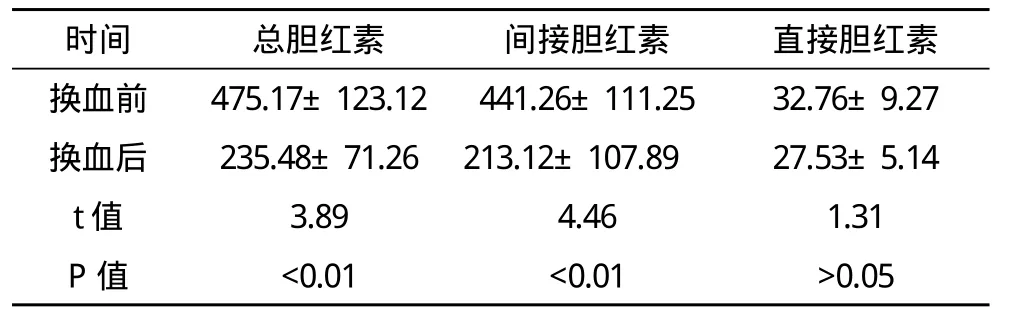
表1 換血前后血清膽紅素測定結果(x-±s) μmol/L
2.3 換血前后血常規和血生化指標的變化見表2。
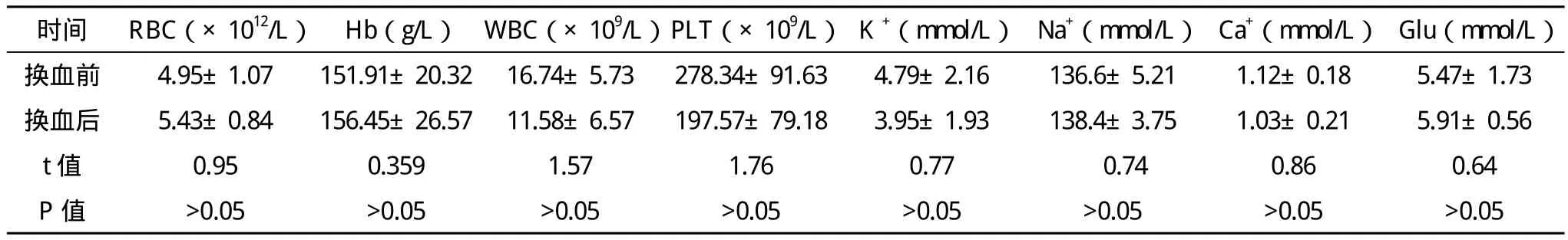
表2 換血前后血常規和血生化指標的變化(x-±s)
3 討論
新生兒高膽紅素血癥是新生兒期常見問題之一。由于出生后紅細胞破壞增多,肝臟清除膽紅素能力不足,腸肝循環增加,導致生理性黃疸。對大多數新生兒而言,新生兒高膽紅素血癥可能是發育過程的一種良性過渡現象,因為非結合膽紅素具有強大的抗氧化能力。但在某些條件下,如新生兒溶血病膽紅素濃度可上升到危險水平。重癥高間接膽紅素血癥的嚴重并發癥為膽紅素腦病,膽紅素腦病幸存者75%~98%患有嚴重的神經系統后遺癥,是人類聽力障礙、視覺障礙、智力落后的重要原因[3],為此一直受到關注。新生兒高膽紅素血癥的處理方法有藥物、光療和換血療法。換血療法最初始于1940年代后期,主要用于減少重癥母嬰不合溶血病的死亡率和致殘率。換血療法是治療高膽紅素血癥最快速的方法,可及時換出抗體和致敏的或有缺陷的紅細胞,減輕溶血;降低血清膽紅素濃度,防止膽紅素腦病;同時糾正貧血,防止心力衰竭。對敗血癥患兒可供給粒細胞、特異性抗體、補體、調理素等,可去除感染的細菌、毒素和異常凝血物質,糾正異常凝血過程,消除DIC潛在危險[1]。本組3例敗血癥患兒換血后血培養均陰性,白細胞數也從較高的水平(17.18±4.31)×109/L下降至正常水平(7.27±2.23)×109/L,兩者具有統計學差異(P<0.05)。
傳統的換血方法為臍血管插管法,臍血管單管換血,效率低,對新生兒血流動力學的干擾較大,血壓波動大,心肺功能不穩定者難以耐受;臍動、靜脈雙管換血,雖然效率高,但若臍帶已退縮,則需要進行臍局部血管切開,操作較復雜,如術者操作不熟練,易造成插管損傷,還可能導致心律不齊、壞死性腸炎等并發癥,且需要特殊的插管導管,不易推廣。目前國外多采用經周圍動、靜脈同步換血的Wienew氏法以消除上述缺點[3]。本組用外周血管雙管同步換血,避免了臍血管切開插管,不需要特殊的插管導管,操作簡單易行;采用外周血管進行換血,對腸道血流無直接影響,避免了壞死性腸炎的發生;因肱動脈為單一血管通路,無交通環路,長時間阻斷血流,有造成末端肢體缺血壞死的可能性,本組選擇顳動脈或橈動脈穿刺,避免了末端肢體缺血壞死的可能;雙管同步換血,效率高,血壓較穩定,避免了血流動力學紊亂;由于動脈端的血液只出不進,而靜脈端的血液只進不出,不存在空氣栓塞和血塊栓塞的危險,防止了臍靜脈換血有可能使血栓進入全身循環的弊端,也減少了感染的機會。對早產兒及極低出生體重兒有良好的耐受性,避免了創傷,減少了發生切口瘢痕的可能。
目前常用于換血的血液是新鮮血液,或是混合血漿和紅細胞的重組血液。已有資料表明,無論是全血或是重組血液,都是減少高膽紅素血癥的高效而安全的方法,兩者的有效率和不良反應發生率無明顯差異[4]。本組換血量為患兒循環血量的1.65倍左右,4例溶血病患者均用重組血,取得較好療效。因此當新鮮全血有限時,建議以重組血進行換血,換血量通常是新生兒循環血量的2倍左右。本組換血前后血鈉、血鉀、血鈣均無明顯改變,故未常規補鈣。
本科開展外周動靜脈同步換血治療新生兒高膽紅素血癥,使高膽紅素血癥患兒血膽紅素下降速度及臨床癥狀緩解加快,提高了治愈率。總之,外周動、靜脈同步換血簡單、實用、安全,有輸血條件的醫院均可開展此項技術,值得進一步推廣應用。
[1] 邵肖梅,葉鴻瑁,丘小汕.實用新生兒學[M].第4版.北京:人民衛生出版社,2011:303.
[2] 陳克正,賴劍蒲.新生兒敗血癥換血指征的探討[J].實用兒科臨床雜志,1993,8(4):289.
[3] 陳克正,賴劍蒲.同步換血治療新生兒敗血癥[J].中國實用兒科臨床雜志,1997,12(2):148.
[4] 趙冬瑩.新生兒高膽紅素血癥的治療進展[J].臨床兒科雜志,2012,30(9):887-890.

