球筋膜下麻醉的復合式小梁切除術治療高眼壓下青光眼的臨床觀察
蔣華章 王 莉* 李銀喜
(武漢市新洲區人民醫院眼科,湖北 武漢 431400)
球筋膜下麻醉的復合式小梁切除術治療高眼壓下青光眼的臨床觀察
蔣華章 王 莉* 李銀喜
(武漢市新洲區人民醫院眼科,湖北 武漢 431400)
目的 探討球筋膜下麻醉進行復合式小梁切除術治療高眼壓下的青光眼臨床效果。方法 我院連續收入院的 50 例 60 眼青光眼患者分為觀察組和對照組。觀察組 25 眼:球筋膜下麻醉進行復合式小梁切除術治療青光眼;對照組 35 眼:球后麻醉小梁切除術治療青光眼,觀察患者合作度,眼壓。結果 球筋膜下麻醉組有 89.2% 的合作度,球后麻醉組有 88.2% 的患者合作比較好或非常好合作度,兩組比較差異無統計學意義(P>0.05)。兩組術前眼壓相似差異無統計學意義(P>0.05),術后 6 個月眼壓:觀察組(11.42±5.16)mmHg,對照組(14.12 ±3.24)mmHg,差異有統計學意義(P< 0.05)。眼壓≤ 21mmHg 為標準,觀察組的完全成功率為 96%,條件成功率為 100%。對照組完全成功率為 74.3%,條件成功率為 80%,兩組比較差異有統計學意義(P< 0.05)。結論 持續高眼壓狀態下的青光眼行球筋膜下麻醉的復合式小梁切除術是安全和有效的。在用藥 24 ~ 48h,仍然持續高眼壓狀態的病例應盡早進行手術治療。
球后麻醉;球筋膜下麻醉;小梁切除術;高眼壓
青光眼是嚴重的不可逆的致盲性眼病,已為廣大眼科醫師所了解[1]。流行病學研究資料表明,青光眼在全球是僅次于白內障的導致視力喪失的主要病因。世界衛生組織收集的資料推測全球原發性青光眼患者約6680萬(2000年),其中約10%的患者失明[2]。早期診斷、規范治療對降低青光眼的致盲率有重要意義。目前主要的治療方法是手術治療,手術目的是為了控制眼壓,挽救視功能。在不斷探索改良和實施新的有代表手術方法中以復合式小梁切除術的新型改良術式[3]最有代表性。所謂復合式小梁切除術即在小梁切除術中聯合運用鞏膜瓣可調節縫線及抗代謝藥物[4]。部分青光眼患者因病程較長或急性發作病情嚴重即使聯合藥物降眼壓24~48h,眼壓乃不能控制正常。為解決高眼壓對視神經的損害,需及時手術。我科自2006年至今采用球筋膜下麻醉復合式小梁切除術治療高眼壓下的青光眼,有效的提高了手術成功率,現報道如下。
1 資料與方法
1.1 臨床資料
自2009年1月至2011年3月我院連續收入院高眼壓青光眼患者共50例60眼,其中男性23例,女性27例,年齡47~71歲,平均(64.00± 4.58)歲;分為觀察組和對照組。觀察組:球筋膜下麻醉進行以角膜緣為基底的結膜瓣的復合式小梁切除術治療高眼壓下的青光眼;對照組:球后麻醉進行小梁切除術治療青光眼。所有病例入院后給予降眼壓治療,術前眼壓28.5~45.5mmHg不等,所有病例均無網脫及斜視等手術史。
1.2 麻醉方法及手術方式
1.2.1 球后麻醉
球后針頭在眶下緣外、中1/3交界處經皮膚沿眶下壁刺入,在約20mm深處越過眼球赤道或針尖達眶底骨壁后轉向鼻上方,入針深度達25~30mm于外直肌和視神經之間,回抽無血后注入2%利多卡因(不含腎上腺素)3mL,退出針頭后間歇壓迫及按摩眼球5min。
1.2.2 球筋膜下麻醉
0.4 %倍諾喜表面麻醉后在鼻上象限距角膜緣約8mm做球結膜切口,鈍性分離結膜下組織向后充分暴露鞏膜。用22號圓鈍沖洗針頭套在裝有5mL2%利多卡因的注射器上,沿鞏膜表面向球后深入10~15mm,達鞏膜赤道部,在眼球四周實施等量球筋膜下麻醉,麻醉藥量為3mL。
1.2.3 手術方式
術前1d由病房責任護士進行術前,教會患者眼球上下轉動,能主動有意識的向上轉和向下轉,并能聽從護士的指令隨之轉動。
觀察組:手術在手術顯微鏡下操作,球筋膜下麻醉后,做以角膜緣為基底的結膜瓣,結膜切口在角膜緣上方8mm,平行于角膜緣切開結膜,同時切開Tenon囊,暴露鞏膜表面,然后向兩邊延長切口,長度達8~10mm,充分暴露手術視野,燒灼止血。做以角膜緣為基底4mm×5mm大小的鞏膜瓣,瓣的厚度為1/2~2/3鞏膜厚度,分離至角膜緣內1mm。于顳上方或鼻上方近角膜緣處做前房穿刺,緩慢放出少量房水。用浸 有0.4mg/mL絲裂霉素C棉片放置鞏膜瓣下及結膜瓣下,根據患者的年齡及眼球筋膜囊的情況決定放置時間,一般為0.5~5min。取出棉片后用生理鹽水100mL反復沖洗瓣下及結膜及結膜囊。于顳上方或鼻上方前房穿刺切口處繼續緩慢放出少量房水,待前房變淺時切除2mm×1mm小梁組織。并做周邊虹膜切除。將鞏膜兩頂角各固定縫合1針,于鞏膜瓣兩側各做1針可拆縫線。經角膜穿刺口向前房注入平衡鹽液,觀察鞏膜瓣下液體流出速度,前房維持情況和指測眼壓,調整縫線松緊適中。然后用8~0可吸收線連續縫合結膜傷口,傷口兩頭打結鎖住。
對照組:球后麻醉后,結膜瓣,鞏膜瓣的制作方法,以及小梁切除、虹膜周切等步驟兩種術式完全相同(術中不用穿刺口放液,絲裂霉素和可調節縫線)。
1.3 術后處理
術后常規為全身應用抗生素,皮質類固醇3d(有禁忌證者除外)典必殊滴眼4次/d,持續1~2個月。每日裂隙燈顯微鏡檢查濾過泡、前房深度及晶狀體情況等,同時測量眼壓(非接觸眼壓計)。術后根據眼壓、前房及濾過泡情況拆除鞏膜瓣可調整縫線,拆除時間一般為7~14d。
1.4 手術效果評定方法
手術麻醉合作度評分標準[5]:10.0代表非常好,7.5代表較好,5.0為中等,2.5為較差,0為非常差。術后眼壓療效判定方法[6,7]:不用抗青光眼藥物且不用再次手術,眼壓5~21mmHg,術后視力無明顯降低作為手術完全成功標準;用抗青光眼藥物且不用再次手術,眼壓5~21mmHg作為手術條件成功標準
1.5 統計學方法
所有數據資料均應用SPSS11.0統計軟件包計數資料采用χ2檢驗,計量資料采用t檢驗。P>0.05差異無統計學意義;P<0.05差異有統計學意義為判斷標準。
2 結 果
2.1 兩組麻醉方式術中患者合作度的比較
術后對球筋膜下麻醉和球后麻醉兩組患者在手術中合作度進行評分,結果顯示,球筋膜下麻醉組有88%的患者合作較好或非常好,球后麻醉組有88.6%的患者合作比較好或非常好。兩組比較差異無統計學意義(P>0.05),見表1。
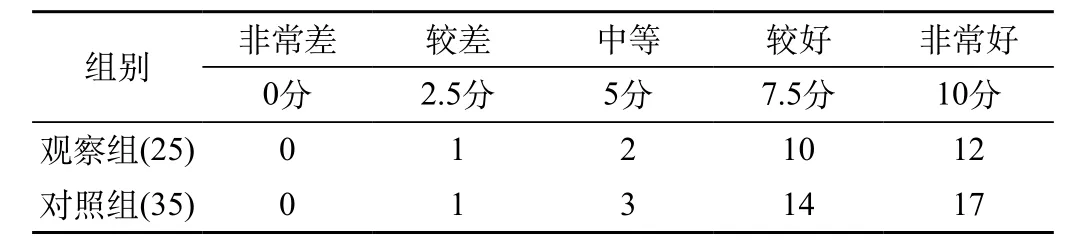
表1 兩組麻醉術中患者合作度的比較(例)
2.2 兩組患者不同時間術前術后不同眼壓對比:
術前眼壓相似差異無統計學意義(P>0.05),,術后2個月眼壓差異無統計學意義(P>0.05),術后6個月眼壓:觀察組(11.42± 5.16)mmHg,對照組(11.42±5.16)mmHg,差異有統計學意義(P<0.05)見表2。觀察組只有1眼需要藥物控制眼壓在5~21mmHg,完全成功率為96%,條件成功率為100%。對照組有9眼需要藥物控制眼壓,有7眼需要藥物控制在5~21mmHg,有2眼眼壓在21mmHg以上,藥物不能控制眼壓,需再次手術,完全成功率為74.3%,條件成功率為80%。兩組相比較,完全成功率有統計學意義(P<0.05),條件成功率有統計學意義(P<0.05),見表3。
3 討 論
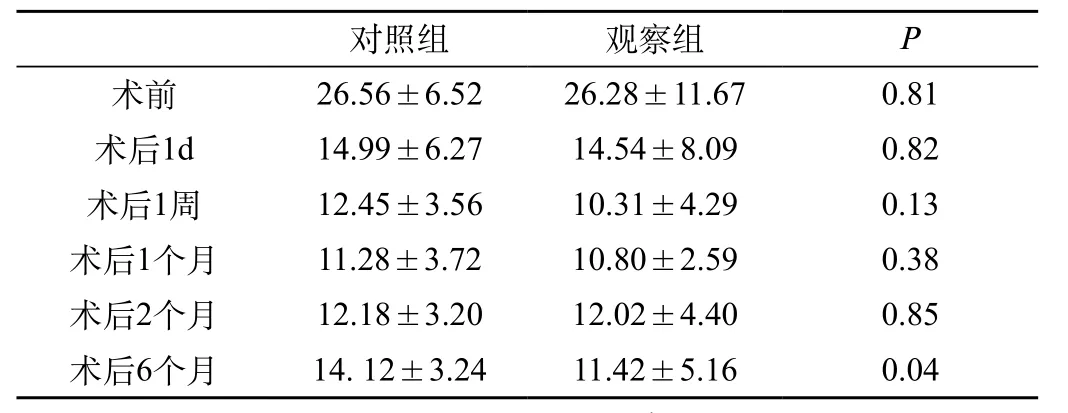
表2 不同時間術后兩組眼壓情況
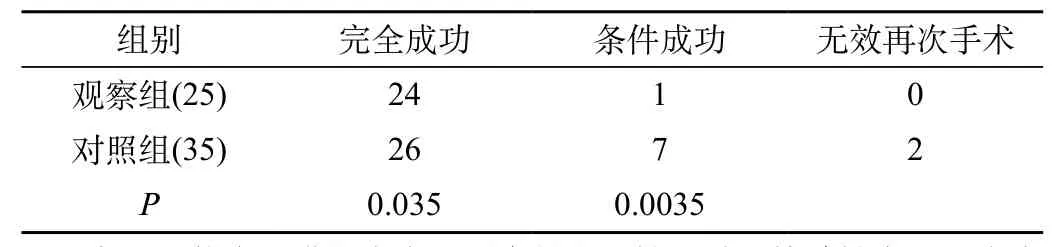
表3 兩組手術成功率情況(例)
高眼壓狀態下進行青光眼手術的必要性:關于持續性高眼壓青光眼何時進行手術治療,一直存在爭議。傳統的觀念是堅持治療待眼壓下降后再行手術治療,認為高眼壓狀態下眼球充血嚴重,切開前房時眼壓驟降,視網膜、脈絡膜出血,脈絡膜脫離等并發癥發生率高,且術后反應重,手術成功率較低。也有許多學者認為,急性高眼壓對視神經的損害和預后與高眼壓水平、持續時間及視神經的脆弱程度密切相關,研究表明高眼壓持續的時間越長,視神經和視功能受到的損傷越嚴重,特別是眼壓高于40mmHg時,視功能的損害會隨著高眼壓持續的時間明顯增加。另有資料表明,當急性高眼壓超過5.33kPa(40mmHg)即可造成急性前部視神經缺血或視網膜中央靜脈阻塞;當眼壓超過視網膜中央動脈的收縮壓(9.33kPa),數分鐘內即可引起視網膜中央動脈萎縮和阻塞。因此,我們主張對急性高眼壓應迅速使用局部和全身降眼壓藥物以控制眼壓。如果經足量的降眼壓藥物仍不能有效控制眼壓,即應進行濾過行手術以挽救殘存視功能。延誤手術時間往往會給患者帶來不必要的痛苦和不可逆視功能損害[8-10]。
原發性青光眼在行濾過性手術前,將眼壓暫時降至正常或接近正常,這是保證手術順利進行,減少術中和術后并發癥的關鍵。對于術前藥物治療不能控制眼壓者,術中前房穿刺時,應緩慢放出房水,降低眼內壓力,這時后房壓力亦隨之降低,間斷少量多次放出房水,使眼球對眼壓的變化逐步適應,前房與后房、眼內與眼外壓力差趨于平衡,再完成小梁切除。通過此步驟本組病例無1眼發生脈絡膜下暴發性出血或眼內出血,無1例術中或術后視野喪失。
絲裂霉素C的作用機制是破壞DNA的結構和功能,抑制增生期細胞的DNA復制,并抑制DNA依賴性RNA合成,從而有效地抑制成纖維細胞的增生,阻止成纖維細胞產生膠原物質,減少青光眼手術濾過口的瘢痕化,提高手術成功率。術中應用絲裂霉素可增加濾過效果,提高眼壓的控制率。但是,絲裂霉素常可導致術后早期的結膜傷口的滲漏、前房形成延緩、濾過泡漏、持續低眼壓等并發癥。這些并發癥的發生,與絲裂霉素對睫狀體的影響程度、用藥方法、藥物濃度、藥物的接觸時間及生理鹽水沖洗的量及沖洗時間有關。我們應用絲裂霉素棉片置于鞏膜瓣表面,而且充分沖洗術眼。術后檢查,無1例眼壓過低及濾過泡漏的發生。
麻醉:小梁切除術手術傳統的麻醉是球后及結膜下麻醉的聯合球筋膜下麻醉應用。由于球后麻醉是在非直視下進針,易誤傷圓錐內重要血管、神經或刺破眼球,嚴重者可致心腦意外及呼吸停止的嚴重并發癥。此外,球后出血,視神經損傷,急性缺血性視神經病變,血管痙攣性黑朦等并發癥報道越來越多[11]。尤其是對小視野、低視力的晚期青光眼,易產生暫時性失明。球筋膜下麻醉方法由Stevens于1992年提出,因球筋膜在近角膜緣1~2mm處與鞏膜連接緊密外,其他部分與鞏膜表面分開,中間存在一潛在的鞏膜上間隙。球筋膜下麻醉是將藥物注射在這一間隙內,麻醉藥直接作用于鞏膜表面,并且沿球壁向后作用于視神經周圍。兩組麻醉方式均能達到良好的鎮痛效果和滿意的患者合作度。筋膜下麻醉由于麻醉時使用圓鈍針頭,沿鞏膜表面注入麻醉劑擴散到球周及球后,位置準確,而且不會刺傷眼球,損傷視神經,避免了球后麻醉所帶來的危險和并發癥。有研究表明球后麻醉使眼壓升高,球筋膜下麻醉對眼壓無明顯影響[12]。本次觀察表明兩組麻醉方式均能達到良好的鎮痛效果和滿意的患者合作度。兩組比較差異應無統計學意義(P>0.05)。
眼壓:不用抗青光眼藥物且不用再次手術,眼壓5~21mmHg為手術成功標準。本次觀察表明術前眼壓相似差異無統計學意義(P>0.05),術后2個月眼壓差異無統計學意義(P>0.05),術后6個月兩組之間有統計學意義(P<0.05)。觀察組只有5眼需要藥物控制眼壓在21mmHg,完全成功率為92.3%,條件成功率為100%。對照組有9眼需要藥物控制眼壓在21mmHg,有3眼眼壓在21mmHg以上,藥物不能控制眼壓,需再次手術,完全成功率為80.9%,條件成功率為80%。兩組相比較,完全成功率有統計學意義(P<0.05),條件成功率有統計學意義(P<0.05)。
治療青光眼的目的是保護視功能免受進一步的損害,對于藥物降壓不能有效控制的青光眼患者,應當機立斷進行手術治療。只要術前充分準備,術中精心操作,術后精心護理,高眼壓下小梁切除術是必要、安全、有效的。在術前應充分向患者本人及家屬說明手術的必要性和風險性以及手術預后情況,以得到他們的充分理解和配合。因此在用藥24~48h,仍然持續高眼壓狀態的病例應盡早進行手術治療,以防止視功能損害。
[1]趙 家良.構 筑 我 國 防 治 青 光 眼 的 體系 [J].中 華 眼 科 雜 志 ,2011, 47(1):97-100.
[2]葛堅.眼科學[M].北京:人民衛生出版社,2005:216-249.
[3]葛堅 ,孫 興 懷,王寧 利.現 代 青 光 眼 研 究 進 展[M].北 京:科 學出版社,2009:164-169.
[4]金有豫.新編藥物學[M].北京:人民衛生出版社,2003:667.
[5]陶靖,張文一,王明揚.球 筋膜下麻 醉 在玻璃體 視網膜 手術中應 用的臨床研究[J].中國實用眼科雜志,2009,27(4):344-347.
[6]李曉鵬,劉敏,張軻.小梁切除術后前房重建療效分析[J].眼科新進展,2000,20(2):131.
[7]林 明 楷,葛 堅 .青 光 眼 住 院 病 人 的 構 成 比 變 化 特點 [J].眼 科 學報,1997,13(2):96-99.
[8]李宏科,張洪 勛,劉毅.頑固高眼 壓 持 續 狀 態的急性閉角型青 光眼急診手術26例[J].國際眼科雜志,2004,4(1):155-156.
[9]張 舒心.原 發 性 閉 角 型 青 光 眼 急診高 眼 壓 時 的 手術 技 巧 [J].眼科,2005,14(1):28.
[10]張久 興.藥物不能 控制的青 光眼在高眼 壓時 行抗青 光眼手術 的探討[J].實用眼科雜志,1988,6(7):392.
[11]丁寧,張舒興.晚期 青 光眼 術中視力突然喪 失的處 理 及原因分析[J].眼科,2003,12(2):127.
[12]徐平,胡 蓉,劉媛 媛,等.不同麻 醉 方 式 對 眼 壓和眼 脈 動振幅的影響[J].中華眼外傷職業眼病雜志,2011,33(7):508-509.
Clinical Observation of Combined Trabeculectomy to Treat Glaucoma Under Sub-Tenon’s Anesthesia with Persistent High Intraocular Pressure
JIANG Hua-zhang, WANG Li, LI Yin-xi
(Department of Ophthalmology, Xinzhou District People's Hospital, Wuhan 431400, China)
ObjectiveTo investigate the clinical effect of combined trabeculetomy to treat glaucoma under sub-Tenon,s anesthesia.Methods50 consecutive patients who
the glaucoma surgery patient were received sub-Tenon,s anesthesia(observe group of 25 cases)or retrobulbar anesthesiar(control group of 35 cases)before the surgery. The patient were asked to grade their cooperation.ResultIntraocular pressure(IOP)before treatment in both groups their similar(P>0.05).Mean IOP 6 months after treatment was (11.42±5.16)mmHg in observe group and(14.12±3.24)mmHg in(control group which is significantly different(P<0.05).The success rate(IOP lower than 21mmHg)was 96% in eyes with li sub-Tenon’s anesthesia versus 74.3% in eyes with retrobulbar anesthesiar which was not significantly different(P<0.05).ConclusionCombined trabeculectomy is efective and safe for glaucoma with persistent high intraocular pressure.
Retrobulbar anesthesia; Sub-Tenon,s anesthesia; Trabeculectomy;Flap; Persistent high intraocular pressure
R775
:B
:1671-8194(2013)05-0053-03
*通訊作者:E-mail: 56547104@qq.com

