不同麻醉方式對HIV感染者麻醉并發癥的影響
劉民強,馬明飛,王艷麗,何俊永,石浩文,何仁亮
(深圳市第三人民醫院麻醉科,廣東 深圳 518112)
隨著抗逆轉錄病毒治療的進步,合并HIV感染行手術治療者有逐年增加趨勢[1-2]。由于HIV感染患者常合并多種感染,機體免疫功能下降,對各種傷害性刺激耐受較差,對此類患者目前尚無特定的麻醉藥物及方法。本研究就不同麻醉方式對此類患者圍術期麻醉并發癥的影響進行回顧性分析,報告如下。
1 資料與方法
1.1 一般資料
2011年3月至2012年8月深圳市第三人民醫院共收治HIV感染患者870例,因合并癥需手術治療87例。按納入條件剔除后統計病例為79例,男60例,女19例,年齡22~64歲,病程1d~7年余,ASAⅠ—Ⅲ級,其中頭頸部手術20例,脊柱手術4例,四肢手術8例,胸腹部手術12例,肛周手術16例,婦科手術11例,腔鏡手術8例。根據患者病情及手術方式選擇全身麻醉(A組)、局部麻醉(含局部浸潤麻醉及外周神經阻滯,B組)和腰硬聯合麻醉(C組)。入選標準:經深圳市疾控中心檢測,確診HIV陽性。排除標準:年齡>65歲,術前合并重要器官功能代償不全、血紅蛋白(Hb)<100 g·L-1及凝血功能障礙。
1.2 麻醉方法
所有患者均于麻醉前30 min肌內注射苯巴比妥鈉0.1 g及阿托品0.5 mg,入室后常規心電監護。A組麻醉用藥選擇咪達唑侖、丙泊酚、芬太尼、瑞芬太尼、維庫溴銨及七氟烷;B組采用1%利多卡因及0.375%羅哌卡因;C組于咪達唑侖鎮靜狀態下實施0.5%布比卡因腰麻及0.5%羅哌卡因硬膜外輸注;B、C組患者術中常規吸氧。
1.3 觀察指標
記錄各組麻醉前(T0)、誘導后(T1)、切皮時(T2)及術畢(T3)各時點心率(HR)、平均動脈壓(MAP)和脈搏血氧飽和度(SpO2)及病程、麻醉時間、術前CD4+T淋巴細胞計數、手術切口類型和術后并發癥發生率。
1.4 統計學方法
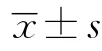
2 結果
2.1 一般資料
3組患者手術方式無可比性。組間手術切口類別、性別、年齡、體質量及病程長短差異無統計學意義(P>0.05)。C組術前CD4+T淋巴細胞計數較其余2組高,ASA分級較其余2組低(P<0.01)。B組麻醉時間較短,與A組相比差異有統計學意義(P<0.05)。見表1。

表1 3組患者一般資料的比較
2.2 術后并發癥
3組術后均無低血壓、低氧血癥、肺部感染、神經系統感染發生。B組術后發熱及術后并發癥總發生率較低,與其余2組相比差異有統計學意義(P<0.05或P<0.01)(表2)。

表2 3組患者術后并發癥比較
2.3 圍術期生命體征
與T0相比:A組T1、T2時點MAP降低,T1-T3時點SpO2升高;B組T1-T3時點HR增快,T3時點MAP升高,T2時點SpO2升高;C組T1時點HR增快、MAP降低,T2時點SpO2升高(P<0.05或P<0.01)。與A組比較:B組T1-T3時點HR較快、MAP較高、SpO2較低;C組HRT1時點較快、T3時點較慢,T1-T3時點SpO2較低(P<0.05或P<0.01)。與C組比較:B組T2、T3時點HR較快,T1-T3時點MAP較高、SpO2較低(P<0.05或P<0.01)(表3)。
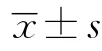
表3 3組患者圍術期生命體征的比較
3 討論
圍術期傷害性刺激可激活交感-腎上腺髓質系統及下丘腦-垂體-腎上腺軸,導致機體發生復雜的神經-內分泌及代謝改變,由于HIV感染患者常合并免疫缺陷及多重感染,圍術期易產生各種生理功能紊亂,重要系統不良事件發生率較高[2-3]。恰當的麻醉處理可減輕應激反應,為手術順利進行及疾病康復提供重要保障。
患者的一般情況、手術類型、麻醉方式及圍術期并發癥等可影響術后恢復。全身麻醉對免疫系統具有抑制作用,由于HIV感染患者常合并免疫功能受損,加上部分臨床常用抗逆轉錄病毒藥物與全身麻醉藥物作用相關,如蛋白酶抑制劑可影響阿片類、苯二氮卓類及非甾體類藥物的代謝[2],致使該麻醉方式用于HIV感染者的安全性一度受到質疑。但Costa等[1]在一項全身麻醉患者接受肝移植手術的研究中發現HIV感染患者與一般患者術后并發癥發生率無明顯差異,康復時間相當。故該麻醉方式同樣適用于一般手術麻醉患者。HIV是一種嗜CD4+T淋巴細胞病毒,目前臨床常以CD4+T淋巴細胞絕對計數評估HIV感染者的免疫功能。由于HIV陽性患者行手術治療前常伴有免疫功能低下,甚至合并多種機會性感染,目前不少麻醉醫師認為行外周神經阻滯或椎管內麻醉有可能將感染源帶至神經系統,加速疾病進展,但相關研究表明HIV亦為嗜神經細胞病毒,上述麻醉方法并不增加術后神經系統并發癥的發生率[4-6]。故研究中3種麻醉方法均安全可行。本研究結果顯示,3組患者病程相當,手術切口類別無明顯差異,但組間手術方式差異較大,麻醉并發癥的比較重點在于3種麻醉方式共有合并癥。本研究觀察到全身麻醉組及腰硬聯合組術后發熱例數較多,考慮與局部麻醉組手術方式相對較簡單及麻醉時間較短有關。腰硬聯合組ASA評級較低,術前CD4+T淋巴細胞計數較高,免疫系統功能相對較完善,但3組術后均未見合并重要系統功能不全及感染病例,表明上述指標的高低并不明顯影響術后重要器官功能及感染風險,但須進一步完善不同麻醉方式對HIV陽性患者術后CD4+T淋巴細胞計數的比較,以指導術后抗逆轉錄病毒治療。局部麻醉組術后并發癥總發生率較低,表明該麻醉方法對機體正常生理功能干擾較小,有利于疾病恢復。鑒于組間手術類型的差異,尚須進一步針對相同或相似手術進行不同麻醉方法的研究。
全身麻醉可抑制大腦皮層、邊緣系統及下丘腦對大腦皮層的投射系統,在中樞水平阻斷傷害性沖動下傳。局部麻醉和腰硬聯合麻醉可分別在外周神經末梢和脊髓水平阻斷傷害性刺激信號向高級中樞的傳導,抑制阻滯區域神經元的興奮性,防治自主神經系統功能失調[7]。由于上述3種麻醉方式作用機制不同,對機體的影響可存在一定差異。本研究觀察到全身麻醉及腰硬聯合麻醉誘導后發生一過性血壓下降,考慮為麻醉后血管擴張所致,后組因麻醉平面以下交感神經被阻滯,血管擴張更明顯,故伴有反射性心率代償性增快。局部麻醉通常難于完全阻滯本體感覺,加上患者清醒狀態下容易產生緊張情緒,甚至發生體動反應,影響持續吸氧,故圍術期血壓、心率相對維持于較高水平,脈搏血氧飽和度則偏低。
綜上所述,全身麻醉、局部麻醉及腰硬聯合麻醉均可安全用于HIV感染患者。全身麻醉及腰硬聯合麻醉圍術期生命體征較平穩,局部麻醉術后并發癥發生率較低,但尚須進一步完善不同麻醉方式對HIV感染者圍術期CD4+T淋巴細胞計數及相同或相似手術術后并發癥的影響。
[1]Costa M G,Pompei L,Chiarandini P,et al.Perioperative considerations in HIV-infected liver transplanted patients[J].Transplant Proc,2009,41(4):1249-1252.
[2]Bornard L,Blay M,Roger P M,et al.Anaesthesia for HIVinfected patients[J].Ann Fr Anesth Reanim,2011,30(6):501-511.
[3]Grabowski J E,Talamini M A.Physiological effects of pneumoperitoneum[J].J Gastrointest Surg,2009,13:1009-1016.
[4]Rigopoulos D,Gregoriou S,Paparizos V,et al.AIDS in pregnancy,part II:Treatment in the era of highly active antiretroviral therapy and management of obstetric,anesthetic,and pediatric issues[J].Skinmed,2007,6(2):79-84.
[5]Leelanukrom R.Anaesthetic considerations of the HIVinfected patients[J].Curr Opin Anaesthesiol,2009,22(3):412-418.
[6]Krugova L V,Vartanov V I,Vartanova I V,et al.Anaesthesia and intensive care characteristics in HIV-infected pregnant patients receiving the antiretroviral therapy[J].Anesteziol Reanimatol,2010,11(6):32-36.
[7]劉民強,李鳳仙,劉中杰,等.不同麻醉方式用于老年患者腹腔鏡乙狀結腸原位新膀胱術的比較[J].臨床麻醉學雜志,2011,27(9):464-466.

