三種內徑引流管用于甲狀腺次全切除術后引流療效的比較分析
張 頲 劉衛懷 朱林波
1.浙江省寧波市北侖區人民醫院醫務部,浙江寧波 315800;2.浙江省寧波市北侖區人民醫院普外科,浙江寧波 315800
甲狀腺血供及淋巴循環極其豐富,加之甲狀腺次全切除的大創面,一旦創面發生積液、積血或出現術后活動性出血[1],均可壓迫氣管導致窒息危及生命,因此術后充分有效的引流顯得極為重要[2]。甲狀腺次全切除術后如何充分有效引流,是專科護理重點關注的問題[3]。本文分別采用3種不同內徑的引流管進行甲狀腺次全切除患者的術后引流,并對患者手術時間、置管時間、切口愈合情況及術后導管相關并發癥發生率等資料進行收集整理、比較,以期找出最適宜甲狀腺手術的引流管,從而獲得最佳的術后引流效果,為甲狀腺次全切除術后選用何種內徑引流管提供參考。現將結果報道如下:
1 資料與方法
1.1 一般資料
選取2010年1月~2012年12月在浙江省寧波市北侖區人民醫院(以下簡稱“我院”)行甲狀腺次全切除術的患者155例,其中結節性甲狀腺腫84例,甲狀腺腺瘤64例,甲狀腺功能亢進癥7例。將其分為T管組(41例)、硅膠管組(69例)和腦室管組(45例),共三組。所有病例均行甲狀腺次全切除術,排除頸淋巴結清掃術和術中使用止血紗布防止創面出血等,術后均采用頸前引流管引流,拔管指征為引流液小于10 mL/24 h。三組病例在性別、年齡、病程、腫物大小、手術方式等方面比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
T管組選用20F內徑一次性使用乳膠膽管引流管購自于江蘇南通安琪醫療用品有限公司,內徑6.7 mm,將管剪成如圖1所示,置于氣管前,從白線及切口正中引出,外接負壓引流球;硅膠管組選用硅膠皮管購自于江蘇南通三利醫療器械有限公司,內徑3.5 mm,在切口下方約3 cm處另做一大小約0.5 cm橫口,將硅膠管從此切口引出,近端對半剖開,半管分別放置左右甲狀腺窩,遠端接負壓引流球;腦室管組采用一次性使用腦室引流,管購自于江蘇蘇州市晶樂高分子醫療器械有限公司,內徑1.9 mm,置管方法同硅膠管組。

1.3 觀察指標
比較三組手術時間、置管時間、切口愈合情況及術后導致的相關并發癥(皮下出血、切口積液、切口感染、不適感、官腔堵塞)發生率等指標。
1.4 統計學方法
采用SPSS 16.0統計學軟件進行數據分析,計量資料數據用均數±標準差(±s)表示,兩組間比較采用t檢驗;計數資料用率表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
手術時間T管組明顯短于硅膠管組(t=2.31,P=0.040)和腦室管組(t=2.75,P=0.020),而硅膠管組和腦室管組相比,差異無統計學意義(t=0.59,P=0.570)。腦室管組置管時間明顯長于T管組(t=4.46,P=0.004)和硅膠管組(t=2.59,P=0.040),而T管組和硅膠管組相比,差異無統計學意義(t=1.85,P=0.110)。T管組拔管后出現1例切口局部紅腫伴皮溫升高,經酒精外敷及抗生素的使用后治愈,其他兩組切口均達I/甲愈合。硅膠管組及腦室管組術中置管時均有皮下出血出現,兩組相比,差異無統計學意義(χ2=0.0063,P=0.937)。腦室管組管腔堵塞率明顯高于 T 管組(χ2=4.3747,P=0.037)和硅膠管組(χ2=6.0006,P=0.014),而T管組和硅膠管組之間差異無統計學意義(χ2=0.0205,P=0.886)。T管組頸前不適感發生率明顯高于硅膠管組(χ2=8.5893,P=0.003)和腦室管組(χ2=4.7400,P=0.030),而硅膠管組和腦室管組相比,差異無統計學意義(χ2=0.1923,P=0.661)。 見表1。
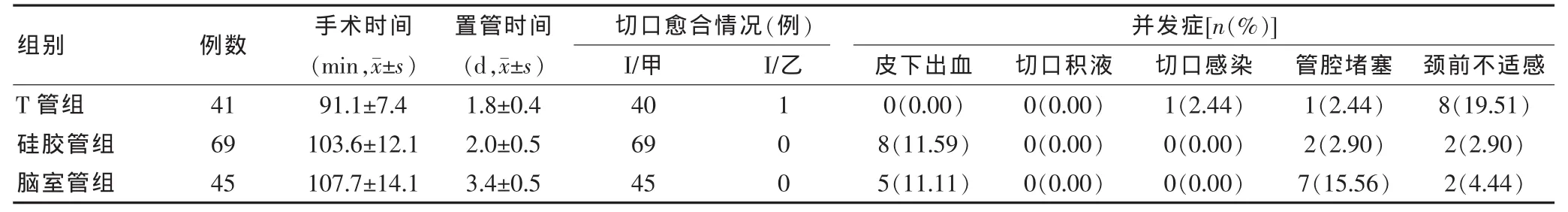
表1 三組各項指標比較
3 討論
由于甲狀腺組織血供豐富且解剖位置特殊,一旦發生術后出血易壓迫氣管引起呼吸困難甚至窒息[4],因而大部分外科醫生習慣術中放置引流,以利于早期發現并避免該并發癥的發生[5-6]。然而,國外前瞻性和回顧性研究及國內的前瞻性研究對這一常規的必要性提出了質疑[7-8],認為放置引流管不但對減少術后并發癥無益處,而且存在容易導致傷口感染[9],同時還增加住院時間、引流口粘連等不利方面[10]。國內近年涌現出大量關于甲狀腺術后不放置引流管成功的文獻報道[11-12]。筆者認為引流管的放置與否應綜合考慮手術創傷范圍大小、創面滲血滲液多少及是否合并高出血風險而定。甲狀腺次全切除術,其創面大,手術范圍廣,殘留頸前空腔較大,術后必須常規放置引流。
管道護理是臨床護理工作的一項重要內容,優質的管道護理對減少導管相關并發癥、促進康復意義重大[13]。引流管的選擇直接影響引流效果,適宜的引流管可以達到充分引流、較少感染概率[14]、杜絕皮下積血積液、促進切口愈合、加快康復等目的,從而提升護理質量[15]。臨床工作中,甲狀腺手術所用的引流管品種繁多,外科醫生結合自身習慣和運用體會選用引流管,并未對各種引流管的引流效果作進一步分析比較,以致出現護士面臨不同規格、不同型號、不同材質的甲狀腺術后引流管的局面,某種程度上增加了護理工作的復雜性。筆者結合臨床工作實際,從手術時間、置管時間、切口愈合情況及術后導管相關并發癥發生率等方面分析比較了T管、硅膠管和腦室管三者用于甲狀腺次全切除術后的引流效果,以期找出最適宜甲狀腺手術的引流管,從而獲得最佳的術后引流效果,為術后選用何種內徑引流管提供參考,從而進一步提升護理質量。
本研究顯示三種不同內徑引流管用于甲狀腺次全切除術后引流效果滿意。20F T管引流效果好,由于直接從切口引出,無需另外再行切口,其手術時間較其他兩組短,平均置管時間短,且無皮下血腫、管腔阻塞的弊端,但由于管腔較粗,傷口局部反應性積液增多,術后患者頸前不適感明顯,常因疼痛而減少頸部早期活動,增加術后粘連風險,且拔管時需輕柔,以免因帶出皮內縫合線而影響切口愈合。本組出現1例切口處紅腫,伴局部皮溫升高,經積極局部換藥及抗生素應用后治愈。腦室引流管雖然管腔小,患者易于接受,且無切口感染、切口積液及明顯不適感等并發癥,但其置管時間長,進而延長住院時間,且因其柔軟、管腔細,極易造成管腔阻塞。硅膠管富有彈性,無皮內刺激,其引流組置管時間與T管組無明顯差異,并發癥明顯少于腦室管組,不適感與腦室管組并無明顯統計學差異,且較少發生管腔堵塞。
綜上,甲狀腺次全切除術后引流管的選擇中,T管并不是最佳的選擇,硅膠管則表現出更多的臨床使用優點,值得臨床推廣。腦室管可用于疼痛敏感、耐受性差的患者,但需嚴密觀察管腔是否存在堵塞。
[1]楊衛平,邵堂雷.甲狀腺手術后出血預防和處理[J].中國實用外科雜志,2012,32(5):377-379.
[2]KennedySA,IrvineRA,WesterbergBD,etal.Meta-analysis:prophylactic drainage and bleeding complications in thyroid surgery[J].J Otolaryngol Head Neck Surg,2008,37(6):768-773.
[3]尤捷,郭貴龍,陳雪敏,等.甲狀腺和甲狀旁腺手術術后常規使用引流的循證醫學分析[J].醫學研究雜志,2007,36(12): 61-63.
[4]胡世雄,黃侃,趙剛,等.甲狀腺術后常規引流的前瞻性隨機對照研究[J].中華普通外科雜志,2012,27(7):589-590.
[5]Peter MN,Owen JC,Azher S,et al.The impact of routine open nonsuction drainage on fluid accumulation after thyroid surgery:a prospective randomised clinical trial[J].World J Surg Oncol,2012,10(4):72-80.
[6]Jotinder K,Mohil RS,Chintamani,et al.Is the routine drainage after surgery for thyroid necessary?A prospective randomized clinical study[J].BMC Surg,2005,25(5):11-17.
[7]Sanabria A,Carvalbo AL,Silver CE,et al.Routine drainage after thyroid surgery-a meta-analysis[J].J Surg Oncol,2007,96(3):273-280.
[8]王尚前,邵國安,胡學軍,等.甲狀腺、甲狀旁腺術后常規引流的系統評價[J].中國循證醫學雜志 2012,12(7): 830-839.
[9]Mekel M,Stephen AE,Gaz RD,et al.Surgical drains can be safely avoided in lateral neck dissections for papillary thyroid cancer[J].Am J Surg,2010,199(4):485-490.
[10]陳海群,王甌晨,張筱驊.甲狀腺術后引流口粘連的多因素分析[J].實用腫瘤雜志,2010,25(4):444-446.
[11]趙宇柱,高平,林軍.甲狀腺手術不置引流的探討[J].中國普通外科雜志,2004,13(5):393-394.
[12]王勇.術后不引流結合透明質酸鈉減少甲狀腺手術后粘連的應用研究[J].中國醫藥導報,2011,8(28):40-41.
[13]顧愛蓮,王舟歡.兩種負壓引流裝置用于甲狀腺術后引流的效果比較[J].解放軍護理雜志,2010,27(3): 232-233.
[14]周燕嬌,許利卷.甲狀腺次全切除術后兩種引流方式的效果比較[J].中國美容醫學,2011,20(21):25.
[15]李小平,黃彧禾,路廣.甲狀腺術后引流方法的改進[J].實用醫學雜志,2012,28(5):847.