胰源性糖尿病的治療進展
鄧尚新 汪泳 賈紅梅 張方信
·綜述與講座·
胰源性糖尿病的治療進展
鄧尚新 汪泳 賈紅梅 張方信
胰源性糖尿病是指既往無糖尿病史,由于胰腺良惡性疾病引起血糖升高、糖耐量降低的一種特殊類型糖尿病(T3cDM)。研究發現,75% T3cDM系由慢性胰腺炎(chronic pancreatitis, CP)引起,而各國T3cDM的總體發病率呈增加趨勢[1]。眾所周知,CP和新發糖尿病(new onset diabetes)是胰腺癌發生、發展的兩個重要因素[2]。由此可推測T3cDM應是早期防治胰腺癌的重點對象[3]。本研究主要針對CP導致的T3cDM血糖控制、減少并發癥和癌癥發生3方面進行治療證據檢索,并文獻綜述如下。
一、T3cDM的診斷標準
正確診斷是展開治療的前提。雖然美國糖尿病協會(ADA)[4]和中華醫學會糖尿病分會(CDS)[5]均將胰源性糖尿病歸類為第三類糖尿病的亞型(T3cDM),但其診斷標準與1型(T1DM)和2型(T2DM)糖尿病一致,即出現糖尿病癥狀(“三多一少”癥狀)加上隨機血糖≥11.1 mmol/L,或空腹血糖>7.0 mmol/L,或口服葡萄糖耐量試驗餐后2 h血糖≥11.1 mmol/L。
T3cDM以CP引起者居多(約占75%),其他導致其發生的胰腺外分泌病變包括創傷、感染、胰腺切除、胰腺腫瘤等。由于CP本身起病隱匿,且慢性腹痛、胰腺外分泌不全所致的脂肪瀉和吸收不良等癥狀常缺乏特異性,因此早期診斷CP已較為困難,其所導致的T3cDM早期診斷則更為困難。此外T1DM和T2DM可出現胰腺分泌功能不全的現象[6],與在胰腺外分泌病變基礎上引起的T3cDM有著截然不同的因果關系,但當臨床上CP無法早期診斷時,常使二者的因果關系無法確定,致使后期治療帶來不少麻煩[7]。在診斷CP后建立患者隨訪數據庫是早期發現T3cDM的重要辦法,國內大規模的CP隨訪數據提示,21.6%的CP患者可在隨訪中獲得T3cDM診斷的線索[8]。
二、T3cDM治療目標
CP的治療以控制疼痛、糖尿病和脂肪瀉為主。而發生T3cDM時,其治療目的則更為具體,即控制高血糖癥狀、避免并發癥和減少胰腺腫瘤發生[3]。血糖控制是使糖化血紅蛋白(HbA1c)水平盡可能接近于正常,但須避免威脅生命的低血糖狀態。與T1DM和T2DM一致,ADA建議T3cDM的HbA1c水平應小于7%[9-10],但由于T3cDM患者的治療依從性、酗酒(CP的重要誘因)、不規則飲食及吸收不良(CP本身的并發癥)等問題的影響,該治療目標常難以達到。此外T3cDM與T1DM和T2DM不同,血糖脆性是其明顯特點[11],且醫護人員及患者低血糖的防護意識較低,因此控制血糖的治療需個體化進行,寧可保持相對高血糖狀態[12-13]。
三、T3cDM治療方法與利弊
目前國內外尚無T3cDM的治療指南,通過對國內外數據庫的檢索,可獲以下治療證據和建議(表1)。T3cDM治療方法可分為營養控制和血糖治療。
1.營養控制:每日碳水化合物和能量攝入需依據患者體重和活動量決定。采取少量多餐的方式進食,每日至少進食6餐,飲食中需富含纖維素,減少脂肪、飽和脂肪酸、植物油攝入。由于CP的外分泌功能受損,營養吸收不良,限制能量攝入需采取謹慎的態度。輔以胰酶替代治療可減少代謝的不穩定性,戒酒可增進胰腺內分泌功能,有助于血糖控制治療。
2.血糖藥物控制:T3cDM藥物治療借鑒于T1DM和T2DM。與T2DM相似,包括胰島素促分泌劑(磺脲類和格列奈類)、胰島素增敏劑(格列酮類和雙胍類)、影響糖吸收的藥物(α糖苷酶抑制劑)和胰島素的治療[1]。有關如何選擇藥物方面,目前尚無統一共識和標準。部分研究認為[12,14,19],大部分T3cDM可通過飲食、生活相關控制及口服降糖藥物獲得良好的血糖控制。口服降糖藥物主要運用對象是輕型、早期病程和一般狀態良好的T3cDM患者[9]。然而胰島素增敏劑和碳水化合物吸收抑制劑應避免在T3cDM患者應用[14,23],因為T3cDM的發病機制是胰島素分泌缺乏為基礎,同時并存明顯的消化不良。磺脲類促胰島素分泌藥物也不推薦用于T3cDM患者[14,21,23],因為它可促進胰島β細胞的過早耗竭。也有研究認為,由于二甲雙胍價格便宜、低血糖發生率低、降低胰島素在糖代謝中的作用和特殊抗腫瘤作用,應作為T3cDM的一線治療藥物,即便后期需胰島素輔助控制血糖時,二甲雙胍仍可繼續服用[1]。國內研究者則進一步提出[13],因CP中酒精嗜好者居多,所以T3cDM患者盡量不選用雙胍類藥物,以減少乳酸酸中毒的危險。
3.胰島素應用:針對控制飲食而無法穩定血糖的患者,胰島素注射仍是治療的首選[9,13,23]。方法是胰島素的多重應用,即短效胰島素每天3次和中效胰島素睡前注射。睡前胰島素用量通常比T1DM少得多,而每天兩次的長效胰島素注射方法并不推薦使用。需要指出的是,鑒于T3cDM患者血糖具有明顯的脆性,胰島素強化需相對保守,使血糖控制于偏高的水平。
強化胰島素的對象是以依從性良好的患者為主,并需經常監測血糖。Cui等[1]建議采取以“改變生活方式+二甲雙胍+胰酶替代”為基礎的遞增式T3cDM治療方案,若基礎治療后HbA1c>7%,則逐步選用遞增方案(表2)。
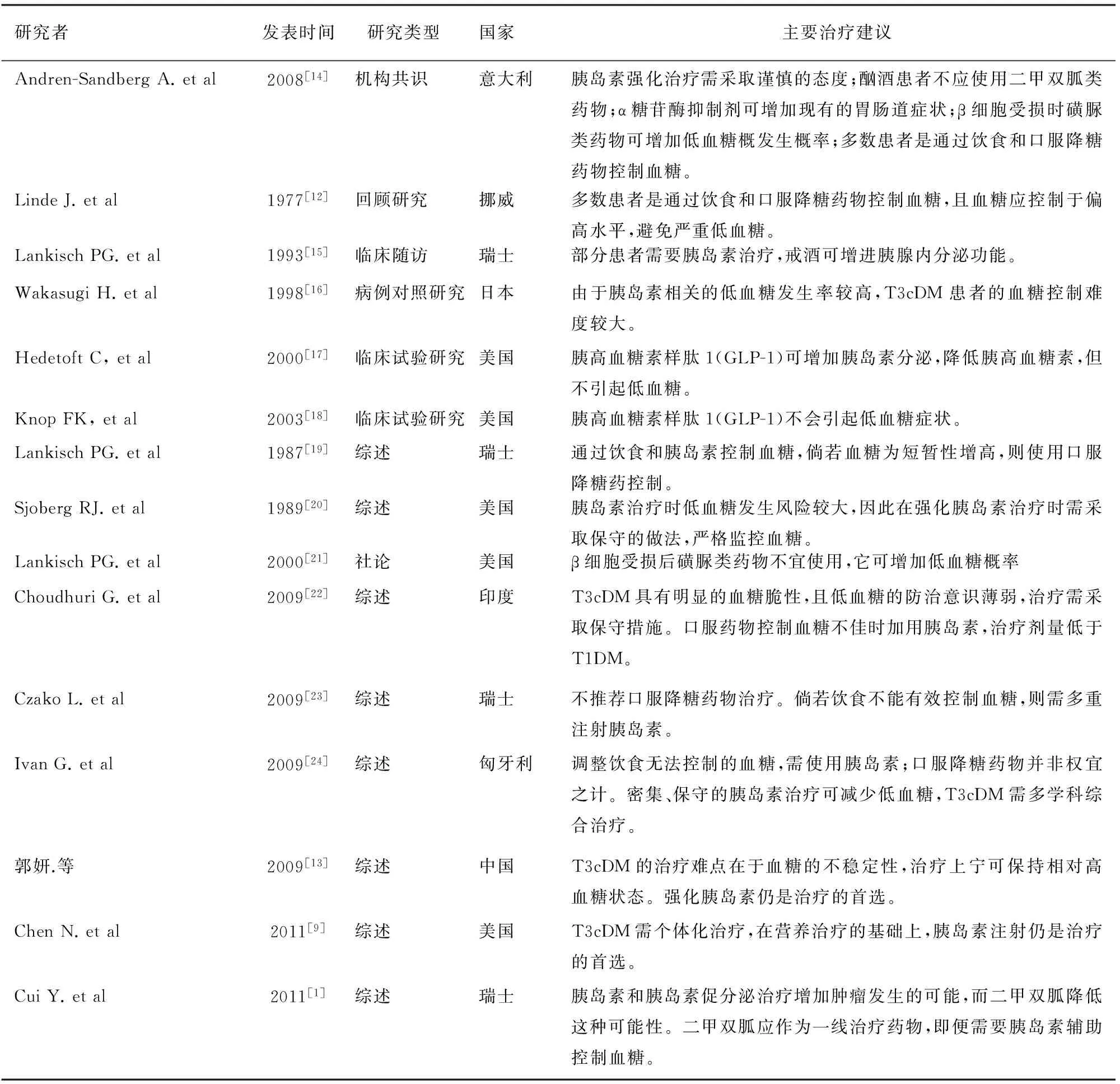
表1 治療證據檢索結果

表2 T3cDM遞增治療方案
注:基礎方案治療后仍HbA1c>7%,逐步選用1至4方案治療
4.探索中的治療方法:T3cDM的脆性血糖特點促發了新型控制方案的產生。胰高血糖素樣肽1(glucagon-like peptide 1,GLP-1)被視為新的T3cDM治療方法。部分研究認為其可增加胰島素分泌,降低胰高血糖素,但卻不引起低血糖癥狀[17-18]。有學者提出,此類藥物除能夠良好地控制血糖外,還能夠減輕患者的體重,甚至在一定程度上改善胰島β細胞的功能[25]。但是內源性GLP-1易被體內二肽基肽酶4(DPP-4)分解的缺點,限制了其作用時間,不適于直接用于臨床。因此,目前以GLP-1為主改善血糖控制的方法包括外源性模擬GLP-1作用及延長內源性GLP-1活性的藥物。
有研究認為[26],人GLP-1類似物在T2DM患者早期應用可有效控制血糖,同時保護β細胞、減低體重,并降低肥胖患者糖尿病前期的患病率,帶來多重獲益,同時避免了內源性GLP-1易被體內二肽基肽酶4(DPP-4)分解的缺點。DPP-4抑制劑可選擇性抑制DPP-4的活性,減少內源性GLP-1的降解,可作為治療T2DM的一類新型藥物[27]。然而,有實驗研究提示[28],GLP-1和其類似物(exendin-4)有促進胰腺腫瘤或癌前病變發展的作用。GLP-1及其類似物能增加胰十二指腸同源轉錄因子-1(PDX-1)的表達,而PDX-1卻是一個標準的致癌基因[29]。因此,GLP-1及其類似物可能具有致癌作用。Elashoff等[30]報道,與其他控糖藥物治療相比,GLP-1及其類似物可增加20%~30%胰腺癌的發病率。據此,T3cDM患者從GLP-1、GLP-1類似物或DPP-4抑制劑獲取的利益多寡目前尚無定論。此外也有學者認為,胰多肽(pancreatic polypeptide)注射可增強胰島素的敏感性,降低T3cDM的胰島素需要量,輔助T3cDM的治療[31]。
四、T3cDM癌變防范
CP有較高的癌變概率,而新發糖尿病則可能是胰腺癌發生的預警信號或早期癥狀之一[32]。目前有關T3cDM癌變預防尚無研究共識。但最近的流行病學研究仍提示,胰島素和胰島素促分泌的治療可增加胰腺腫瘤發生的風險[33]。部分學者認為[1,34],二甲雙胍可降低這種癌變的可能。相關抗癌機制是與其激活肝激酶B1-腺苷酸磷酸蛋白激酶信號通路有關[35]。因此有學者建議[1],在達成T3cDM治療共識之前,二甲雙胍應作為T3cDM高血糖的一線治療藥物,即便后期需疊加胰島素輔助控制血糖。
五、總結
T3cDM是在胰腺外分泌功能受損的基礎上發生,與T1DM和T2DM有著不同的發病因果關系。臨床醫師在碰到疑似T3cDM患者或是新發糖尿病患者時,需格外小心甄別病因,恰當治療。T3cDM具有明顯的血糖脆性,正常計量的控糖治療也易導致患者低血糖狀態的發生;此外T3cDM治療不僅局限于血糖和并發癥控制,更為重要的是減少腫瘤發生的概率,及早診治致死率非常高的胰腺腫瘤的發生。
[1] Cui Y, Andersen DK. Pancreatogenic diabetes: special considerations for management. Pancreatology, 2011,11: 279-294.
[2] 賁其穩, 李兆申. 胰腺癌早期診斷研究進展. 中華胰腺病雜志, 2011,11: 151-154.
[3] Andersen DK. The practical importance of recognizing pancreatogenic or type 3c diabetes. Diabetes Metab Res Rev, 2012,28: 326-328.
[4] American Diabetes Association.Diagnosis and classification of diabetes mellitus. Diabetes Care, 2010,33: S62-S69.
[5] 中華醫學會糖尿病學分會. 中國2 型糖尿病防治指南. 北京: 北京大學醫學出版社, 2010.
[6] Hardt PD, Hauenschild A, Nalop J, et al. High prevalence of exocrine pancreatic insufficiency in diabetes mellitus. A multicenter study screening fecal elastase 1 concentrations in 1,021 diabetic patients. Pancreatology, 2003,3: 395-402.
[7] Ewald N, Kaufmann C, Raspe A, et al. Prevalence of diabetes mellitus secondary to pancreatic diseases (type 3c). Diabetes Metab Res Rev, 2012,28: 338-342.
[8] 王洛偉, 李兆申, 李淑德, 等. 慢性胰腺炎全國多中心流行病學調查. 胰腺病學, 2007,7: 1-5.
[9] Chen N, Unnikrishnan IR, Anjana RM, et al. The complex exocrine-endocrine relationship and secondary diabetes in exocrine pancreatic disorders. J Clin Gastroenterol, 2011,45: 850-861.
[10] Nathan DM, Buse JB, Davidson MB, et al. Medical management of hyperglycemia in type 2 diabetes: a consensus algorithm for the initiation and adjustment of therapy: a consensus statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care, 2009,32: 193-203.
[11] Hardt PD, Brendel MD, Kloer HU, et al. Is pancreatic diabetes (type 3c diabetes) underdiagnosed and misdiagnosed? Diabetes Care, 2008,31 Suppl 2: S165-S169.
[12] Linde J, Nilsson LH, Barany FR. Diabetes and hypoglycemia in chronic pancreatitis. Scand J Gastroenterol, 1977,12: 369-373.
[13] 郭妍, 廖專, 李兆申. 慢性胰腺炎內分泌功能不全的研究進展. 中華胰腺病雜志, 2008,9: 427-429.
[14] Andren-Sandberg A, Hardt PD. Second Giessen International Workshop on Interactions of Exocrine and Endocrine Pancreatic Diseases. Castle of Rauischholzhausen of the Justus-Liebig-university, Giessen (Rauischholzhausen), Germany. March 7-8, 2008. JOP, 2008,9: 541-575.
[15] Lankisch PG, L?hr-Happe A, Otto J, et al. Natural course in chronic pancreatitis. Pain, exocrine and endocrine pancreatic insufficiency and prognosis of the disease. Digestion, 1993,54: 148-155.
[16] Wakasugi H, Funakoshi A, Iguchi H. Clinical assessment of pancreatic diabetes caused by chronic pancreatitis. J Gastroenterol, 1998,33: 254-259.
[17] Hedetoft C, Sheikh SP, Larsen S, et al. Effect of glucagon-like peptide 1(7-36)amide in insulin-treated patients with diabetes mellitus secondary to chronic pancreatitis. Pancreas, 2000,20: 25-31.
[18] Knop FK, Vilsboll T, Larsen S, et al. No hypoglycemia after subcutaneous administration of glucagon-like peptide-1 in lean type 2 diabetic patients and in patients with diabetes secondary to chronic pancreatitis. Diabetes Care, 2003,26: 2581-2587.
[19] Lankisch PG. Conservative treatment of chronic pancreatitis. Digestion, 1987,37: 47-55.
[20] Sjoberg RJ, Kidd GS. Pancreatic diabetes mellitus. Diabetes Care, 1989,12: 715-724.
[21] Lankisch PG, Nauck M. Diabetes und chronische Pankreatitis: Wann, wie oft und wie zu therapieren? Dtsch Arztebl, 2000,97: A-1894/B-1627/C-1511.
[22] Choudhuri G, Lakshmi CP, Goel A. Pancreatic diabetes. Trop Gastroenterol, 2009,30: 71-75.
[23] Czakó L, Hegyi P, Rakonczay Z Jr, et al. Interactions between the endocrine and exocrine pancreas and their clinical relevance. Pancreatology, 2009,9: 351-359.
[24] Iván G. The principles of the treatment of pancreatic diabetes. Orv Hetil, 2009,150: 273-276.
[25] 唐欣, 徐路. 胰高血糖素樣肽1研究進展. 醫學臨床研究, 2012,29: 139-142.
[26] 潘長玉. 2型糖尿病早期應用利拉魯肽的益處. 中華內分泌代謝雜志, 2012,28: 4a-1-4a-3.
[27] 洪天配.新型口服降糖藥DPP-4抑制劑:從胰島α細胞看2型糖尿病治療的新進展.中國糖尿病雜志,2012,20:558-560.
[28] Gier B, Matveyenko AV, Kirakossian D, et al. Chronic GLP-1 receptor activation by exendin-4 induces expansion of pancreatic duct glands in rats and accelerates formation of dysplastic lesions and chronic pancreatitis in the Kras(G12D) mouse model. Diabetes, 2012,61: 1250-1262.
[29] Liu SH, Patel S, Gingras MC, et al. PDX-1: demonstration of oncogenic properties in pancreatic cancer. Cancer, 2011,117: 723-733.
[30] Elashoff M, Matveyenko AV, Gier B, et al. Pancreatitis, pancreatic, and thyroid cancer with glucagon-like peptide-1-based therapies. Gastroenterology, 2011,141: 150-156.
[31] Rabiee A, Galiatsatos P, Salas-Carrillo R, et al. Pancreatic polypeptide administration enhances insulin sensitivity and reduces the insulin requirement of patients on insulin pump therapy. J Diabetes Sci Technol, 2011,5: 1521-1528.
[32] 袁耀宗, 李為光. 重視糖尿病與胰腺癌內在關系的研究,降低胰腺癌的發病率! 胃腸病學, 2010,15: 65-67.
[33] Maisonneuve P, Lowenfels AB, Bueno-de-Mesquita HB, et al. Past medical history and pancreatic cancer risk: Results from a multicenter case-control study. Ann Epidemiol, 2010,20: 92-98.
[34] Li D, Yeung SC, Hassan MM, et al. Antidiabetic therapies affect risk of pancreatic cancer. Gastroenterology, 2009,137: 482-488.
[35] Shaw RJ, Lamia KA, Vasquez D, et al. The kinase LKB1 mediates glucose homeostasis in liver and therapeutic effects of metformin. Science, 2005,310: 1642-1646.
2012-05-29)
(本文編輯:呂芳萍)
10.3760/cma.j.issn.1674-1935.2013.03.019
700533 蘭州,蘭州軍區蘭州軍區總醫院消化內科
張方信,Email:md_zhangfx@163.com

