活血降糖飲對長期高脂飼料喂養大鼠肝臟和 脂肪組織GLP-1R及GLUT-4蛋白表達的影響?
劉德亮,李惠林,渠 昕,趙恒俠,肖小惠
(廣州中醫藥大學深圳臨床醫學院(深圳市中醫院),廣東 深圳 518033)
飲食結構的改變導致肥胖、高脂血癥、胰島素抵抗等代謝性疾病的發生率逐年增長,與2型糖尿病的發生關系密切。傳統的降糖調脂藥物具有明確療效,但是長期使用其副作用難以避免,因此中藥的降糖調脂機制成為研究熱點。活血降糖飲由黃芪、生地、丹參等藥物組成,具有益氣養陰、活血通絡的作用,其良好的調脂降糖作用在前期研究中已被證實,現為進一步探討其降糖調脂的作用機制,本實驗通過建立大鼠胰島素抵抗、高脂血癥模型,探討活血降糖飲對胰島素抵抗、高脂血癥大鼠糖、脂代謝的影響,以及其可能的藥理機制。
1 材料與方法
1.1 動物及飼養
SPF級健康雄性SD大鼠50只,約2月齡,體質量150~180 g,由廣州中醫藥大學實驗動物中心提供。動物飼養環境溫度18~22 ℃,自然晝夜節律光照,自由飲水、攝食,飼養濕度40%~70%;高脂飼料及常規飼料均購自廣東省醫學實驗動物中心,高脂飼料熱量組成為碳水化合物20%,蛋白質20%,脂肪60%;常規飼料為碳水化合物64%,蛋白質23%,脂肪13%。
1.2 藥物及試劑
活血降糖飲組成:黃芪30 g,生地20 g,丹參30 g,太子參30 g,五味子15 g,麥冬15 g,山藥12 g,黃精15 g,丹皮12 g,大黃16 g,紅花12 g,桃仁10 g。用10倍體積蒸餾水浸泡生藥1 h,大火煎開,小火繼續煎煮30 min,共煎2次,過濾濃縮水煎液,濃縮液濃度為4 g/ml,4℃冰箱保存備用。非諾貝特膠囊為法國利博福尼制藥公司產品,用雙蒸水溶解至濃度為2 g/L,保存在4℃冰箱備用。
1.3 試劑與儀器
甘油三酯(TG)、總膽固醇(TC)、低密度脂蛋白膽固醇(LDL-C)、高密度脂蛋白膽固醇(HDL-C)、游離脂肪酸(NEFA)、血糖試劑盒購自南京建成生物工程研究所。胰島素放免試劑盒購自北京原子能科學研究所,兔抗大鼠胰高糖素樣肽-1受體(GLP-1R)多克隆抗體、β-actin多克隆抗體購自Santa Cruz公司,兔抗大鼠葡萄糖轉運體-4(GLUT-4)多克隆抗體為CST公司產品,辣根過氧化物酶標記山羊抗兔IgG抗體購自中杉金橋生物技術有限公司。檢測儀器采用北京六一儀器廠DYCZ-24型垂直板電泳槽,中國山東彩虹分析儀器廠GF-D800型半自動生化分析儀,Quantity One定量分析軟件及HMIAS-2000圖像分析系統。
1.4 試驗方法
1.4.1 動物模型的建立和分組 50只大鼠適應性喂養2周(標準飲食),隨機選出10只大鼠自由進食進水,標準飼料喂養,作為正常組。剩下的40只大鼠給予高脂、高熱量飲食,28周后,篩選血清TC、TG、NEFA、胰島素抵抗指數(HOMA-IR)異常者30只作為成模大鼠(根據空腹血糖、空腹血清胰島素計算HOMA-IR,根據正常大鼠血清TC、TG、NEFA、HOMA-IR計算出95%可信區間范圍,血清TC、TG、NEFA、HOMA-IR值高于正常范圍上限20%被認為是胰島素抵抗、血脂異常大鼠),按隨機數字表法分成模型組、中藥組、貝特組、正常組共4組各10只。
1.4.2 動物處理 中藥組每日以5 g/kg/d的劑量灌服活血降糖飲煎劑,貝特組每天以非諾貝特混懸液20 mg/kg/d治療,正常組和模型組以等體積生理鹽水灌胃;治療期間,模型組、中藥組、貝特組均繼續喂以高脂高熱量飼料,正常組喂以常規飼料。
1.4.3 標本制備 各組大鼠均治療8周后,禁食24 h后,行口服葡萄糖耐量試驗(OGTT)及胰島素釋放試驗(IRT)實驗。繼續治療1周后,禁食24 h,動物以45 mg/kg戊巴比妥鈉腹腔注射麻醉,腹主動脈取血,分離血清用于檢測TC、TG、HDL-C、LDL-C、NEFA。取附睪周圍脂肪組織及肝組織適量,部分以4%多聚甲醛固定,石蠟包埋切片,部分存于液氮中。
1.4.4 指標測量 ①按照試劑盒說明書檢測各血清學指標;②肝組織脂肪含量的測定 取約0.5 g肝右葉勻漿,肝組織按 1∶9(W/V)比例加入10%抽提液(氯仿∶甲醇,2∶1,V/V),抽提 24 h,4℃ 1500 g 離心 15min,取上清用酶法測定肝臟組織TG含量;③ western blot測定肝組織及脂肪組織GLP-1R、GLUT-4蛋白表達: 按蛋白抽提試劑盒說明書提取肝臟及脂肪組織總蛋白,考馬斯亮藍G-250測定蛋白濃度;每例標本取50 μg等量蛋白,蛋白電泳采用10%SDS-PAGE凝膠,應用濕轉法轉膜后,置于封閉液(5%脫脂奶粉),封閉2 h,再用工作濃度為1∶200~1000的抗體稀釋液,4℃孵育過夜。第2天TBST洗膜后用工作濃度為1∶5000的山羊抗大鼠IgG-HRP二抗搖床孵育2 h后,進行雜交ECL化學發光。每條帶的吸光度值通過凝膠成像系統分析,各蛋白的相對表達量用蛋白/內參的比值表示。
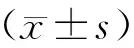
2 結果
2.1 組大鼠OGTT水平比較
表1圖1顯示,與正常組比較,模型組大鼠血清OGTT0 h、0.5 h、1 h、2 h、3 h血糖水平均升高(P<0.01);與模型組比較,中藥組、貝特組大鼠血清OGTT0 h、0.5 h、1 h、2 h、3 h血糖水平均有不同程度降低,差異有統計學意義(P<0.01)。
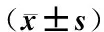
表1 各組大鼠OGTT水平比較
注:與正常組比較:*P<0.05,**P<0.01;與模型組比較:▲P<0.05,▲▲P<0.01
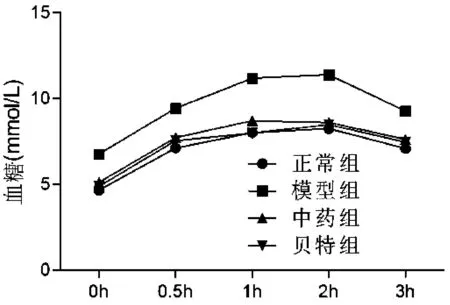
圖1 各組大鼠OGTT結果
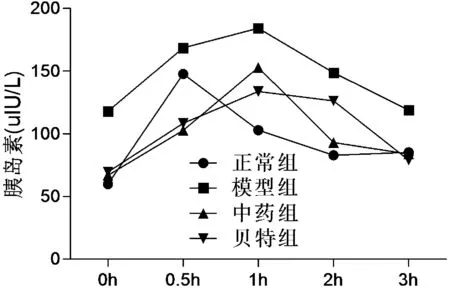
圖2 各組大鼠IRT結果
2.2 各組大鼠IRT水平比較
表2圖2顯示,與正常組比較,模型組大鼠血清IRT0 h、0.5 h、1 h、2 h、3 h胰島素水平均升高(P<0.01),與模型組比較,中藥組、貝特組大鼠血清IRT0 h、0.5 h、1 h、2 h、3 h胰島素水平均有不同程度降低,差異有統計學意義(P<0.01)。
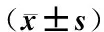
表2 各組大鼠IRT結果
注:與正常組比較:*P<0.05,**P<0.01;與模型組比較:▲P<0.05,▲▲P<0.01
2.3 各組大鼠HOMA-IR、胰島素敏感指數(ISI)及肝臟TG含量比較
表3顯示,與正常組比較,模型組大鼠HOMA-IR、肝臟TG含量明顯升高(P<0.01),而ISI水平明顯降低(P<0.01);與模型組比較,中藥組、貝特組HOMA-IR及肝臟TG含量明顯降低(P<0.01),ISI水平明顯升高,差異有統計學意義(P<0.05,P<0.01)。

表3 各組大鼠HOMA-IR、ISI及肝臟TG含量比較
注:與正常組比較:*P<0.05,**P<0.01;與模型組比較:▲P<0.05,▲▲P<0.01
2.4 各組大鼠血脂水平比較
表4顯示,與正常組比較,模型組大鼠血清HDL-C降低(P<0.01),TC、TG、LDL-C、NEFA均升高(P<0.01);中藥組、貝特組血清TC、TG、LDL-C、NEFA與模型組比較均降低(P<0.01),HDL-C升高(P<0.01)。
2.5 各組大鼠肝組織切片HE染色結果
光鏡下觀察,正常組肝細胞排列正常,無明顯病理改變 (圖3-A);模型組肝組織表現為彌漫性脂肪變性,肝細胞體積增大,胞核居邊,胞質中可見大量脂滴空泡,病變最明顯處為中央靜脈周圍,且小葉內有炎癥細胞浸潤(圖3-B);中藥組和貝特組大鼠肝臟病理學變化較模型組明顯減輕(圖3-C、圖3-D)。
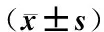
表4 各組大鼠血脂水平比較
注:與正常組比較:*P<0.05,**P<0.01;與模型組比較:▲P<0.05,▲▲P<0.01
2.6 各組大鼠肝臟及脂肪組織GLP-1R蛋白表達的比較
模型組大鼠肝臟GLP-1R蛋白表達明顯低于正常組(P<0.01),經過8周治療后,中藥組及貝特組大鼠肝組織中GLP-1R蛋白表達較模型組增加,差異均有統計學意義(P<0.01)。模型組大鼠脂肪組織GLP-1R蛋白表達明顯高于正常組(P<0.01),經過8周治療后,中藥組及貝特組大鼠脂肪組織中GLP-1R蛋白表達與模型組比較,差異無統計學意義(P>0.05)。
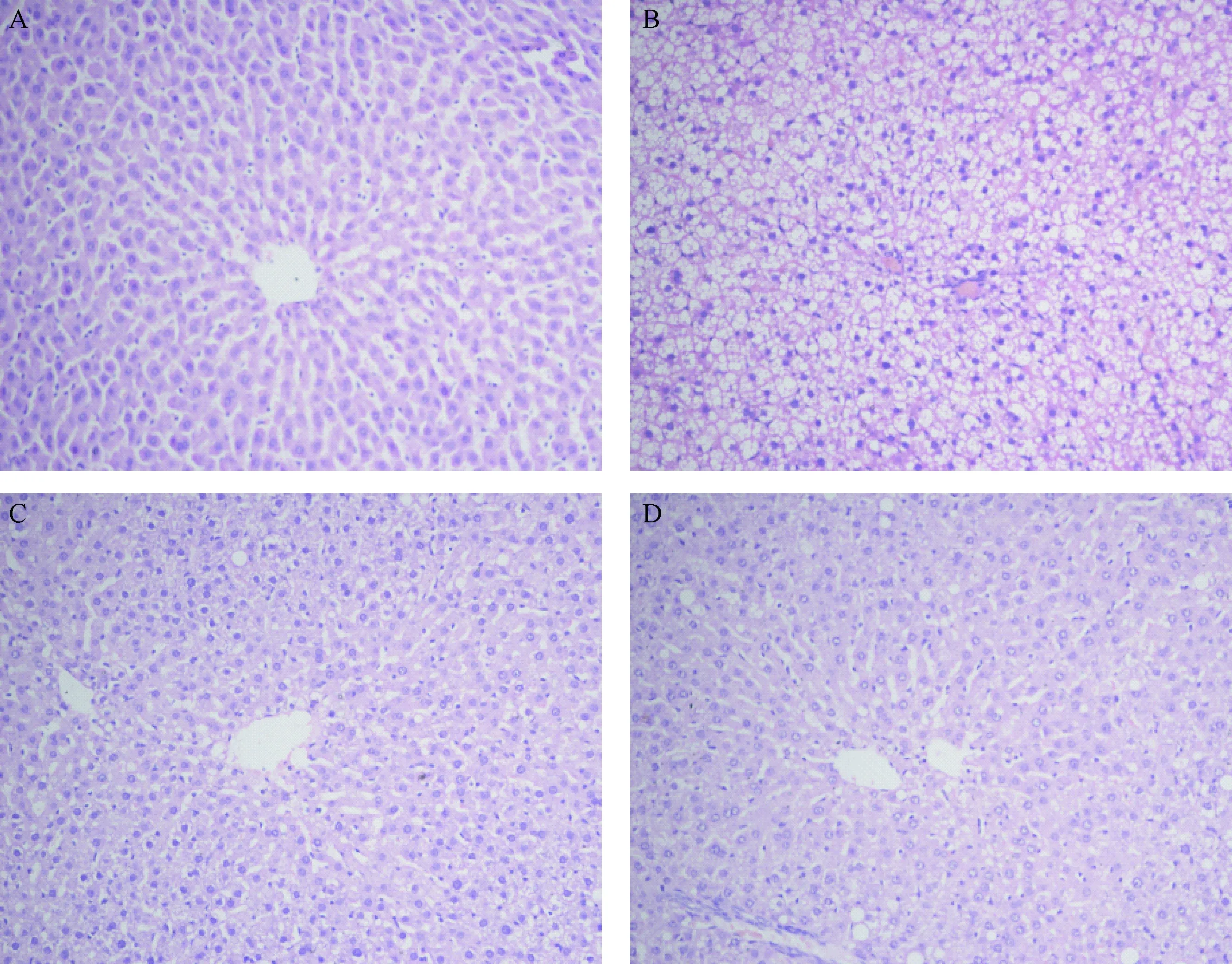
圖3 各組大鼠肝臟組織學結果比較 (HE染色,×400)
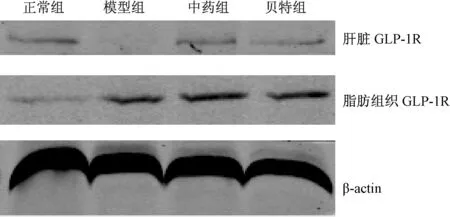
圖4 各組大鼠肝臟及脂肪組織中GLP-1R蛋白的表達
2.7 各組大鼠肝臟及脂肪組織GLUT-4蛋白表達的比較
模型組大鼠肝臟及脂肪組織GLUT-4蛋白表達均明顯低于正常組(P<0.01),經過8周治療后,中藥組及貝特組大鼠肝臟及脂肪組織中GLUT-4蛋白表達較模型組增加,差異均有統計學意義(P<0.01)。
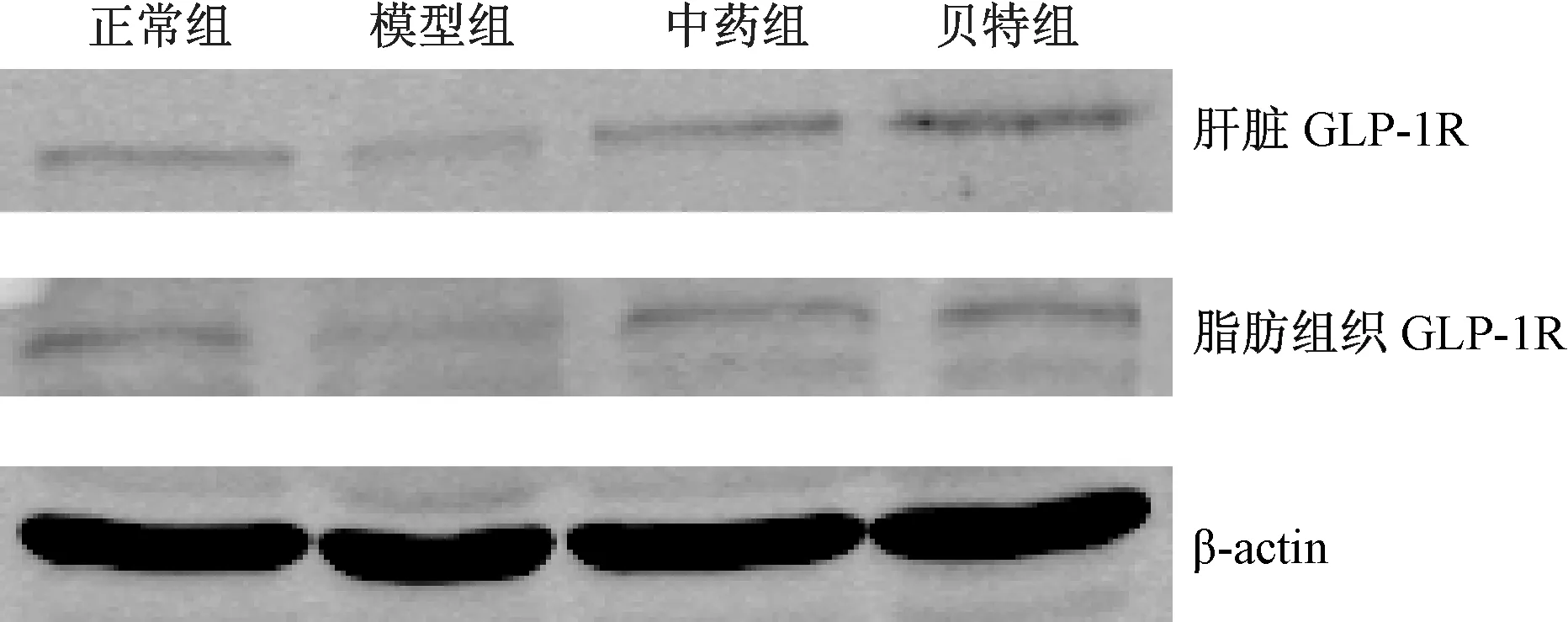
圖5 各組大鼠肝組織中GLUT-4蛋白的表達
3 討論
高脂高熱量飲食與高脂血癥、脂肪肝、胰島素抵抗等代謝性疾病關系密切,脂肪組織及異位沉積的脂肪均可導致NEFA升高,進而引起肝臟、骨骼肌、脂肪組織等外周組織的胰島素信號傳導障礙,發生胰島素抵抗。目前,包括貝特類、他汀類、二甲雙胍、GLP-1受體激動劑等在內的多種治療高脂血癥和胰島素抵抗的藥物療效明確,但此類藥物長期使用造成的副作用,如肝功能受損、肝酶升高等難以避免。因此,新型降脂藥物的研究成為熱點。而有關中醫藥的降糖調脂作用及其機制的研究也在不斷深入。
中醫學理論認為,此類疾病的病因大多都是由于肥甘厚味入胃,濕熱聚集于中焦,氣、血、津液的運行和代謝受到影響,化為痰濁、瘀血,病程日久,痰濁瘀血化熱,導致氣陰兩傷。因此,此類病人多表現為肥胖、少氣懶言、動則汗出、口干多飲、舌暗、有瘀斑等證屬氣陰兩虛兼有瘀血的表現。
活血降糖飲是我科通過多年臨床經驗總結的協定方,具有益氣養陰、活血通絡的功效。本研究結果表明,使用活血降糖藥干預長期高脂飲食喂養誘導的胰島素抵抗、高脂血癥模型大鼠8周后,大鼠胰島素抵抗及血脂水平明顯改善,肝臟TG含量明顯降低,說明其具有明顯的改善胰島素抵抗和調脂作用。
腸促胰素的缺乏以及其受體后信號障礙在外周組織胰島素抵抗發生過程中起重要作用。胰高糖素樣肽-1(GLP-1)以葡萄糖依賴的方式通過與胰島β細胞表面的GLP-1受體(GLP-1R)結合后,刺激胰島β細胞分泌胰島素,對血糖進行調節,除此之外,外周組織,如肺、腎、肝、胃、腸、肌肉、脂肪等均有GLP-1R表達[1-2]。外周組織GLP-1R的表達受多種因素的調節,如體質量減輕、肝脂肪變性程度減輕、胰島素敏感性增加等均能夠增加肝臟GLP-1R表達,而經過高脂飲食喂養后,小鼠肝臟GLP-1R表達明顯下調[3]。同時在外周組織,GLP-1/GLP-1R信號對糖代謝具有重要調節作用,GLP-1R缺乏的轉基因小鼠表現為明顯的肝臟胰島素抵抗,有關脂肪生成和糖異生的激酶表達也明顯增加[4-5]。而在脂肪組織,GLP-1R的作用存在一定爭議[6]。有人認為在胰島素抵抗時,內臟脂肪GLP-1R的增加是作為整體GLP-1水平下降的一種代償作用[7]。但也有研究認為,GLP-1/GLP-1R信號會抑制人骨髓間充質干細胞成脂分化[8]。本研究表明,經過長時間高脂飼料喂養,肝臟GLP-1R蛋白表達明顯下調,而經過活血降糖飲治療后,肝臟GLP-1R蛋白表達明顯上調,證明活血降糖飲可能通過GLP-1/GLP-1R信號影響肝臟葡萄糖代謝。在脂肪組織,長期高脂飼料喂養導致脂肪組織GLP-1R蛋白表達增加,與Vendrell J等的文獻報道結果類似。經活血降糖飲治療后,脂肪組織GLP-1R表達無明顯變化,其具體原因有待進一步研究。
GLUTs是一組能夠促進葡萄糖跨膜轉運的膜蛋白,其包括多個亞型[9-10]。肝臟和脂肪組織中,主要由GLUT-4發揮胰島素依賴的葡萄糖轉運工作[11],因此GLUT-4在胰島素敏感組織中發揮著葡萄糖利用的限速作用。GLUT-4的表達受到多種因素的調節,如胰島素介導的磷脂酰肌醇3激酶(PI3K)信號傳導和蛋白激酶(AMPK)信號傳導均對其有激活作用[12-13]。Kim S的研究則證實,GLP-1/GLP-1R信號能促進肝臟GLUT-4蛋白表達[14]。本研究結果顯示,長期高脂飲食可以降低大鼠肝臟及脂肪組織GLUT-4蛋白表達,與文獻報道一致。經活血降糖飲治療后,能夠增加GLUT-4蛋白表達。然而,其作用是否通過GLP-1R信號通路仍需進一步研究。
本研究中,經過28周高脂飼料喂養誘導高脂血癥及胰島素抵抗動物模型,造模方法與成人高脂血癥、胰島素抵抗的發病模式更為接近,模型動物表現為明顯的肥胖、糖脂代謝紊亂、胰島素抵抗、胰島素分泌峰值延后、峰值較平、肝組織病理切片顯示彌漫性脂肪變性,肝組織TG含量增加,GLP-1R、GLUT-4蛋白表達下調,脂肪組織GLUT-4蛋白表達下調,GLP-1R蛋白表達上調。活血降糖飲由黃芪、生地、丹參等16味中藥組成,具有益氣養陰、活血通絡的功效。前期基礎及臨床研究表明,其具有良好的降糖、調脂效果,但機制不明[15-16]。本研究證明,活血降糖飲能夠有效降低肝臟TG含量,上調肝臟GLP-1R、GLUT-4蛋白表達,上調脂肪組織GLUT-4蛋白表達,改善外周組織葡萄糖利用,這可能是其改善機體胰島素抵抗、降糖、調脂的機制之一。而對脂肪組織GLP-1R的影響及作用機制仍不明確,有待進一步研究。
綜上所述,活血降糖飲對大鼠高脂血癥及胰島素抵抗有確切的治療作用,其作用效果與非諾貝特類似,其作用機制可能與減少肝臟脂肪沉積、增加肝臟GLP-1R蛋白、增加肝臟及脂肪組織GLUT-4蛋白表達有關。
[1] Drucker D J. The biology of incretin hormones[J]. Cell Metab, 2006,3(3):153-165.
[2] Li Y, Tweedie D, Mattson M P, et al. Enhancing the GLP-1 receptor signaling pathway leads to proliferation and neuroprotection in human neuroblastoma cells[J]. J Neurochem, 2010,113(6):1621-1631.
[3] Lee J, Hong S W, Chae S W, et al. Exendin-4 improves steatohepatitis by increasing Sirt1 expression in high-fat diet-induced obese C57BL/6J mice[J]. PLoS One, 2012,7(2):e31394.
[4] Ayala J E, Bracy D P, James F D, et al. Glucagon-like peptide-1 receptor knockout mice are protected from high-fat diet-induced insulin resistance[J]. Endocrinology, 2010,151(10):4678-4687.
[5] Lee Y S, Shin S, Shigihara T, et al. Glucagon-like peptide-1 gene therapy in obese diabetic mice results in long-term cure of diabetes by improving insulin sensitivity and reducing hepatic gluconeogenesis[J]. Diabetes, 2007,56(6):1671-1679.
[6] Challa T D, Beaton N, Arnold M, et al. Regulation of adipocyte formation by GLP-1/GLP-1R signaling[J]. J Biol Chem, 2012,287(9):6421-6430.
[7] Vendrell J, El B R, Peral B, et al. Study of the potential association of adipose tissue GLP-1 receptor with obesity and insulin resistance[J]. Endocrinology, 2011,152(11):4072-4079.
[8] Sanz C, Vazquez P, Blazquez C, et al. Signaling and biological effects of glucagon-like peptide 1 on the differentiation of mesenchymal stem cells from human bone marrow[J]. Am J Physiol Endocrinol Metab, 2010,298(3):E634-E643.
[9] Ding X, Guo L, Zhang Y, et al. Extracts of pomelo peels prevent high-fat diet-induced metabolic disorders in c57bl/6 mice through activating the PPARalpha and GLUT4 pathway[J]. PLoS One, 2013,8(10):e77915.
[10] Zhao F Q, Keating A F. Functional properties and genomics of glucose transporters[J]. Curr Genomics, 2007,8(2):113-128.
[11] Rea S, James D E. Moving GLUT4: the biogenesis and trafficking of GLUT4 storage vesicles[J]. Diabetes, 1997,46(11):1667-1677.
[12] Jackson S, Bagstaff S M, Lynn S, et al. Decreased insulin responsiveness of glucose uptake in cultured human skeletal muscle cells from insulin-resistant nondiabetic relatives of type 2 diabetic families[J]. Diabetes, 2000,49(7):1169-1177.
[13] Koistinen H A, Galuska D, Chibalin A V, et al. 5-amino-imidazole carboxamide riboside increases glucose transport and cell-surface GLUT4 content in skeletal muscle from subjects with type 2 diabetes[J]. Diabetes, 2003,52(5):1066-1072.
[14] Kim S, Jung J, Kim H, et al. Exendin-4 Improves Nonalcoholic Fatty Liver Disease by Regulating Glucose Transporter 4 Expression in ob/ob Mice[J]. Korean J Physiol Pharmacol, 2014,18(4):333-339.
[15] 張志玲, 李惠林, 董彥敏, 等. 活血降糖飲對2型糖尿病代謝及血液流變學的療效觀察[J]. 中國中醫基礎醫學雜志, 2004,10(7):70-71.
[16] 李惠林, 張志玲, 朱章志, 等. 活血降糖飲對實驗性糖尿病大鼠氧自由基的影響[J]. 中醫雜志, 2005,46(11):844.

