腹腔鏡膽囊切除術與傳統開腹膽囊切除術的成本-效用分析
覃瀟茗,向 前,周 杰,許 軍,張 翔
目前,人群中患有膽石癥的成年人占10%~15%[1],并且,其發病率隨著生活方式和飲食結構的改變而逐年增高。膽石癥的病死率雖然很低,但卻給患者個人和社會帶來了沉重的疾病負擔,外科手術是治療膽石癥最快速、徹底的方法,常用的有傳統開腹手術和新興的微創手術兩種治療方法,因此評價手術治療方式對患者健康相關的生存質量(簡稱生存質量)的改善情況,比較兩種手術的成本-效用,對指導臨床醫生和患者個人做出治療決策有著重要的意義。衛生經濟學評價早在17世紀中期開始被關注,隨著健康觀念的改變,評價方法由最小成本法、成本-效益分析、成本-效果分析逐漸發展為當下最熱門的成本-效用分析。經濟學評價在國內主要用于藥物經濟學評價,而在國外成本-效用分析已經廣泛用于公共衛生決策的實踐。本研究采用量表的方式,量化生存質量指標,通過成本-效用分析描述患者在不同手術干預方式下獲得一定單位的滿意程度所需成本的大小,更全面、客觀地評估手術效果。
1 資料與方法
1.1 病例納入和排除標準 納入標準:(1)年齡18~65歲;(2)體質指數(BMI)<35 kg/m2;(3)血小板計數≥100×109/L;(4)凝血酶原時間延長≤3 s;(5)美國麻醉師協會(ASA)分級為Ⅰ或Ⅱ級;(6)血清膽紅素水平≥34.2 μmol/L;(7)意識清醒;(8)無復雜的上腹部手術史;(9)研究期間無其他器質性疾病并且本人同意參與研究。排除標準:(1)癌癥患者;(2)精神疾病或者意識障礙患者;(3)孕期和哺乳期女性;(4)腹腔鏡手術中轉開腹患者;(5)不愿意合作或者無法閱讀理解量表內容的患者,無法用普通話和粵語交流的患者。
1.2 臨床資料 選擇2014年1—5月南方醫科大學南方醫院患膽囊結石伴膽總管結石,需要擇期行膽囊切除并行膽總管探查手術的患者47例為研究對象,其中男25例,女22例;年齡18~65歲。根據手術方式分為:開腹組20例,腹腔鏡組27例,兩組患者性別、年齡、BMI比較,差異均無統計學意義(P>0.05,見表1)。

表1 兩組患者一般資料比較Table 1 Comparison of general data between the two groups of patients
注:BMI=體質指數;*為χ2值
1.3 調查方法 包括患者基本情況、胃腸疾病生存質量指數(GIQLI)量表和簡明健康狀況測量量表(SF-36),采用自愿的原則,讓選定的患者在術前填寫后隨即收回,并分別在術后2周、術后6周對其進行電話隨訪,對患者生存質量的相關數據進行收集。最后將量表得分進行計算和轉換。兩種量表測量生存質量各維度賦分不同,但兩者均通過量表測出生存質量總分,并將其轉換成效用權重計算。
1.3.1 GIQLI量表 GIQLI量表1993 年由德國 Eypasch 等創建,靈敏度為0.92,可信度大于0.90[2],是專用于測定消化系統疾病患者生存質量的量表,包括自覺癥狀、軀體生理功能、心理情緒狀況、社會活動和特殊疾病狀況5個方面,共36條項目[3]。每條項目有5個選項,分別為:全部時間、多數時間、有時、偶爾、從無,每項計0~4分(由低到高),總分為144分[4],分值越高,健康狀況越好,正常人群GIQLI量表評分為121.50~125.80分[3]。
1.3.2 SF-36 SF-36由Stewart[5]研制,以醫療結局研究量表(MOS-SF)為基礎發展而來,可以測量研究人群共同方面的一般性生存質量。簡化版的SF-36包括36個條目,包括生理機能、生理職能、軀體疼痛、一般健康狀況、精力、社會功能、情感職能及精神健康8個維度,構成生理維度和心理維度兩個綜合測量指標,全面概括了被調查者的生存質量。SF-36在國際醫學領域內被公認為是測量生存質量的核心工具。國內大量文獻研究表明,SF-36適用于我國絕大部分人群使用,有較高的信度和效度,SF-36的靈敏度和可信度達0.92、0.94[6-8]。
1.4 成本的歸集與計算 成本-效用分析要求從社會的角度對手術進行評價,膽石癥手術的成本包括直接成本和間接成本,(1)住院期間的直接醫療成本包括患者出院后結算的門診、住院費用,成本的獲得主要通過醫院收費信息系統獲得;(2)直接非醫療成本包括住院期間所花費的伙食費、護工費以及為就診而消費的交通費用等,主要由患者本人提供;直接成本(Cz)=∑直接醫療成本+∑直接非醫療成本;(3)間接成本包括患者及家屬在其患病期間損失的勞動力價值,用現值法通過廣東省城鎮居民日均收入標準和誤工時間計算,公式為:間接成本(Cj)=工資標準(S)×因病損失的有效工作時間(T)[9];(4)隱性成本:因治療所造成的精神負擔,因無法量化計算所以不納入本研究。本研究的時間跨度不超過1年,因此不做貼現。總成本(C)=Cz+Cj。

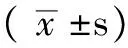
2 結果
2.1 兩組GIQLI量表評分比較 開腹組與腹腔鏡組術前、術后2周、術后6周GIQLI量表評分及其中的自覺癥狀、軀體生理功能、心理情緒狀況、社會活動評分比較,差異均無統計學意義(P>0.05);兩組術前、術后2周特殊疾病狀況評分比較,差異均無統計學意義(P>0.05);術后6周特殊疾病狀況評分比較,差異有統計學意義(P<0.05)。開腹組術后2周軀體生理功能評分較術前降低,術后6周軀體生理功能、心理情緒狀況評分較術前升高,差異均有統計學意義(P<0.05)。腹腔鏡組術后6周GIQLI量表評分及其中的自覺癥狀、軀體生理功能、心理情緒狀況、社會活動、特殊疾病狀況評分較術前升高,差異均有統計學意義(P<0.05,見表2)。
2.2 兩組SF-36評分比較 開腹組與腹腔鏡組術前、術后2周、術后6周SF-36評分及其中的心理維度、生理機能、精力、社會功能、情感職能、精神健康評分比較,差異均無統計學意義(P>0.05);兩組術前生理維度、生理職能、一般健康狀況評分比較,差異均有統計學意義(P<0.05);兩組術后2周、術后6周生理維度、生理職能、一般健康狀況評分比較,差異均無統計學意義(P>0.05);兩組術前、術后2周軀體疼痛評分比較,差異均無統計學意義(P>0.05);兩組術后6周軀體疼痛評分比較,差異有統計學意義(P<0.05)。開腹組術后2周生理維度、生理機能評分較術前降低,軀體疼痛評分較術前升高;術后6周生理維度、生理職能、軀體疼痛評分較術前升高,差異均有統計學意義(P<0.05)。腹腔鏡組術后2周生理維度、生理機能、生理職能、情感職能評分較術前降低,軀體疼痛評分較術前升高;術后6周SF-36評分及其中的生理維度、心理維度、軀體疼痛、一般健康狀況、精力、精神健康評分較術前升高,差異均有統計學意義(P<0.05,見表3)。
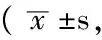
表2 兩組術前、術后2周、術后6周GIQLI量表評分比較分)Table 2 Comparison of GIQLI scores between the two groups before and two weeks and six weeks after operation
注:GIQLI=胃腸疾病生存質量指數;與同組術前比較,*P<0.05
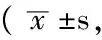
表3 兩組術前、術后2周、術后6周SF-36評分比較分)Table 3 Comparison of SF-36 scores between the two groups before and two weeks and six weeks after operation
注:SF-36=簡明健康狀況測量量表;與同組術前比較,*P<0.05
2.3 成本-效用分析 通過醫院收費信息系統調出患者住院結算費用以及患者本人提供的此次治療產生的其他費用,包括直接醫療費用和直接非醫療費用;根據中國統計年鑒,2012年廣東省城鎮居民人均工資收入23 632.20元,因此,廣東省城鎮居民日均收入約為64.74元,通過計算求出間接成本。行開腹手術患者的平均住院時間為10.5 d,術后平均病休的時間為40 d;腹腔鏡膽囊切除術患者平均住院時間為6.1 d,術后平均病休時間為31 d。開腹組與腹腔鏡組直接成本和總成本比較,差異均有統計學意義(P<0.05);兩組間接成本比較,差異無統計學意義(P>0.05,見表4)。兩種術式的成本-效用值見表5。
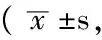
表4 開腹組與腹腔鏡組成本比較元 )Table 4 Comparison of cost between the open cholecystectomy group and the laparoscopic cholecystectomy group

表5 兩種術式的成本-效用值Table 5 Comparison of cost-utility ratio between the two groups
注:Δu=凈效用值,CUR=成本-效用比
2.4 敏感性分析 以兩種量表測量獲得的凈效用均數的95%CI的上限和下限為觀察點,由各組Δu上限及下限的不同組合進行敏感性分析,剔除沒有差異的間接成本,以每組的直接成本與Δu的上限或下限分別計算CUR,結果見表6。無論Δu在95%CI內如何取值,腹腔鏡組的Δu、CUR均低于開腹組。

表6 成本-效用敏感性分析(95%CI)Table 6 Sensitivity analysis of cost-utility
3 討論
合理利用有限的衛生資源實現帕累托最優,是衛生決策的最終目標,關于微創手術和傳統手術的比較在學術上始終沒有停止。采用QALYs作為效果指標,結合生命數量和生存質量比較項目的優劣,是目前國外衛生經濟評價的熱點,本研究采用QALYs評價兩種術式患者主觀的滿意程度,考慮患者遠期獲得的QALYs以及成本因素,衡量兩種術式的優劣。
3.1 兩種術式生存質量 本研究結果顯示,和術前相比,患者兩種量表測量的生存質量總分在術后2周均有所下降,可能由于手術給患者帶來身體上的疼痛和心理上的沖擊沒有緩和;而在術后6周選擇不同術式的患者身體狀況的改善程度不同,開腹組患者術后6周的SF-36評分與術前無差異,腹腔鏡組SF-36評分較術前提高,說明了腹腔鏡手術患者恢復更快,受到的創傷更小。腹腔鏡組術后6周GIQLI量表評分提高,但分值仍低于正常人群得分的121.50~125.80分,這與目前王友清等[11]研究結果相符。有研究者對兩種術式遠期的生存質量做了對比,腹腔鏡組和開腹組在16周后均比術前有顯著改善,說明兩種術式最終對患者身體狀況的改善是一致的[11-12]。劉洋等[2]采用GIQLI量表和SF-36兩種量表測量腹腔鏡膽囊切除術患者,發現在術后2周、4周生存質量得分均提高,本研究結果與之相悖,出現這種情況的原因可能是其研究樣本量為大樣本并且全部為出現明顯癥狀的患者,而本研究中存在癥狀不明顯的患者,因此在術后2周會由于手術創傷導致生存質量下降。
3.2 效用 通過生存質量得分的計算,兩種量表測出獲得Δu并不一致,相同術式采用GIQLI量表測得的Δu值略高于SF-36,出現這樣情況很可能是由于GIQLI量表不僅包括測量生理和心理維度的得分,還包括特殊疾病方面的測量,患者癥狀的緩解,特殊疾病方面分值提高,從而獲得了更高的Δu。SF-36中沒有針對疾病癥狀的測量,獲得的Δu會低。白雪[13]對腹腔鏡手術和經內鏡逆行性胰膽管造影術(ERCP)的比較中采用GIQLI量表,測得腹腔鏡手術患者獲得的Δu為0.81,結果略低于本研究的數值,不排除地域差異與文化差異的影響,也可能由于隨著時間推進,臨床醫師的手術技能提高,使患者獲得更高的效用。此外,Johner等[14]研究發現,患者早期進行手術會比延遲手術平均多獲得0.03個單位的QALYs,成本-效用比更低。
3.3 成本 將間接成本計入總成本的研究范疇,從社會的角度更全面地評價手術治療所消耗的成本,符合成本-效用分析對研究情況的分析要求。在實際操作過程中選擇開腹手術的患者病情復雜,采用腹腔鏡手術無法完全去除殘留結石,這是至今開腹手術無法完全被替代的原因之一,從而影響手術方式的選擇和預后的效果,延長住院時間,進而增加了治療成本,降低了患者的效用值。
成本-效用分析日益受到學者們的關注,目前不僅在醫學領域得到越來越多的運用,在高等教育、工程技術、政策研究等領域也開始受到研究者的青睞。國內在效用值測量方法上仍存在欠缺和不規范,而國外對效用的測量方法已發展成熟,大量文獻會用到標準博弈法(SG)、時間權衡法(TTO)等直接測量方法,使用量表間接測量的方法上,也設計出了許多適用于當地使用的擁有較高信度、效度的量表。本研究采用國際上公認的擁有較高信度和效度的量表,結合普適性量表和特異性量表,對當下常開展的手術進行成本-效用分析。
綜上所述,腹腔鏡手術患者的成本-效用優于傳統開腹手術,選擇腹腔鏡膽囊切除術的患者在手術過程以及預后會有更高的效用值。但本研究受當地經濟水平、費用支付方式、語言文化和醫生的治療偏好等混雜因素影響,亟待多中心、大樣本、長時間回訪的臨床研究,反映遠期的生存質量和成本指標,但本研究所揭示的兩種手術方式在生存質量和經濟學方面的聯系,也為當地甚至我國其他醫院的臨床工作者進行手術評價以及手術方式的選擇提供了參考。
1 Brazzelli M,Cruickshank M,Kilonzo M,et al.Clinical effectiveness and cost-effectiveness of cholecystectomy compared with observation/conservative management for preventing recurrent symptoms and complications in adults presenting with uncomplicated symptomatic gallstones or cholecystitis:a systematic review and economic evaluation[J].Health Technol Assess,2014,18(55):1-102.
2 劉洋,于牧川,劉博,等.日間手術不影響腹腔鏡膽囊切除術患者的生活質量:中國經驗[J].腹腔鏡外科雜志,2012,17(8):567-572.
3 Yeung SM,Shiu AT,Martin CR,et al.Translation and validation of the Chinese version of the Gastrointestinal Quality of Life Index in patients with gastric tumor[J].J Psychosom Res,2006,61(4):469-477.
4 Eypasch E,Williams JI,Wood-Dauphinee S,et al.Gastrointestinal Quality of Life Index:development,validation and application of a new instrument[J].Br J Surg,1995,82(2):216-222.
5 Stewart M.The Medical Outcomes Study 36-item short-form health survey (SF-36) [J].Aust J Physiother,2007,53(3):208.
6 靳文正,虞慧婷.SF-36量表應用于居民自我健康測評的信度和效度研究[J].中國衛生資源,2012,15(3):265-267.
7 丘金彩,許軍,馮麗儀,等.SF-36應用于廣東省公務員人群與健康相關的生存質量調查的信度和效度研究[J].中國全科醫學,2012,15(4):386-389.
8 曹文君,化前珍,王庸晉,等.SF-36量表在中國老年人群中應用的心理學特征測評[J].現代預防醫學,2014,41(6):964-967,971.
9 彭六保,譚重慶,陳干農,等.膽石癥手術成本-效用分析方法研究[J].中國藥房,2007,18(29):2245-2247.
10 方積乾.生存質量測定方法及應用[M].北京:北京醫科大學、中國協和醫科大學聯合出版社,2000:90-108.
11 王友清,楊曉平,王偉軍,等.腹腔鏡膽道探查術治療膽囊結石合并膽總管結石的臨床觀察[J].中國農村衛生事業管理,2013,33(12):1456-1458.
12 章衛根.腹腔鏡與開腹膽總管探查術對膽石癥患者術后胃腸道功能及生活質量的影響[J].中國全科醫學,2009,12(9):802-804.
13 白雪.兩種膽總管結石取石術的衛生經濟學評估-ERCP和傳統開腹術比較[D].上海:第二軍醫大學,2011.
14 Johner A,Raymakers A,Wiseman SM.Cost utility of early versus delayed laparoscopic cholecystectomy for acute cholecystitis[J].Surg Endosc,2013,27(1):256-262.

