婦科腹腔鏡手術全麻下低血壓的原因分析及護理干預
蔡宇清
婦科腹腔鏡手術全麻下低血壓的原因分析及護理干預
蔡宇清
護理;全身麻醉;腹腔鏡;低血壓
隨著腹腔鏡手術的日趨成熟,在臨床應用也日漸廣泛,婦科腹腔鏡手術也逐見增多。腹腔鏡多在全身麻醉(全麻)氣管插管下進行手術,而全麻氣管插管誘導所用麻醉藥物對交感神經系統活性的抑制及對中樞和心血管系統的直接作用,使得各種自身反射調控作用減弱,加之疾病本身的病理性因素和進食、禁水及灌腸等術前準備,使得誘導期存在相對或絕對血容量不足,回心血量急劇減少,極易導致誘導期低血壓的發生[1]。本文通過對全麻腹腔鏡手術患者生命體征的調查監測,探討手術各階段低血壓的原因,采取有效干預措施來預防低血壓的發生,促進患者康復。現將結果報道如下。
1 資料與方法
1.1 一般資料選擇浙江省瑞安市人民醫院2009年5月至2010年7月收治的98例美國麻醉師協會(ASA)分級I~Ⅱ級擇期進行腹腔鏡的婦科手術患者,排除術前有高血壓病史和心臟病病史患者。年齡18~52歲,平均(35±6.8)歲;體質量46~73kg,平均(59.5±8.7)kg;宮外孕28例,子宮肌瘤6例,卵巢腫瘤10例,漿膜下肌瘤16例。將98例患者按簡單隨機法分為常規護理組和干預組,每組49例。常規護理組平均年齡(35±6.6)歲,平均身高(158±4.56)cm,平均體質量(57±9.8)kg;干預組平均年齡(38±5.3)歲,平均身高(159±4.71)cm,平均體質量(58±6.6)kg。兩組一般資料差異均無統計學意義(均>0.05)。
1.2 方法及觀察指標98例患者均采用氣管插管全麻,全麻成功后,均連續監測呼吸(RR)、心率(HR)、收縮壓(SBP)、舒張壓(DBP)和血氧飽和度(SpO2)。
1.3 統計方法采用SPSS10.0統計軟件進行統計學處理,計量資料以均數±標準差表示,采用檢驗;計數資料采用2比較。<0.05為差異有統計學意義。
2 結果
兩組患者術前RR、HR和SpO2差異均無統計學意義(均>0.05),術中、術后差異均有統計學意義(均<0.05)。見表1~3。
3 護理
3.1 低血壓的危害低血壓是全麻下腹腔鏡手術患者的常見并發癥,低血壓患者由于血管內壓力過低,導致血液循環緩慢,遠端毛細血管缺血,以致影響組織細胞氧氣和營養的供應,二氧化碳及代謝廢物的排泄。嚴重的低血壓會導致腦組織血流灌注降低,引起或加重腦缺血的改變[2]。
3.2 導致低血壓的原因(1)患者術前長時間禁飲、禁食及灌腸,患者可通過汗液蒸發、大小便等排出一定量的水分,使患者出現不同程度的脫水現象,因此術前補充及時血容量可以糾正患者的脫水癥狀,預防和減少術前低血壓的發生。(2)術中主要是交感神經節前纖維被阻滯,使小動脈擴張,周圍血管阻力下降,血液淤積于周圍血管系,靜脈回心量減少,心排出量下降等造成[3]。全身麻醉所致外周血管擴張、手術失血和手術操作所致內臟神經反射等,也是發生低血壓的原因之一。除及時補充患者因術前禁食禁飲、麻醉和手術失血所致血容量不足外,還需要重視全麻深度和硬膜外麻醉對患者循環系統的影響[4]。(3)患者術后血容量不足或低氧血癥、麻醉劑對心肌的殘留抑制作用使周圍血管阻力下降、心肌缺血、體溫過低等[5]。術后鎮痛泵的使用,都會引起術后低血壓,此階段需嚴密觀察患者生命體征。
3.3 護理干預
3.3.1 術前干預(1)術前1 h需全面了解患者病情,針對患者不同心理特點,做好心理安慰,以緩解術前緊張、恐懼情緒,并向患者詳細講解術前禁食、禁飲的不同時間、目的、方法及注意事項,避免患者因對禁飲、禁食的概念模糊而過度禁飲,出現脫水癥狀。(2)建立有效靜脈通路,及時補充血容量。術前輸注乳酸鈉林格氏液,即補充了患者的生理需要量,又補充了患者術前體液丟失量。并能糾正已存在的水、電解質平衡失常。
3.3.2 術中干預(1)患者進入手術室后,在麻醉前20min根據醫囑靜脈建立6%羥乙基淀粉(賀斯、膠體液)300~500 ml,20 min滴注完畢,快速補液后實施麻醉。(2)術中靜脈推注麻黃堿10~15 mg,以收縮血管,使血壓恢復正常,確保患者在麻醉和手術期的安全。(3)在麻醉蘇醒期,患者的血壓波動大、變化快[6]。加強麻醉過程中患者生理狀況的觀察和監測,監測心電圖、血氧、動脈血壓飽和度,每5分鐘測量1次并注意其動態變化,及時處理血流動力學的改變,以避免低血壓的發生。
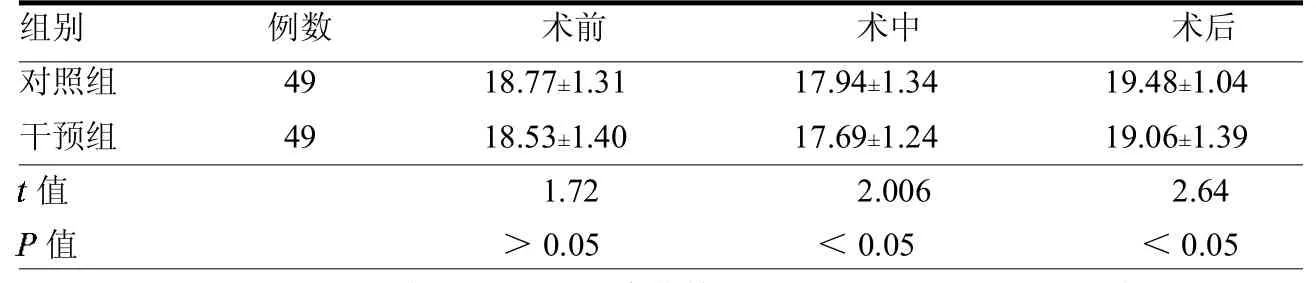
表1 兩組RR變化情況次/min
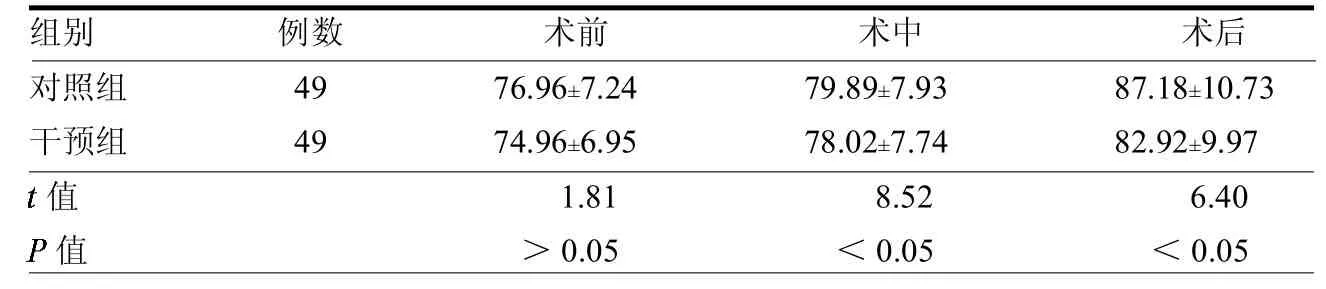
表2 兩組HR變化情況次/min
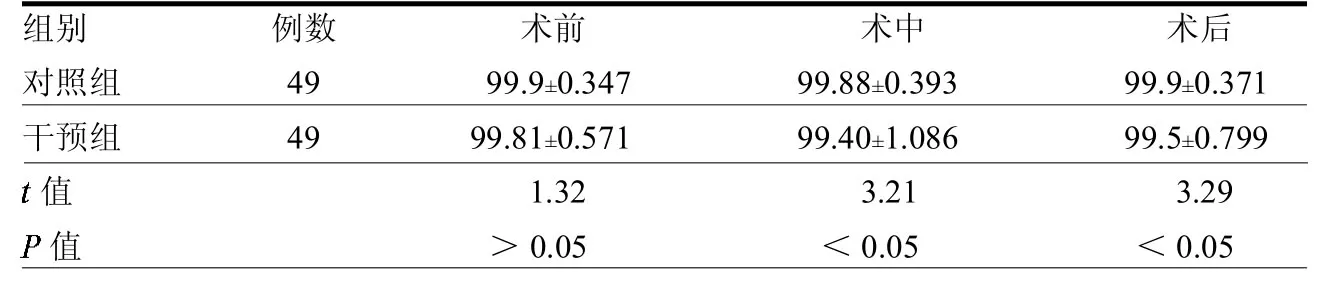
表3 兩組SpO2變化情況%
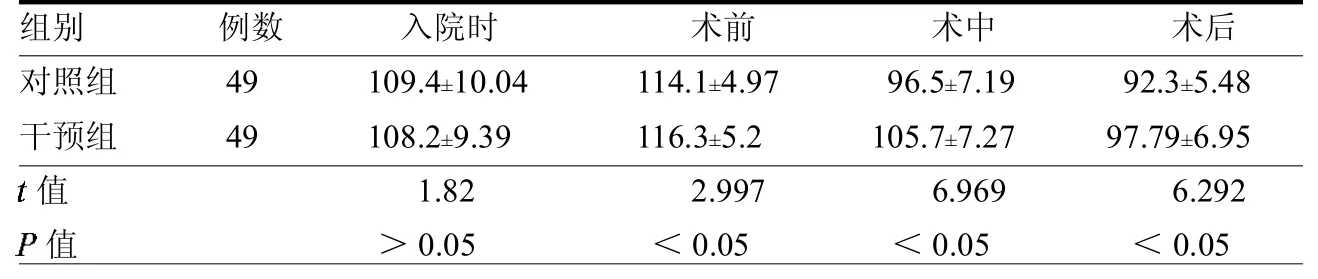
表4 兩組SBP變化情況mmHg
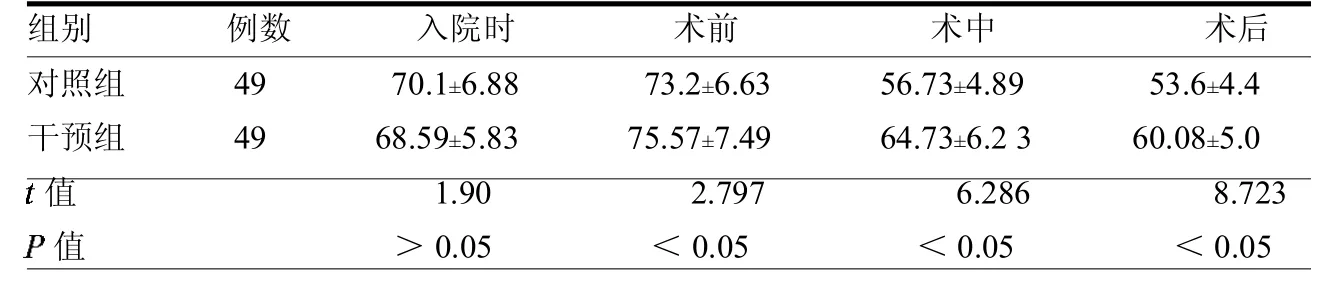
表5 兩組DBP變化情況mmHg
3.3.3 術后干預(1)病情觀察:由于受麻醉、外科手術及原有基礎疾病等多種因素的影響,全麻術后恢復早期是患者情況多變的高危時期,加強這一階段的觀察,可以減少麻醉及手術相關并發癥的發生率和病死率[7]。患者返回病房后立即給予持續床旁心電監護,觀察脈搏、心律、心率的變化。動態監測血壓波動情況。每15~30分鐘測量1次,待生命體征穩定后,改為1 h測量1次,并與術前基礎血壓做對比,及時發現低血壓。(2)術后護士要嚴密觀察腹部體征、腹圍大小、切口滲血及陰道出血情況,尤其是注意腹腔引流的量、顏色,以免發生內出血導致血壓下降發生意外。(3)通過術前、術中對患者的一系列護理干預,對預防和改善術后低血壓也有一定的幫助。
本文干預組經過護理干預后血壓情況優于對照組,這說明全麻情況下腹腔鏡手術的患者經過護理干預后,有效的預防了低血壓的發生,縮短患者康復所需的時間。
[1]李中巧.麻黃素和甲氧明在預防全麻誘導期低血壓中的效果比較[J].中國社區醫生:醫學專業,2012,14(9):153-158.
[2]丁宇,史樹貴,遲路湘.等.頸動脈狹窄腔內成形術及支架入術后并發癥的護理[J].第三軍醫大學學報,2006,28(21):2198-2199.
[3]徐啟明,李文碩.臨床麻醉學[M].北京:人民衛生出版社,2000:120.
[4]唐顯玲,劉玉林,鄭英.老年病人在麻醉手術期間發生低血壓的原因分析[J].四川醫學,2005,26(8):83-87.
[5]鄭文美,周大春,陳肖敏.麻醉恢復室全麻術后病人呼吸循環異常的分析與護理[J].中華護理雜志,2005,40(1):27-28.
[6]黃宇光.麻醉學[M].北京:中國協和醫科大學出版社,2000:315-318.
[7]Rededen RJ,Jeske AH.Management of the postoperative anesthetic period[J]. Dent Clin North Am,1999,43(2):321-339.
10.3969/j.issn.1671-0800.2014.08.075
R473.71
B
1671-0800(2014)08-1046-02
325200浙江省瑞安,瑞安市人民醫院
蔡宇清,Email:614697683@qq.com

