不同麻醉方法對婦科腹腔鏡患者血液動力學的影響
程邵洪
墊江縣人民醫院麻醉科,重慶 408300
不同麻醉方法對婦科腹腔鏡患者血液動力學的影響
程邵洪
墊江縣人民醫院麻醉科,重慶 408300
目的 探討持續硬膜外麻醉和全身麻醉對婦科腹腔鏡患者血液動力學的影響。方法 選取該院婦科2012年2月—2013年10月間收治行腹腔鏡治療患者140例,以隨機數字表法分為A組(70例)和B組(70例),分別采用持續硬膜外麻醉和全身麻醉;比較兩組患者麻醉前后HR、MAP、SPO2等血液動力學指標及術后清醒時間。 結果A組患者麻醉后HR、MAP、SPO2等血液動力學指標值分別為 (83.02±7.69)次/min,(11.24±0.80)kPa,(95.82±1.07)%;B組患者麻醉后HR、MAP、SPO2等血液動力學指標值分別為(75.46±5.48)次/min,(10.02±0.54)kPa,(95.40±1.02)%;A組患者麻醉前后 HR、MAP、SPO2等血液動力學指標比較差異有統計學意義(P<0.05);B組患者麻醉前后HR、MAP、SPO2等血液動力學指標差異無統計學意義 (P>0.05);A組和B組患者術后清醒時間分別為 (22.70±3.62)min,(18.12±3.640)min;B組患者術后清醒時間顯著短于A組,差異有統計學意義(P<0.05)。結論 相較于持續硬膜外麻醉,全身麻醉用于婦科腹腔鏡患者可有效穩定血液動力學指標,促進術后蘇醒,具有臨床應用價值。
持續硬膜外麻醉;全身麻醉;婦科;腹腔鏡;血液動力學
近年來隨著微創技術發展及臨床醫師操作熟練程度提高,腹腔鏡技術已在臨床得到廣泛應用[1]。但術中氣腹建立易引起患者循環及呼吸系統功能明顯變化[2],故選擇何種麻醉方式以降低患者血液動力學波動,提高手術完成質量已成為醫學界關注的熱點之一。該次研究選取2012年2月—2013年10月間該院行腹腔鏡治療婦科患者140例,分別采用持續持續硬膜外麻醉和全身麻醉;比較兩組患者麻醉前后HR、MAP、SPO2等血液動力學指標及術后清醒時間,探討持續硬膜外麻醉和全身麻醉對婦科腹腔鏡患者血液動力學的影響。現報道如下。
1 資料與方法
1.1 一般資料
選取該院婦科收治行腹腔鏡治療患者140例,均符合美國麻醉醫師協會(ASA)I-II級,血紅蛋白≥110 g/L,并排除合并心腦肝腎功能障礙及出血性疾病者。入選患者以隨機數字表法分為A組(70例)和B組(70例);A組患者年齡22~54歲,平均年齡為(31.44±5.32)歲,體重47~64 kg,平均體重為(53.02±6.34)kg;B組患者年齡21~56歲,平均年齡為(31.50±5.34)歲,體重45~64 kg,平均體重為(53.09±6.35)kg。
1.2 治療方法
兩組患者術前給予0.5 mg阿托品和0.1 g苯巴比妥肌肉注射;入室后行常規靜脈通道建立,給予心電監測及平均動脈壓監測 (左橈動脈穿刺置管);A組患者采用持續硬膜外麻醉,即于L1-2處進行穿刺,注入1.5%鹽酸利多卡因4 mL,待確定無脊髓麻醉及麻醉中毒反應后,繼續給予相同濃度利多卡因10 mL注入,同時術中聯合咪唑安定0.5 mg/kg+舒芬太尼6~10 ug靜脈滴注;隨手術時間延長,每1 h加注1.5%鹽酸利多卡因6 mL[3]。B組患者則采用全身麻醉,即麻醉誘導方案為咪唑安定0.5 mg/kg+舒芬太尼0.25~0.30 ug/kg+丙泊酚2 mg/kg+維庫溴銨0.09~0.10 mg/kg;誘導完成后行氣管插管,呼吸頻率保持12~15次/min,潮氣量保持8~10 mL/kg[4];麻醉維持方案為異丙酚6~10 mg/(kg·h)。
1.3 觀察指標
①血液動力學指標包括心率(HR)、平均動脈壓(MAP)及血氧飽和度(SPO2);②記錄患者術后蘇醒時間。
1.4 統計方法
該次研究數據錄入、糾錯及邏輯查重軟件采用Epidata3.07,數據分析軟件采用SPSS18.0;計量資料與計數資料分別選擇t檢驗和χ2檢驗。
2 結果
2.1 兩組患者麻醉前后血液動力學指標水平比較
A組患者麻醉后HR、MAP、SPO2等血液動力學指標值分別為(83.02±7.69)次/min,(11.24±0.80)kPa,(95.82±1.07)%;B組患者麻醉后HR、MAP、SPO2等血液動力學指標值分別為(75.46± 5.48)次/min,(10.02±0.54)kPa,(95.40±1.02)%;A組患者麻醉前后HR、MAP、SPO2等血液動力學指標比較差異有統計學意義(P<0.05);B組患者麻醉前后HR、MAP、SPO2等血液動力學指標差異無統計學意義(P>0.05),見表1。
表1 兩組患者麻醉前后血液動力學指標水平比較
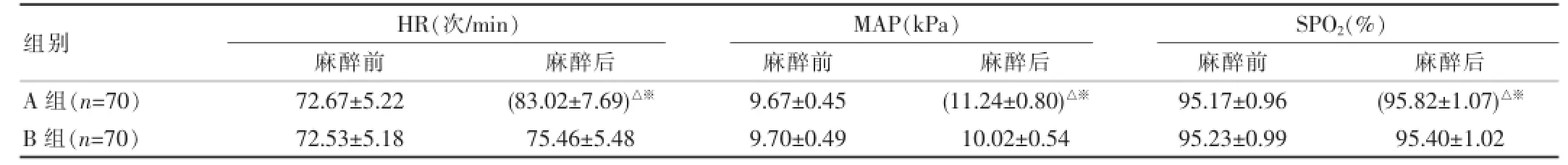
表1 兩組患者麻醉前后血液動力學指標水平比較
注:△與B組比較,P<0.05;※與治療前比較,P<0.05。
組別HR(次/min)麻醉前 麻醉后MAP(kPa)麻醉前 麻醉后SPO2(%)麻醉前 麻醉后A組(n=70)B組(n=70)72.67±5.22 72.53±5.18 (83.02±7.69)△※75.46±5.48 9.67±0.45 9.70±0.49 (11.24±0.80)△※10.02±0.54 95.17±0.96 95.23±0.99 (95.82±1.07)△※95.40±1.02
2.2 兩組患者術后清醒時間比較
A組和B組患者術后清醒時間分別為(22.70±3.62)min,(18.12±3.640)min;B組患者術后清醒時間顯著短于A組,差異有統計學意義(P<0.05)。
3 討論
硬膜外麻醉屬于臨床常用麻醉方式,主要通過是局部節段脊神經實施阻滯麻醉,干擾術區交感神經沖動傳導,從而有效降低應激反應程度,擴張外周血管,促進血壓下降[5-6]。相較于其他麻醉方式,硬膜外麻醉具有操作簡單,起效迅速及阻滯效果佳等優勢[7]。但已有研究顯示,行硬膜外麻醉患者出現低血壓綜合征和呼吸困難風險顯著高于其他麻醉方式[8]。而全身麻醉可有效阻斷中樞神經系統接受外周傷害性刺激功能,誘發局部交感神經張力下調,并刺激外周血管擴張[9];同時配合氣管插管有助于維持呼吸功能正常功能[10],對于保證患者循環系統穩定性,促進術后蘇醒具有重要意義。
該次研究結果中,A組患者麻醉后HR、MAP、SPO2等血液動力學指標值分別為(83.02±7.69)次/min,(11.24±0.80)kPa,(95.82± 1.07)%;B組患者麻醉后HR、MAP、SPO2等血液動力學指標值分別為(75.46±5.48)次/min,(10.02±0.54)kPa,(95.40±1.02)%;A組患者麻醉前后HR、MAP、SPO2等血液動力學指標比較差異有統計學意義(P<0.05);B組患者麻醉前后HR、MAP、SPO2等血液動力學指標差異無統計學意義(P>0.05),提示婦科腹腔鏡患者行全身麻醉在保持血流動力學穩定方面具有優勢;A組和B組患者術后清醒時間分別為(22.70±3.62)min,(18.12±3.640)min;B組患者術后清醒時間顯著短于A組,差異有統計學意義(P<0.05),證實全身麻醉用于婦科腹腔鏡患者有助于促進術后蘇醒進程,效果優于持續持續硬膜外麻醉。
綜上所述,相較于持續硬膜外麻醉,全身麻醉用于婦科腹腔鏡患者可有效穩定血液動力學指標,促進術后蘇醒,具有臨床應用價值。但因入選樣本量少、單一中心等因素限制,所得結論還需更大規模臨床研究證實。
[1]王桂林,賈渝屏,姚洪林.不同麻醉方法對高血壓婦科手術患者的影響[J].四川醫學,2012,33(7):1238-1239.
[2]許冰,張春偉.全麻和持續硬膜外麻醉在婦科腹腔鏡手術中的應用[J].中國醫藥導報,2010,7(35):746-748.
[3]毛桂琴,魯華榮,李亭.腹腔鏡膽囊切除術老年患者采用兩種不同麻醉方式的應激反應及血流動力學特征分析 [J].中國醫師進修雜志, 2012,35(20):15-18.
[4]印武,周清華.腹腔鏡手術中血流動力學的改變[J].醫學綜述,2011,17 (22):3470-3472.
[5]虞桂娣.全麻聯合持續硬膜外麻醉與單純全麻應用于高血壓患者婦科腹腔鏡手術的比較[J].中國醫刊,2012,47(4):73-75.
[6]劉成,彭英持續硬膜外麻醉與全麻在婦科腹腔鏡手術中的應用[J].四川醫學,2011,32(11):146-148.
[7]程翔,田國剛,田毅,等.不同麻醉下婦科腹腔鏡手術患者凝血功能的比較[J].中華麻醉學雜志,2012,32(5):946-948.
[8]趙立生.婦科腹腔鏡手術中不同麻醉方法氣腹和體位對呼吸功能的影響[J].中國婦幼保健,2011,26(5):321-322.
[9]徐名開,劉勇軍,林毓政.插管全麻與持續硬膜外麻醉在婦科腹腔鏡手術中應用的效果評價[J].中國當代醫藥,2013,20(28):99-101.
[10]丁愛平.管內全身麻醉與靜脈吸入復合全身麻醉在婦科腹腔鏡手術中的應用對比[J].中國現代醫生,2011,10(9):86.
R614
A
1674-0742(2014)10(a)-0146-02
2014-06-28)
綜述的寫作格式
程邵洪(1980-),男,重慶墊江縣人,主治醫師,本科,主要從事臨床麻醉方面研究工作。
綜述的寫作格式一般包括四部分,即前言、正文、小結、參考文獻。 前言,要用簡明扼要的文字說明寫作的目的、必要性、有關概念的定義、綜述的范圍、闡述有關問題的現狀和動態以及目前對主要問題爭論的焦點等。正文,是綜述的重點,主要包括論據和論證兩個部分,正文部分根據內容的多少可分為若干個小標題分別論述。小結,是在綜述正文部分作扼要的總結,作者應對各種觀點進行綜合評價,提出自己的看法,指出存在的問題及今后發展的方向和展望。

