電視胸腔鏡手術在孤立性肺結節診斷和治療中的應用價值
梁冰 趙輝 車建波 王一 施鞏寧
孤立性肺結節(solitary pulmonary nodule,SPN)為肺內直徑在3 cm以內的圓形或類圓形病灶,無空洞或鈣化,且無縱膈淋巴結腫大、肺不張、衛星病灶及胸腔積液等伴隨癥狀[1]。隨著CT等影像技術水平的提高,臨床上早期發現SPN的患者人數也大幅度提高。有文獻報道稱,約500張X線胸片的患者中有1例為SPN患者,85%~95%的患者SPN為無意中發現,大部分患者的SPN為肉芽腫病變或錯構瘤;但還存在約45%的患者SPN為惡性結節[2]。盡管采用多排螺旋CT及正電子發射型斷層掃描儀能夠大幅提高SPN的確診率,但少數患者存在假陽性及假陰性結果,從而引起臨床上的誤診情況,使患者延誤了最佳的治療時機[3]。以往對SPN明確診斷通常采取開胸手術,目前,電視胸腔鏡手術(video-assisted thoracoscope surgery,VATS)逐漸應用于肺部手術中,因切口小、出血少、患者住院時間短、康復快等優點而推廣較快。本文研究中,對河南大學淮河醫院2008年7月~2013年6月收治的76例SPN患者分別采取開胸手術和VATS,并對兩組的診斷結果及治療效果進行分析,現報告如下。
1 資料與方法
1.1一般資料 選擇本院76例SPN患者作為研究對象,全部患者均經胸部X線及CT檢查為SPN患者。患者體檢時發現40例,余36例為因出現咳嗽咳痰、胸悶、胸痛和痰中帶血絲來本院就診時發現。隨機分為對照組和觀察組,每組各38例,兩組患者在術前均未采取肺組織病理學活檢。兩組在性別、年齡、病灶位置、病灶大小等一般資料上比較,差異無統計學意義(P>0.05),具有可比性。見表1。

表1 兩組患者的一般資料情況
1.2方法 對照組患者在雙腔氣管插管后在全麻下采取開胸手術,患者體位予以健側臥位,在胸部后外側切口開胸,明確結節的大小、形狀、所處部位、質地及和胸膜的關系,并對其通過直線形切割縫合器或手工方法進行楔形切除,將標本進行快速冰凍病理檢查,病理檢查若為良性,則對肺殘面進行縫合后結束手術;若為惡性原發性肺癌,并立即予以肺葉切除術及聯合縱膈淋巴結清掃術。對于快速病理檢查中無法確診或存在增生活躍的患者,在肺功能允許的條件下對肺葉進行切除并聯合淋巴結清掃術。觀察組患者在雙腔氣管插管后在全麻下采取VATS,患者體位予以健側臥位,對健側進行單肺通氣,患者肺部則完全萎陷,并采取常規建立VATS,對胸腔進行探查,對病灶明確后,采取內鏡切割縫合器對肺結節進行楔形切除,并進行快速冰凍病理檢查。根據良惡性情況進行手術治療,治療步驟同對照組。對兩組的術中及術后情況進行分析,并對兩組患者的手術結果進行觀察。
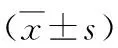
2 結果
2.1兩組患者的術中及術后情況 由表2可見,觀察組的手術時間、術中失血量、胸管引流時間及術后住院時間均顯著少于對照組(P<0.05),差異具有統計學意義。
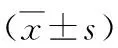
表2 兩組患者術中及術后情況
注:與對照組比較,aP<0.05
2.2兩組患者的手術結果 對照組患者經病理檢查惡性腫瘤21例,采取肺葉切除術聯合淋巴結清掃術;良性腫瘤17例,采取肺結節楔形切除;觀察組中經病理檢查惡性腫瘤23例,其中22例在VATS輔助下采取小切口肺葉切除術及淋巴結的清掃術,1例高齡患者僅行肺楔形切除術;良性腫瘤15例,采取肺結節楔形切除。全部患者均無術中死亡,術后對照組中1例因呼吸功能衰竭發生死亡,VATS組無術后死亡病例。
3 討論
SPN發病機制比較復雜,通常認為與出血、炎癥或腫瘤關系較大。多數SPN患者臨床上無明顯癥狀,通常通過體檢而發現,因此,SPN的良惡性的診斷成為臨床上的一大難題,對患者的臨床治療方式及預后影響較大。隨著CT及MRI技術的提高,為SPN的良、惡性鑒別提供了很大的幫助。在影像學表現上,良性病灶通常處于肺上葉部位,且結節邊緣有鈣化情況,光滑,無毛刺。而惡性病灶通常為結節邊緣存在毛刺或分葉,出現分葉或存在胸部凹陷征[4]。
SPN患者術前明確診斷較困難,對于離胸壁較近的結節可采取經皮肺穿刺組織活檢進行病理檢查明確診斷。采用腫瘤標記物對早期SPN無顯著診斷意義,而痰查瘤細胞及支氣管鏡檢查對周圍型肺內孤立小結節明確診斷也意義較小[5],同時,早期的肺癌及肺泡細胞癌等能夠在較長的時間內無顯著臨床癥狀,因此對臨床表現進行觀察因局限于病情的發展時間而作用不大[6]。因此,需要對肺部的小結節組織進行楔形切除,并通過快速冰凍病理檢查,才能進行準確的診斷,并及時進行治療,避免延誤治療時機,同時能降低用藥不當對其他組織的損傷。本文研究中,對照組通過開胸手術并采取病理檢查發現惡性腫瘤21例,采取肺葉切除術聯合淋巴結清掃術;良性腫瘤17例,采取肺結節楔形切除;觀察組通過VATS并經病理檢查惡性腫瘤23例,其中22例在VATS輔助下小切口采取肺葉切除術及淋巴結的清掃術,1例高齡患者僅行肺楔形切除術,良性腫瘤15例,采取肺結節楔形切除。全部患者均無術中死亡。
本文研究中,在能獲取病理診斷結果的同時,VATS實施患者的手術時間、術中失血量、胸管引流時間及術后住院時間均顯著少于開胸手術的患者。但因手術操作范圍的影響,對確定SPN的位置及病灶的完整切取存在一定難度。因此,在術前需要熟悉患者的影像學資料,明確SPN的位置,避免術中盲目尋找,在必要時可對操作孔切口進行適當延長,并采取手指觸診對病灶位置進行明確。
總之,采用VATS手術及開胸手術均在病理明確SPN的診斷中作用關鍵,但用于治療SPN的過程中,VATS較開胸手術能夠顯著縮短手術時間及術后住院時間,減少患者痛苦,促進患者康復。
[1] 黃思光,韋涌初,陽世雄,等.電視胸腔鏡手術對孤立性肺結節的臨床應用價值.廣西醫學,2012,34(5):575-576.
[2] 宋鵬,謝曉華.常規胸腔鏡與單操作孔胸腔鏡手術治療老年孤立性肺結節對比分析.中華老年多器官疾病雜志,2012,11(11):845-846.
[3] 楊炳軍.孤立性肺結節的診療策略.臨床肺科雜志,2008,13(5):623-625.
[4] 張哲明,莊聰文,翁向群,等.孤立性肺結節73例電視胸腔鏡手術診斷治療分析.中國誤診學雜志,2008,8(11):2742-2743.
[5] 李國,王建利,陳武,等.肺部小結節62例胸腔鏡手術治療.四川醫學,2011,32(6):901-902.
[6] 李廣斌,馬海濤,趙軍,等.孤立性肺結節的診斷與外科治療分析.海南醫學,2010,21(21):63-64.

