高分辨率CT在脊柱淋巴瘤中的應用價值
費廣順
(江蘇省淮安市腫瘤醫院,江蘇 淮安 232000)
高分辨率CT在脊柱淋巴瘤中的應用價值
費廣順
(江蘇省淮安市腫瘤醫院,江蘇 淮安 232000)
目的初步探討高分辨率CT在脊柱淋巴瘤中的應用價值。方法2004年7月至2013年12月選擇在我院就診的50例脊柱淋巴瘤患者,其中繼發性病變45例,原發性病變5例,全部進行高分辨率CT檢查。結果兩組年齡及性別差異對比無統計學意義(P>0.05)。繼發性組患者CT多表現為椎體前后徑增大,而原發性組患者CT多表現為椎體呈前低后高楔形改變;繼發性組患者CT多表現為椎旁軟組織腫脹,而原發性組患者CT多表現為軟組織腫塊,密度均勻,周圍器官受壓向前移位;繼發性組患者CT多表現為椎體不規則骨質破壞,而原發性組患者CT多表現為溶骨性或穿鑿樣骨質破壞,邊緣清晰。結論高分辨率CT在脊柱淋巴瘤影像學表現有一定特異性。
高分辨率CT;脊柱淋巴瘤;骨質破壞;椎體變形;周圍軟組織
脊柱淋巴瘤臨床上比較少見,是起源于骨髓腔、病變局限于脊柱浸潤、少見的結外淋巴瘤。早期研究顯示脊柱與軟組織網狀細胞肉瘤的組織學特點類似,但臨床特征存在明顯差異[1]。不過在脊柱淋巴瘤臨床癥狀、體征及實驗室檢查均無特異性,診斷困難,容易誤診[2]。流行病學調查顯示繼發性脊柱淋巴瘤占據90%左右,原發脊柱淋巴瘤約占10%;繼發性脊柱淋巴瘤任何年齡均可發病,成人相對多見,特別年齡大者,男性多于女性[3],臨床上局部癥狀輕微,變化不明顯。原發脊柱淋巴瘤患者的發病年齡較大,局部癥狀重,可有全身癥狀[4]。隨著醫學技術的發展,CT診斷也得到了廣泛應用,且高分辨率CT也應用越來越多。高分辨率CT可顯示腫瘤的全范圍特征,有利于臨床診斷[5]。因此,本文主要探討高分辨率CT在脊柱淋巴瘤中的影像學表現,報道如下。
1 資料與方法
1.1 研究對象:2004年7月至2013年12月選擇在我院就診的50例脊柱淋巴瘤患者,納入標準:患者初診年齡≥14歲;腫瘤發生部位在脊柱、骨骼等;知情同意;病灶經組織學及免疫組織化學診斷為淋巴瘤。其中繼發性病變45例,男25例,女20例;平均年齡(39.98±3.29)歲。原發性病變5例,其中男3例,女2例;平均年齡(40.42±4.12)歲。經過對比,兩組年齡及性別差異對比無統計學意義(P>0.05)。
1.2 診斷方法:使用GELightSpeed64排VCT對所以患者進行檢查,掃描參數:電壓120 kV、管電流200 mA,DFOV36.0 cm,矩陣512 ×512,層厚、層距為5 mm,并在AW4.3工作站上進行多平面重組(MPR)三維重建(VRT)。
1.3 觀察指標:觀察兩組患者的發病年齡、性別與腫瘤類型,重點觀察兩組CT顯示的骨質破壞、椎體變形和周圍軟組織等情況。
1.4 統計方法:選擇SPSS18.0軟件對本文相關數據進行分析,統計方法主要為χ2分析與t檢驗,P<0.05代表差異顯著。
2 結 果
2.1 骨質破壞、椎體變形和周圍軟組織情況:①在骨質破壞方面,經過觀察,繼發性組患者CT多表現為椎體不規則骨質破壞,呈前低后高楔形改變;而原發性組患者CT多表現為溶骨性或穿鑿樣骨質破壞,邊緣清晰,伴有椎體壓縮性骨折。②在椎體變形方面,繼發性組患者CT多表現為椎體前后徑增大,椎體壓縮變扁呈明顯薄脆餅樣。而原發性組患者CT多表現為椎體呈前低后高楔形改變,椎體前后徑增大,壓迫脊髓。③在周圍軟組織方面,繼發性組患者CT多表現為椎旁軟組織腫脹,脊髓或硬膜囊受壓。而原發性組患者CT多表現為軟組織腫塊,密度均勻,邊界清楚,向前生長,周圍器官受壓向前移位。
2.2 病例分析。病例1:患者男性,56歲,因上腹部疼痛半個月前來就診,惡心,有時發熱,體溫37.6~38.2 ℃胃鏡檢查發現胃賁門下方小彎壁局部隆起、糜爛;CT示胃大彎壁不規則增厚,胃小網膜囊淋巴結腫大融合(A),腰3椎體不規則破壞椎前軟組織腫塊(B);病理:HE染色,鏡下見大量淋巴組織細胞增生(C),結合免疫組化CK(-),EMA(-),CK18(-),Syn(-),CgA(-),LCA(+),CD3(-),CD20(+),考慮大B細胞淋巴瘤。見圖1。
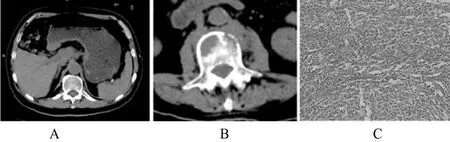
圖1
病例2:患者男性,64歲,后背疼痛1個月就診,CT示胸2椎體溶骨性骨質破壞伴軟組織腫塊并累及椎管(A),重建圖像示椎體壓縮變扁,椎間隙未見異常(B);術后病理:淋巴瘤。見圖2。
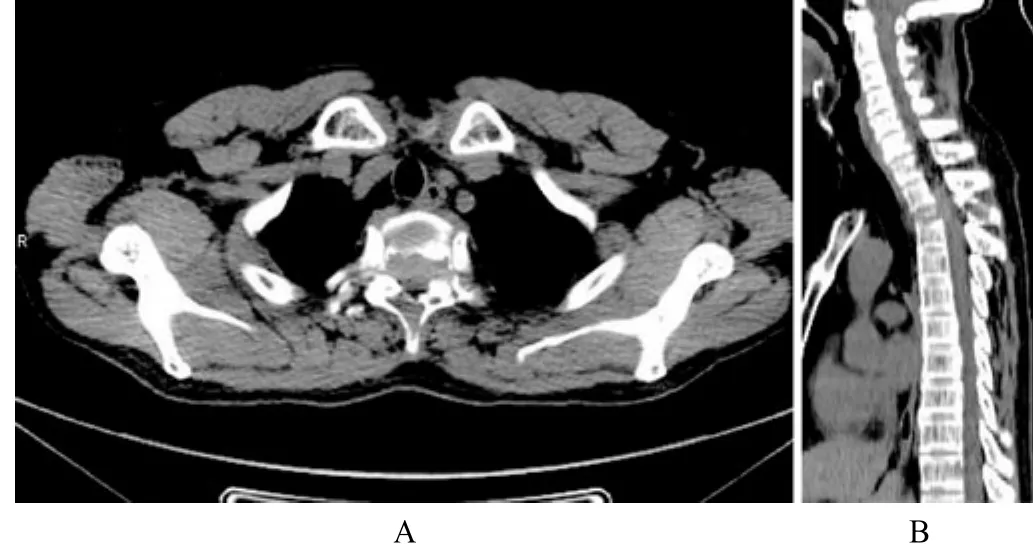
圖2
3 討 論
脊柱淋巴瘤是臨床上比較少見的疾病,但是預后比較差,需要進行早期診斷與治療。在其發病類型中,繼發性脊柱淋巴瘤任何年齡均可發病,成人相對多見,特別年齡大者,男性多于女性。而大多數原發性脊柱淋巴瘤多見于中老年患者。臨床表現以胸腰背痛為主要癥狀,也伴隨有放射疼痛、肌力下降、局部包塊、活動受限等。本文原發性淋巴瘤和繼發性淋巴瘤兩組年齡和性別差異對比無統計學意義(P>0.05)。
脊柱淋巴瘤可發生在任何節段,一般發生在胸椎最多見,其次為骶椎和腰椎[6]。本文脊柱淋巴瘤發生部位以胸椎最多,頸椎次之,多累及多個椎體。孫鵬飛等[7]研究認為脊柱淋巴瘤CT影像學多表現為骨質破壞,常伴骨膜反應和骨皮質破壞,其中原發性患者以溶骨性骨質破壞為主,表現為蟲蝕樣、篩孔樣,部分邊緣可見骨硬化,同時CT能清楚地顯示細微的骨質改變及周圍軟組織腫塊,從而有利于診斷。通過本組病例影像學表現觀察分析得出,繼發性組患者CT多表現為椎體不規則骨質破壞,呈前低后高楔形改變;而原發性組患者CT多表現為溶骨性或穿鑿樣骨質破壞,邊緣清晰,伴有椎體壓縮性骨折。繼發性組患者CT多表現為椎體前后徑增大,椎體壓縮變扁呈明顯薄脆餅樣,與劉文超所報道一致[8];而原發性組患者CT多表現為椎體呈前低后高楔形改變,椎體前后徑增大,壓迫脊髓。繼發性組患者CT多表現為椎旁軟組織腫脹,脊髓或硬膜囊受壓;而原發性組患者CT多表現為軟組織腫塊,密度均勻,邊界清楚,向前生長,周圍器官受壓向前移位。吳紅英[9]等認為繼發性組患者CT可以清楚地顯示椎體內邊緣清晰的骨質不規則破壞;原發性患者在CT上表現為邊界模糊,50%~80%可出現鈣化,有分葉狀的軟組織腫塊,增強掃描顯示腫瘤周邊強化明顯。本組大部分病例也有同樣的影像表現。
總之,高分辨率CT在脊柱淋巴瘤的影像學表現有一定的特異性,結合臨床資料,全面分析,基本能夠作出診斷。
[1] 鄭紅偉,胡秀榮,祁佩紅,等.骨原發性淋巴瘤的CT、MRI表現[J].醫學影像學雜志,2014,24(1):111-115.
[2] 盛茂,李萍珍,晉丹丹,等.脊柱轉移瘤的CT影像特點及鑒別診斷[J].中國CT和MRI雜志,2013,11(4): 104-106.
[3] 孔祥泉.腫瘤影像與病理診斷[M].北京:人民衛生出版社,2009: 637-639.
[4] 王琨,蘇連軍,王文國,等.非霍奇金淋巴瘤結外侵犯肺組織的CT診斷價值[J].甘肅醫藥,2013,32(2): 107-109.
[5] Mandujano-Alvarez GJ,Moreno-Sanchez F,Morales-Polanco M, et al.Primary bone anaplastic large cell lymphoma[J].Acta Ortop Mex,2009,23(3):142-148.
[6] Kim S Y,Shin D Y,Lee S S,et al.Clinical characteristics and outcomes of primary bone lymphoma in Korea[J].Korean J Hematol,2012, 47(3):213-218.
[7] 孫鵬飛,賈玉華.脊柱原發性骨腫瘤的影像學診斷[J].實用放射學雜志,2008,24(9):1236-1237.
[8] 劉文超.脊柱結核與脊柱轉移瘤的CT診斷價值[J].醫藥論壇雜志,2008,29(12):67-69.
[9] 吳紅英,梁惠民,曾祥階.CT窗口技術在診斷惡性骨腫瘤的應用[J].臨床放射學雜志,2001,20(2):132-133.
R738
B
1671-8194(2014)36-0188-02

