溫腎祛痰調周法與西藥結合治療多囊卵巢綜合征45例
張永興 李靜云
溫腎祛痰調周法與西藥結合治療多囊卵巢綜合征45例
張永興 李靜云
目的通過中醫溫腎祛痰調周法與西藥結合治療,比較治療組和對照組治療多囊卵巢綜合征的臨床療效。方法將90例多囊卵巢綜合征的患者,用隨機數字表法分為治療組和對照組各45例。治療組采用電針等中醫治療加口服西藥,對照組只采用口服西藥的常規治療。1個月為1個療程,兩組各治療3個療程。治療后觀察兩組臨床癥狀的改善情況、激素水平改善情況,3個月及6個月以后分別統計兩組的妊娠率。結果治療組和對照組的總有效率分別為86.7%、62.2%,兩組比較,差異具有統計學意義(P<0.05);比較治療前后睪酮(testosterone,T)、促黃體生成激素(luteinizing hormone,LH)、雌二醇(estradiol,E2)、促卵泡刺激素(follicle stimulating hormone,FSH)及LH/FSH比值,治療組治療后激素水平明顯改善(P<0.01)。6個月以后統計,治療組妊娠率60.0%,對照組妊娠率35.6%,兩組對照差異有統計學意義(P<0.05)。結論中醫溫腎祛痰調周法加西藥結合治療多囊卵巢綜合征,能較好地促進卵巢排卵及月經正常來潮,是治療多囊卵巢綜合征的有效方法之一。
多囊卵巢綜合征; 辨證施治; 電針治療; 西醫療法; 療效觀察
多囊卵巢綜合征(polycystic ovary syndrome,PCOS)是目前常見難治性婦科疾病,特別是在青春期及育齡婦女中,發病率有逐漸上升的趨勢。以持續性無排卵和雄激素分泌過多為臨床主要特征,是導致生育期婦女月經紊亂和不孕最常見的原因之一。北京婦產醫院自2009年開始,采用電針、艾灸、中藥等中醫溫腎祛痰調周法結合西藥治療PCOS患者45例,并與西藥的常規治療在其癥狀、體征及相關臨床指標上進行了系統的臨床對比觀察,現將結果報道如下。
1 資料與方法
1.1一般資料
觀察病例為2009年5月至2013年5月于北京婦產醫院婦科內分泌就診的PCOS患者,共90例。按隨機數字表法將患者分為治療組(中西醫治療組)、對照組(西藥組)各45例。治療組患者年齡19~37歲,平均24歲,已婚24例,病程1~6年,月經稀發19例,閉經13例,不孕18例,伴多毛13例,肥胖21例,痤瘡12例。婦檢呈雙側或單側卵巢增大25例;對照組患者年齡18~38歲,平均年齡26歲,已婚21例,病程1~7年,月經稀發13例,閉經17例,不孕17例,伴多毛14例,肥胖22例,痤瘡16例。婦檢呈雙側或單側卵巢增大22例。經統計學分析,兩組患者年齡、病程、促黃體生成激素(luteinizing hormone,LH)/促卵泡刺激素(follicle stimulating hormone,FSH)比值及血清睪酮(testosterone,T)、雌二醇(estradiol,E2)等方面均無統計學意義(P>0.05)。
1.2診斷標準
1.2.1 西醫診斷標準 PCOS診斷參照《中華婦產科學》[1]標準制定:(1)臨床癥狀主要是月經與排卵異常,可有多毛、痤瘡、肥胖、不孕;(2)生化參數:LH/FSH≥2~3,LH>10 IU/L;T>305 nmol/L(80 ng/dl),硫酸脫氫表雄酮>801 μmol/L(300 mg/dl), 雄激素受體>230 ng/dl,胰島素:空腹血糖/空腹胰島素比值<3.0;(3)B型超聲:卵巢直徑2.8 mm的小卵泡大于8~10個,排列在卵巢間質的四周,間質部的回聲增強。(4)排除其它內分泌疾病。
1.2.2 中醫證侯診斷標準 參照1994年中醫藥管理局頒發的《中醫病證診斷療效標準》[2]不孕、閉經、月經不調中的痰濕證診斷標準:(1)主癥:經期延后,量少色淡質稠,漸致閉經,婚久不孕,帶下量多;(2)次癥:胸悶泛惡,多見形體豐滿,面部痤瘡,毛發濃密,神疲肢重;(3)典型舌脈:苔白膩,脈滑。凡具備主癥及兩項次癥參照典型舌脈即可診斷。
1.3納入標準
符合上述診斷標準者;治療前3個月內未使用過激素類藥物;對治療方案知情并簽署知情同意書。
1.4排除標準
排除腎上腺、甲狀腺等其它內分泌疾病者;資料不全或未按規定治療,無法評定療效者。
1.5治療方法
1.5.1 治療組 (1)口服西藥:月經或撤藥性陰道出血第5天起,開始服用炔雌醇環丙孕酮片(拜耳醫藥保健有限公司生產,生產批號:292A12),每天1片,連服21天,第二個月經周期于月經第5天重復使用。連用3個月。同時服用二甲雙胍片250~500 mg,3次/天,連用3個月。用藥期間一旦懷孕立即停藥。
(2)中醫治療:月經分為月經期、卵泡期、黃體期,中醫治療可分3個階段。課題組采用電針治療為主,同時配合口服中藥、拔罐、艾灸的復合療法。電針取穴:腎俞、肝俞、脾俞、中極、關元、氣海、子宮、足三里、三陰交、豐隆。第一階段(卵泡期):月經第5天開始治療,每天1次,共9次。此階段采用3個治療手段:電針、拔罐、口服中藥湯劑。電針治療:選定穴位入針,行針得氣后電針儀刺激30分鐘,刺激頻率維持3 Hz,強度以患者能一般忍受,不過度為原則,一般在5 mA以內;拔罐治療:電針結束后背俞穴及夾脊穴拔火罐10~15分鐘;此期加用中藥湯劑口服。基本方為六味地黃丸合蒼附導痰丸加減,方用熟地黃、當歸、何首烏、茯苓、茺蔚子、菟絲子、半夏、陳皮、黨參、枸杞子等加減。用法在月經第5天開始服用,每天1次,共9劑。第二階段(黃體期):月經第14天開始治療,每日一次,共14次。此階段采用3個治療手段:電針、艾灸、口服中成藥。電針治療:治療方法同上;艾灸:神闕穴,囑患者電針結束后回家自行溫和灸,每次20分鐘,連灸14天;此階段口服中成藥調經促孕丸(陜西君碧莎制藥有限公司生產,生產批號:20100907),1次5 g,1天2次,連服14天。第三階段(月經期):停止治療。以上治療1個月為1個療程,連續3個療程。
以上方法貫穿各型周期治療。中藥湯劑的辨證加減:痤瘡劇者加生山楂、白花蛇舌草,肝經郁熱者加丹皮、柴胡、梔子,陰虛火盛者去菟絲子加麥冬、知母、地骨皮。針灸治療隨證加減:如果患者月經先后不定期加太沖、太溪、血海、歸來、交信。治療期間一旦懷孕立即停止治療及用藥。
1.5.2 對照組 口服西藥治療,用法用量同治療組。不予針刺等任何相關干預。
1.6觀察指標
(1)內分泌測定:治療前后均在月經周期的第2~4天取靜脈血,測T、FSH、LH、E2等激素的變化。(2)治療前后臨床癥狀和體征的變化;(3)治療前后基礎體溫(basal body temperature,BBT)變化:BBT上升0.3~0.5℃且持續11天及以上示有排卵,若單相型無后期升高的曲線為無排卵。(4)受孕情況:3個月、6個月分別統計兩組的妊娠率。
1.7療效標準
依據《中華婦產科學》療效標準判定。治愈:臨床癥狀明顯改善,出現排卵,月經規律,連續3個周期以上或者受孕者,LH/FSH、T值恢復正常;有效:臨床癥狀改善,月經規律不到2個周期后又復發,LH/FSH、T值下降,但未恢復至正常水平。無效:臨床癥狀無明顯改善,月經周期仍不規律,LH/FSH、T值下降不明顯。
1.8統計學方法
2 結果
2.1兩組治療前后內分泌激素的變化
對照組治療前后對比無統計學意義(P>0.05),治療組治療前后具有統計學意義(P<0.01),T、LH明顯下降,E2升高,LH/FSH比值降低,激素水平明顯改善。治療組與對照組比較,治療組在血清激素T、E2、LH及LH/FSH比值方面療效顯著,差異具有統計學意義(P<0.01或P<0.05),見表1。
2.2治療后基礎體溫(BBT)的比較
治療組45例中,治療后BBT典型雙相23例、不典型雙相16例、單相6例;對照組治療后BBT典型雙相13例、不典型雙相15例,單相17例。治療組與對照組均能改善BBT,治療組BBT雙相例數高于對照組,差異具有統計學意義(P<0.01)。
2.3兩組臨床療效比較
2.3.1 妊娠判定 BBT高溫相≥18天,血、尿妊娠試驗陽性者為生化妊娠;B超見宮內孕囊者為臨床妊娠。
2.3.2 妊娠情況 3個月后統計的妊娠情況:治療組45例中,治療的第1個月經周期受孕l例,第2個月經周期受孕4例,第3個月經周期受孕6例。妊娠11例,總妊娠率24.4%;對照組45例中,妊娠9例,總妊娠率20.0%。3個月后兩組妊娠率比較,差異無統計學意義(P>0.05)。
6個月后統計的妊娠情況:治療組45例中,共妊娠27例,總妊娠率60.0%,無1例流產,其中有8例患者在孕42~57天時曾出現小腹下墜、輕微疼痛,及時用中藥保胎后癥狀消失;對照組45例中,妊娠16例,總妊娠率35.6%,有4例孕43~55天時自然流產。6個月后兩組妊娠率比較,差異有統計學意義(P<0.05)。

表1 治療前后內分泌結果比較
注:與本組治療前比較,aP<0.01,與治療組同期比較,bP<0.01,cP<0.05
2.3.3 臨床療效比較 治療組治療前后月經情況、臨床癥狀明顯改善。兩組總有效率經統計學處理,P<0.05,差異具有統計學意義,見表2。
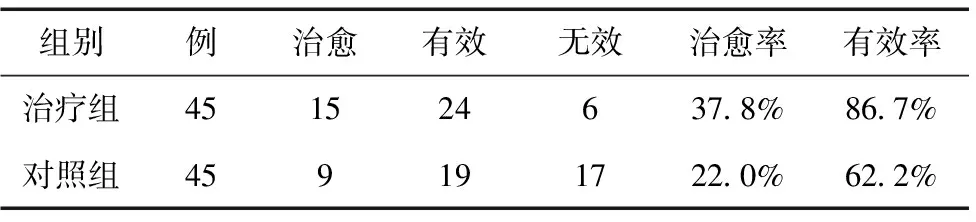
表2 臨床療效比較(n)
3 討論
PCOS是以慢性無排卵、閉經或月經稀發、不孕、肥胖、多毛和卵巢多囊性增大為臨床特征的綜合癥候群。西醫借助現代化科學儀器科技手段對PCOS的明確診斷很有優勢,但單純西醫手術、藥物治療或者單純中醫治療,都不夠完善。采用溫腎祛痰調周法加西藥治療能較好地促卵巢排卵及月經正常來潮。
PCOS的中醫辨證屬于“痰濕性”不孕、閉經、肥胖等范疇,病因病機為“腎”虛和痰瘀互阻而致經脈失衡,痰壅胞宮。PCOS主要涉及腎虛及痰濕兩方面,腎虛是內因,痰濕侵襲、阻滯胞宮是外因,二者互為因果作用于機體而致病。PCOS主要與腎的先天稟賦不足、脾胃后天運化失調以及肝氣郁結有關,故中醫治療原則為補腎化痰,調補沖任。
遵循中醫“腎主生殖”的理論,治療組按照女子月經周期不同的生理階段,選用不同的治療方法。卵泡期為卵泡的快速發育階段,此期宜滋補腎陰,燥濕化痰,采用電針加拔火罐及口服中藥的方法。黃體期是排卵后黃體形成、子宮內膜由增殖期過渡到分泌期,受精卵能否著床的關鍵時期,此期宜溫補腎陽,調補沖任,采用針刺加溫和灸及口服中藥的方法。腎俞為足太陽膀胱經的俞穴,與肝俞、脾俞、關元、大赫、中極、子宮穴等諸穴配合應用,達到溫補真氣、化痰通絡、調和三臟的作用;足三里與三陰交屬對穴[3],可生精充髓、補血益氣;拔罐可以疏通背部督脈和膀胱經,舒筋活絡,理氣化痰;溫和灸不但能有效地改善臨床癥狀,而且可以調整患者的血清有關激素水平[4-5],艾灸神闕穴,溫運陽氣,達到溫經暖宮的目的,卵泡期用熟地黃、當歸、何首烏、茯苓、枸杞子、半夏等中藥重在補腎為主、兼以行氣化痰,補益與通調并用;黃體期采用中藥復方制劑調經促孕丸,它具有明顯的溫腎健脾,活血調經功能。以上方法聯合應用,達到標本兼治的目的,共奏補腎化痰、調理月經周期之功。
炔雌醇環丙孕酮片是第三代口服避孕藥,每片含醋酸環丙孕酮2 mg和炔雌醇35 μg,近年來用于PCOS的治療效果顯著。醋酸環丙孕酮有較強的抗雄激素及孕激素活性,使LH分泌減少,預防并對抗子宮內膜增生,有效緩解高雄激素引起的閉經、月經紊亂、無排卵、多毛、肥胖、高胰島素血癥等癥狀。
溫腎祛痰調周法結合西藥治療可建立雙相基礎體溫,恢復LH/FSH的正常比值,提高雌激素的水平,明顯改善月經情況及相關伴隨癥狀,總療效優于對照組。雖然近期(3個月)妊娠率無統計學意義,但較遠期(6個月)妊娠率較對照組有明顯改善。其良好的調經作用,為受孕準備了較好的環境,在受孕后,通過早期安胎治療,一定程度上降低了患者的早期流產率,無明顯副作用,療效可靠,優于單純西藥治療。但在治療組降低妊娠的流產率方面,本文統計的例數偏低,還有待進一步研究。總之,中醫補腎祛痰調周結合西藥治療是治療PCOS的有效方法之一。
[1]曹澤毅.中華婦產科學[M].北京:人民衛生出版社,2000:220.
[2]國家中醫藥管理局.中醫病證診斷療效標準[M].南京:南京大學出版社,1994:72.
[3]甘露.針灸治療更年期綜合征的選穴規律研究[J].健康必讀,2012,11(9):8-10.
[4]張傳英,唐照亮.艾灸調節免疫功能研究概況[J].安徽中醫學院學報,2009,28(2):60-61.
[5]李麗娜,丁敬達.艾灸對血液流變性的影響[J].中國臨床研究,2010,23(3):237-238.
(本文編輯:董歷華)
北京市中醫管理局資助項目(JJ2010-09)
100006首都醫科大學附屬北京婦產醫院針灸理療科(張永興);北京大學醫學部藥學院藥劑系[李靜云(碩士研究生)]
張永興(1963- ),女,本科,副主任醫師。研究方向:中藥及針灸治療婦科多發病、疑難病,尤擅子宮內膜異位、多囊卵巢綜合征、卵巢早衰的中醫臨床診斷與治療。E-mail:zhangyongxingzy@163.com
R588.6
A
10.3969/j.issn.1674-1749.2014.03.018
2013-10-25)

