35例外生型子宮瘢痕妊娠治療方法對比
劉琰 白樺 徐一鳴 王寶金
35例外生型子宮瘢痕妊娠治療方法對比
劉琰 白樺 徐一鳴 王寶金
目的 通過對本院診治的外生型剖宮產(chǎn)子宮瘢痕妊娠(CSP)結(jié)果分析, 探討治療方案的合理選擇。方法 35例外生型CSP的臨床資料, 按治療方法分為行開腹病灶切除與子宮修補術(shù)的16例為開腹組, 行腹腔鏡下病灶切除與子宮修補術(shù)的19例為腔鏡組。結(jié)果 經(jīng)腹腔鏡手術(shù)的術(shù)中出血量(190±30)ml, 手術(shù)時間(65±21)min, 術(shù)后住院時間(4.7±0.9)d等均顯著性少于開腹組術(shù)中出血量(240±25)ml、手術(shù)時間(82±13)min、術(shù)后住院時間(6.7±1.3)d, 差異有統(tǒng)計學(xué)意義(P<0.05)。術(shù)后血T-HCG降至正常的時間兩組差異無統(tǒng)計學(xué)意義(P>0.05)。結(jié)論 腹腔鏡手術(shù)治療CSP是十分安全有效的, 值得推廣。
瘢痕妊娠;腹腔鏡治療 ;開腹治療
受精卵種植于剖宮產(chǎn)術(shù)后子宮瘢痕處稱為剖宮產(chǎn)子宮瘢痕妊娠(CSP), 是一種罕見的異位妊娠。隨著我國剖宮產(chǎn)率居高不下, CSP臨床上并不少見。CSP的治療包括清宮術(shù), 藥物治療或子宮動脈栓塞術(shù)后清宮術(shù), 宮腔鏡下病灶清除術(shù),病灶切除及子宮修補術(shù)等。本文回顧性分析了本院婦科收治的35例外生型CSP的臨床資料, 比較不同方法處理外生型CSP的結(jié)局, 現(xiàn)報告如下。
1 資料與方法
1.1 一般資料 收集于2010年1月~2013年1月鄭州大學(xué)第三附屬醫(yī)院住院確診為CSP并行病灶切除與子宮修補術(shù)的35例患者進行回顧性研究。患者年齡24~43歲, 平均年齡(32±3)歲;孕次2~5次, 35例患者中1次剖宮產(chǎn)史者27例, 2次剖宮產(chǎn)史者8例, 均為子宮下段剖宮產(chǎn);末次剖宮產(chǎn)距本次妊娠最短13個月, 最長15年;停經(jīng)天數(shù)41~70 d, 平均停經(jīng)(51±4)d;陰道流血時間0~12 d, 平均流血(5±2.1)d。所有患者術(shù)前均經(jīng)本院三維陰道彩超提示為外生型CSP, 病灶表面肌層<3 mm。行開腹病灶切除與子宮修補術(shù)的16例為開腹組, 行腹腔鏡下病灶切除與子宮修補術(shù)的19例為腔鏡組。
1.2 治療方法 術(shù)前常規(guī)給予米非司酮50 mg, q.d., 口服3 d,進腹后若有盆腔粘連則予以分離, 下推膀胱, 暴露子宮切口妊娠的位置, 局部給予縮宮素, 可視下切開, 吸出妊娠組織,并修補縫合薄弱的子宮下段切口, 局部再次給予甲氨碟呤50 mg, 術(shù)畢沖洗盆腔, 常規(guī)關(guān)腹。
1.3 觀察指標(biāo) 對比兩組的手術(shù)時間、出血量、血T-HCG降至正常的時間、術(shù)后住院時間的差別。
1.4 統(tǒng)計學(xué)方法 應(yīng)用SPSS18.0統(tǒng)計軟件, 計量資料以均數(shù)± 標(biāo)準(zhǔn)差( x-±s)表示, 采用t檢驗;計數(shù)資料采用χ2檢驗。以 P<0.05為差異具有統(tǒng)計學(xué)意義。
2 結(jié)果
兩組對比, 術(shù)中出血量腔鏡組少于開腹組、手術(shù)時間及術(shù)后住院時間腔鏡組均少于開腹組, 差異有統(tǒng)計學(xué)意義(P<0.05), 血T-HCG轉(zhuǎn)為正常的時間兩組差異無有統(tǒng)計學(xué)意義(P>0.05), 詳見表1。
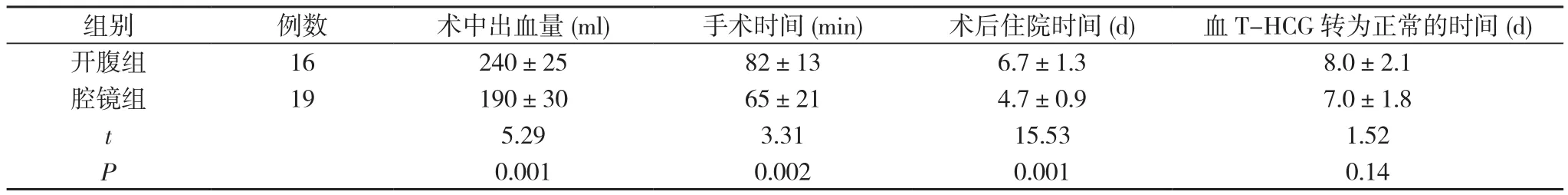
表1 兩組手術(shù)時間、出血量、血T-HCG降至正常時間、術(shù)后住院時間比較( x-±s)
3 討論
CSP在臨床工作中越來越常見, 其危害極大, 可致大出血、子宮破裂甚至需切除子宮, 對患者的身心造成極大危害。早期確診多通過陰道彩超, 目前多采用于1997年Godin的影像學(xué)診斷標(biāo)準(zhǔn):①宮腔及宮頸管內(nèi)無妊娠囊;②妊娠囊生長在子宮峽部前壁;③膀胱和妊娠囊之間肌層薄;④孕囊同子宮切口間血流豐富, 可探及高速低阻血流頻譜[1]。CSP一經(jīng)確診需盡快終止妊娠。
CSP的直接原因是剖宮產(chǎn)術(shù)后的子宮瘢痕缺損[2], 一些研究表明后位子宮及臀位剖宮產(chǎn)術(shù)后子宮瘢痕缺損的發(fā)生率相對較高, 剖宮產(chǎn)次數(shù)增加也會導(dǎo)致子宮瘢痕缺損發(fā)生率升高[3]。所以, 降低剖宮產(chǎn)率才是預(yù)防CSP的關(guān)鍵。
CSP分為內(nèi)生型和外生型兩種表現(xiàn)形式:若胚胎組織向子宮峽部或?qū)m腔內(nèi)生長稱為內(nèi)生型, 若從瘢痕處向外面的肌層處侵入則稱為外生型。目前的治療方法多達數(shù)十種, 清宮術(shù)前多需提前處理, 如使用藥物米非司酮及氨甲喋呤, 或先行子宮動脈栓塞減少術(shù)中出血的可能, 宮腔鏡直視下切除妊娠病灶, 局部出血點電凝等, 這些措施多使用于內(nèi)生型CSP,且術(shù)中若出現(xiàn)大出血的情況, 需轉(zhuǎn)為腹腔鏡及開腹手術(shù)。對于外生型CSP, 病灶清除與子宮修補術(shù)是CSP的最終治療方法, 不僅可以有效的清除病灶, 還可以修補瘢痕缺損, 減少同一部位再次瘢痕妊娠的可能性[4,5]。
本文35例患者均為外生型CSP, 比較了開腹同腹腔鏡下病灶清除加子宮修補術(shù)的臨床資料, 腹腔鏡組的手術(shù)時間、術(shù)中出血量、術(shù)后住院時間等均顯著性少于開腹組, 術(shù)后血T-HCG降至正常的時間兩組差異無統(tǒng)計學(xué)意義(P>0.05), 可見腹腔鏡手術(shù)治療CSP是十分安全有效的, 對于技術(shù)熟練的術(shù)者, 是值得推廣的手術(shù)方式。
[1] Lee GSR, Hur SY, Kown I, et al.Diagnosis of early intramu-ral ectopic pregnancy.J Clin Ultrasound, 2005, 33(4):190-192.
[2] 蘇翠紅, 李笑天.剖宮產(chǎn)子宮切口憩室的診療進展.實用婦產(chǎn)科雜志, 2013, 29(4):262-264.
[3] Osser OV, Jokubkiene L, Valentin L.High prevalence of defects in Cesarean section scars at transvagianl ultrasound examination.Ultrasound Obstet Gynecol, 2009, 34(1):90-97.
[4] Wang YL, Su TH, Chen HS.Laparoscopic management of anectopic pregnancy in a lower s egmentcesarean section scar: a re-view and case report.JMinim Invasive Gyneco, 2005, 12(1):73-79.
[5] WangYL, Su TH, Chen HS.Operative laparoscopy for unrup-tured ectopic pregnancy in a caes arean scar.BJOG, 2006, 113(9):1035-1038.
2014-04-28]
450052 鄭州大學(xué)第三附屬醫(yī)院婦產(chǎn)科

