老年慢性阻塞性肺疾病急性加重患者住院期間病死相關危險因素分析
陳 霞
(南通市婦幼保健院內科,江蘇 南通 226006)
慢性阻塞性肺疾病(COPD)是呼吸科的常見疾病之一,特別在老年患者中具有較高的發病率和死亡率,其中COPD急性加重是造成老年COPD高死亡率的原因,給社會、家庭造成沉重負擔〔1,2〕。了解老年COPD急性加重期患者死亡的危險因素,有助于及時發現,針對性地采取預防措施,降低死亡率〔3〕。本研究回顧性分析慢COPD急性加重患者住院期間病死相關因素,為臨床診治及護理提供依據。
1 對象與方法
1.1研究對象 選取2010年6月至2013年6月在我院住院治療的老年COPD急性加重患者96例,均符合中華醫學會制定的《慢性阻塞性肺疾病診療指南》中的相關診斷標準,排除合并充血性心力衰竭、肺栓塞、氣胸、尿毒癥、透析或其他嚴重臟器疾病者,年齡60~89〔平均(71.2±5.9)〕歲,其中男51例,女45例;存活81例,死亡15例。
1.2方法 回顧性分析患者的臨床資料,包括患者的基本情況(年齡、性別、病程、吸煙指數、住院時間)、肺功能〔肺活量(VC)、第1秒用力呼氣量(FEV1)、FEV1/FVC〕、血氣分析[動脈血氧分壓(PaO2)、動脈血二氧化碳分壓(PaCO2)、動脈血氧飽和度(SaO2)、pH值以及心臟超聲〔肺動脈收縮壓(PASP)、左室射血分數(LVEF)〕。
1.3統計學方法 應用SPSS13.0軟件進行分析,計數資料采用χ2檢驗或精確概率法,計量資料采用t檢驗,多因素分析采用二元Logistic回歸分析。
2 結 果
2.1兩組患者的基本情況比較 死亡組年齡明顯高于存活組(P<0.05),住院時間明顯長于存活組(P<0.05),而兩組性別、病程、吸煙指數比較,差異無統計學意義(P>0.05)。見表1。
2.2兩組肺功能比較 死亡組VC、FEV1、FEV1/FVC水平分別明顯低于存活組(P<0.05)。見表2。
2.3兩組血氣水平比較 死亡組PaO2水平(61.9±8.6)mmHg明顯低于存活組〔(72.7±5.4)mmHg,P<0.05〕,PaCO2水平明顯高于存活組〔(68.5±7.1)mmHg vs (61.3±5.4)mmHg,P<0.05〕,兩組pH值比較差異無統計學意義〔(7.3±0.2)vs(7.4±0.2),P>0.05〕。
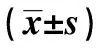
表1 兩組患者的基本情況比較
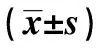
表2 兩組肺功能比較
2.4兩組心臟超聲結果比較 死亡組PASP明顯高于存活組〔(63.1±12.7)mmHg,(41.7±9.6)mmHg〕,而兩組LVEF水平比較,差異無統計學意義〔(63.2±14.2)%,(67.8±15.6)%,P>0.05)〕。
2.5COPD急性加重患者死亡多因素分析 以死亡為因變量,上述差異有統計學意義的指標(年齡、住院時間、VC、FEV1、FEV1/FVC、PaO2、PaCO2、PASP)納入Logistic回歸分析,結果顯示:年齡、住院時間、FEV1/FVC、PASP是影響COPD急性加重患者死亡的獨立危險因素。見表3。

表3 COPD急性加重患者死亡多因素分析
3 討 論
COPD急性加重是指在COPD的自然發展過程中出現咳嗽、咳痰加重,或呼吸困難超越了正常變化。對于COPD患者平均每年會出現1~3次急性加重,需要進行住院治療,嚴重影響了患者的生活質量,并威脅著患者的生命安全〔4〕。近年來對COPD急性加重的危險因素分析逐漸引起了臨床醫師的重視〔5,6〕。漆波等〔7〕單因素分析顯示年齡、FEV1%pred、PaO2、SaO2、pH值、Charlson并發癥指數是COPD急性加重患者住院死亡的影響因素,多因素Logistic回歸分析提示PaO2和Charlson并發癥指數是COPD急性加重患者住院死亡的獨立預測因子。李碩等〔8〕發現兩組患者急性生理與慢性健康狀況評分系統Ⅱ(APACHEⅡ)評分、格拉斯哥昏迷量表評分、有創通氣率、無創通氣率及血清尿素氮、清蛋白、乳酸、超敏C反應蛋白、肌酐、N末端鈉尿肽前體水平比較,差異均有統計學意義,而與患者性別、年齡、住院時間無明顯相關性。
本研究中年齡、住院時間OR值較大,說明老年患者年齡越大,COPD急性加重時造成的危害越大,恢復越慢,住院時間越長,容易發生死亡。另外,高的FEV1/FVC、PASP死亡風險也越高,肺血管阻力是造成COPD急性加重期肺動脈高壓的主要因素,并且部分患者還存在多發肺微小動脈原位血栓,又進一步加重了肺動脈高壓,因此臨床應積極改善通氣,必要時使用抗凝劑、擴血管藥物等,以減輕心臟負荷,降低肺動脈壓力〔9〕。
綜上,年齡、住院時間、FEV1/FVC、PASP是影響我院老年COPD急性加重患者死亡的獨立危險因素,臨床應對高風險患者做好防治工作,以減少死亡的發生。
4 參考文獻
1張俊紅,周慶偉,崔青榮.慢性阻塞性肺疾病急性加重患者肺部真菌感染的相關因素分析〔J〕.中華醫院感染學雜志,2013;23(14):3332-4.
2譚 偉,孫龍鳳,代 冰,等.慢性阻塞性肺疾病急性加重合并Ⅱ型呼吸衰竭患者使用無創正壓通氣成功的臨床預測因素研究〔J〕.中國全科醫學,2013;16(2):147-50.
3郭 偉,張新日.無創正壓通氣治療慢性阻塞性肺疾病急性加重合并呼吸衰竭失敗的相關因素分析〔J〕.山西醫科大學學報,2012;43(1):38-41.
4汪海濤,凌 敏.慢性阻塞性肺疾病急性加重期多器官功能衰竭的危險因素分析〔J〕.海南醫學,2012;23(1):6-9.
5曹建存,王 燕,張 麗,等.慢性阻塞性肺疾病患者急性加重頻度相關因素分析〔J〕.天津醫科大學學報,2011;17(3):347-9.
6王同生,毛毅敏,孫瑜霞,等.慢性阻塞性肺疾病急性加重合并肺栓塞的臨床特征與高危因素研究〔J〕.中國全科醫學,2012;15(19):2163-6.
7漆 波,張 鶴,李國智,等.慢性阻塞性肺疾病急性加重患者住院死亡影響因素研究〔J〕.中國呼吸與危重監護雜志,2013;12(1):24-8.
8李 碩,鄭亞安,劉桂花.慢性阻塞性肺疾病急性加重期急診住院患者預后影響因素研究〔J〕.中國全科醫學,2012;15(36):4163-6.
9方天舒,姚婉貞,常 春.慢性阻塞性肺疾病急性加重期住院患者死亡相關因素分析〔J〕.中國實用內科雜志,2010;30(11):1010-2.

