ICU綜合征發生的基礎疾病危險因素分析
周一思
首都醫科大學附屬北京世紀壇醫院,北京 100038
ICU綜合征是危重患者在ICU監護過程中出現的以精神障礙為主,兼具其他表現的一組臨床綜合征,它是伴隨社會的發展和科學的進步,危重癥診治水平提高而出現的一種疾患[1]。重癥醫學科所收治的危重患者由于其器質性病變較重,尤其是入住陌生、無家屬陪護的ICU時,其發生ICU綜合征的患病率較高。本研究對首都醫科大學附屬北京世紀壇醫院(以下簡稱 “我院”)ICU近5年來的危重癥患者發生ICU綜合征狀況進行了回顧性研究,旨在探討分析ICU患者發生ICU綜合征的各種危險相關因素。
1 資料與方法
1.1 一般資料
選擇我院ICU 2008年1月~2013年6月收治的危重癥患者1560例,男858例,女702例;平均年齡(75.3±26.7)歲;其中原發病為心血管疾病的324例,呼吸系統疾病392例,腦血管疾病252例,腫瘤疾病152例,各種外科疾病術后345例,藥物中毒12例,其他疾病83例。將發生ICU綜合征的患者設置為病例組(298例),未發生ICU綜合的患者設置為對照組(1262例)。入選標準:急診、內外科重癥患者;入ICU前神志清醒,無精神障礙和家族精神病史。排除標準:合并已知精神疾病;無法進行各種方式的互動交流(語言、肢體)。
1.2 方法
記錄患者的年齡、性別、基礎原發病、有無術后并發癥、有無ICU綜合征發生、ICU綜合征發生時間等基礎資料。
1.3 統計學方法
利用SPSS 13.0對數據進行分析,正態分布計量資料以均數±標準差(±s)表示,組間比較采用 t檢驗;計數資料以率表示,采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 病例組和對照組的基本情況、住院時間和原發疾病情況
病例組患者的年齡與對照組比較差異有統計學意義,在基礎疾病方面患有腦血管疾病、藥物中毒患者的ICU綜合征發生率高于其他疾病。見表1。
2.2 病例組臨床表現及轉歸情況
在 1560例患者中,298例(19.1%)發生 ICU綜合征,主要臨床表現為譫妄狀態、認知障礙、錯覺或幻覺、過度興奮,部分患者出現恐怖、多疑、被害妄想、拒絕治療等。均經給予異丙酚或咪唑安定鎮靜48~72 h及增加探視時間等綜合治療后大部分患者癥狀緩解,部分需用抗精神病藥物治療后病情好轉,癥狀持續時間最長l例為72 h,所有出現ICU綜合征的患者病情好轉后對發病情況均無記憶。298例中57例在入住ICU 12 h內發生ICU綜合征,20例12~24 h內轉歸,17例 25~36 h轉歸,19例 37~48 h轉歸,1例未轉歸;189例在12~24 h內發生,其中89例25~36 h轉歸,96例 36~72 h內轉歸,4例未轉歸;20 例在 25~48 h內發生,全部轉歸;32例在48 h之后發生,全部轉歸。
2.3 內外科患者發生ICU綜合征對比情況
在收治的1560例患者中,298例 (19.1%)出現ICU綜合征,其中內科為258例,外科為40例,兩組特點如表2所示:內科患者ICU綜合征發生率在入住ICU 48 h 內明顯高于外科患者(P < 0.05),而 48 h 后兩者差異無統計學意義(P>0.05)。
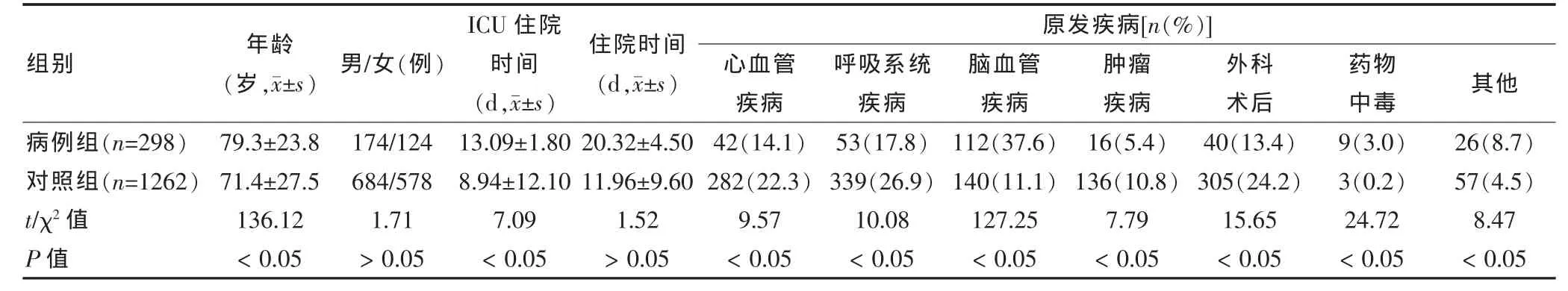
表1 病例組和對照組的基本情況、住院時間和原發疾病情況
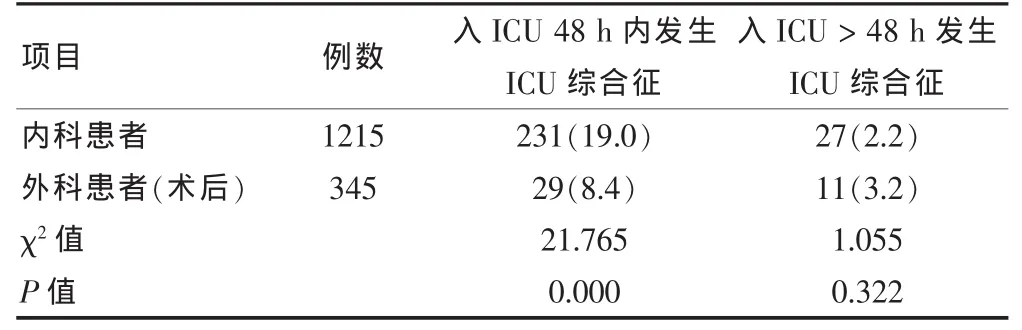
表2 內外科ICU患者出現ICU綜合征的比較[n(%)]
2.4 外科術后病例組與對照組患者發生術后并發癥對比情況
在345例手術后患者中,40例患者出現ICU綜合征。其發生時間為麻醉清醒后即出現精神癥狀者8例,術后第1天出現精神癥狀者12例,術后第2天出現精神癥狀者20例,多見于術前情緒緊張,或性格內向者,如表3所示:病例組的患者術后并發癥明顯高于對照組,其中腸瘺、住院死亡率和手術所用時間比較,差異均有統計學意義(P < 0.05)。
3 討論
近年來,ICU患者易發生ICU綜合征逐漸受到臨床醫護人員的重視[2],各國也紛紛對其進行研究和報道,常表現為在入住ICU的患者意識清醒2~3 d后出現譫妄狀態和其他病征,其臨床表現與譫妄相似,出現思維紊亂、情感障礙、行為動作異常、認知障礙。各國指南和調查的結果不盡相同[3-6];手術麻醉后ICU綜合征的發生率報道不一,有文獻報道其發生率為2%~71%,并隨著年齡的增長,其發生率呈上升趨勢[7],有的報道更高,如心臟手術后可高達100%[8]。目前認為ICU綜合征的出現,既可能是疾病本身的臨床表現,也可能是疾病發展的先兆癥狀,同時可導致并發癥和病死率增加,康復延遲、住院天數延長及治療費用增加。
本研究中病例組患者的年齡與對照組有顯著差異,在基礎疾病方面腦血管疾病、藥物中毒的ICU綜合征發生率高于其他疾病。而內科危重癥患者在入住ICU 48 h內的精神障礙發生率為19.0%,外科術后患者在48 h內的精神障礙發生率為8.4%,前者是后者2.3倍;在術后發生精神障礙患者的病死率是無精神障礙者的3.55倍,病例組的患者術后并發癥亦明顯高于對照組,其中在腸瘺發生方面差異有統計學意義(P<0.05),且住院病死率和手術時間也明顯高于對照組,差異有統計學意義(P<0.05)。究其原因,可能與高齡、生理功能明顯減退有關,尤其是患有腦血管疾病及術后患者腎上腺皮質功能低下,對手術的應激能力下降,極易出現腦細胞代謝功能障礙,且老年患者其本身腦動脈粥樣硬化導致的腦血流減少、糖代謝紊亂、缺氧易敏感以及對藥物代謝能力降低等都是發生ICU綜合征的高危因素[7,9]。目前文獻報道的常見原因為:①患者自身因素:患者的年齡、基礎疾病情況等均是ICU綜合征發生的影響因素;②環境因素:忙碌的醫護人員、嘈雜病室、監護儀器報警聲、搶救設備噪音、患者的呻吟呼救聲、同室患者的搶救甚至死亡,均易使患者產生很強的心理壓力;③治療措施的影響,介入性操作:靜脈導管、尿管、氣管插管、氣管切開、吸痰、術后鎮靜劑的使用;④睡眠剝奪,實驗證明,睡眠剝奪2~5 d后,會出現焦慮、多疑、定向力障礙、錯覺、譫妄等精神癥狀[10];⑤發病前的認知水平及依賴性、強迫性和自身品格;⑥限制探視,無陪護,使用約束,環境陌生,缺乏溝通及交流等因素[3,6,11-13]都會導致其發生ICU綜合征。
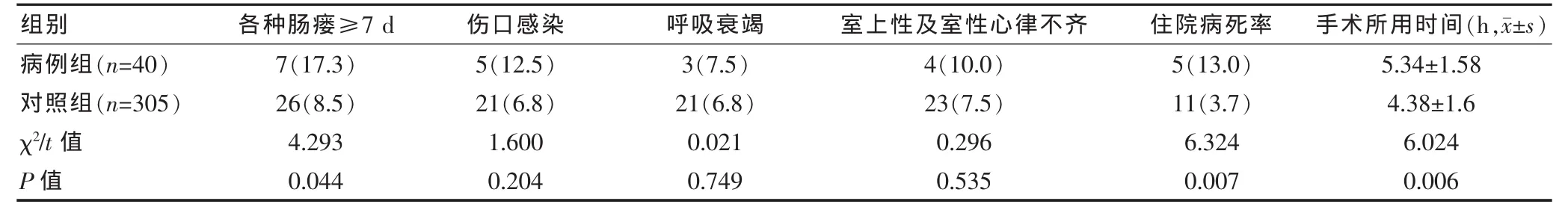
表3 術后病例組與對照組發生術后并發癥的比較情況[n(%)]
對外科術后出現ICU綜合征及內科缺氧性腦病為主的患者,在治療上除維持呼吸循環功能穩定、水電解質平衡外,主要采用鎮靜、鎮痛治療;病情較重者使用抗精神病藥物治療,甚至采用冬眠或亞冬眠治療,經及時的對癥治療后癥狀多數在48~72 h內好轉,個別療效不佳者,及時與患者家屬溝通,增加在ICU探視時間,家屬與醫護人員陪護后癥狀即消失或緩解。另有研究表明,給予患者改善住院環境,舒適護理等一系列的程序化護理能降低ICU綜合征的發生,從而提高重癥護理質量[14]。
本研究總結了ICU收治的內外科危重癥患者發生ICU綜合征的規律和危險因素,采取了及時有效的干預措施,從而顯著減少ICU綜合征的發生,改善了患者預后,減少危重癥患者的住院病死率。這對預防入住重癥監護室患者發生ICU綜合征提供了有利的循證依據。
[1]齊艷,王志紅,周蘭珠.危重癥護理學[M].北京:人民軍醫出版社,2003:165-179.
[2]程潔曼.ICU綜合征發生的相關因素及護理干預[J].中外醫學研究,2013,(15):96.
[3]Michaud L,Büla C,Berney A,et al.Delirium:guidelines for generalhospitals[J].JPsychosomRes,2007,62(3):371-383.
[4]Leentjens AF,Diefenbacher A.A survey of delirium guidelines in Europe[J].J Psychosom Res,2006,1(61):123-128.
[5]Forsgren LM,Eriksson M.Delirium--awareness,observation and interventions in intensive care units:a National survey of Swedish ICU head nurses[J].Intensive Crit Care Nurs,2010,26(5):296-303.
[6]Tsuruta R,Nakahara T,Miyauchi T,et al.Prevalence and associated factors for delirium in critically ill patients at a Japa nese intensive care unit[J].Gen Hosp Psychiatry,2010,32(6):607-611.
[7]Rasmussen LS.Postoperative cognitive dysfunction:incidence and prevention[J].Best Pract Res Clin Anaesthesiol,2006,20(2):315-330.
[8]Gao L,Taha R,Gauvin D,et al.Postoperative cognitive dysfunction after cardiac surgery[J].Chest,2005,128(5):3664.
[9]Rasmussen LS,Moller JT.Central nervous system dysfunction after anesthesia in the geriatric patient[J].Anesthesiol Clin North America,2000,18(1):59-70.
[10]Ely EW,Margolin R,Francis J,et al.Evaluation of delirium in critically ill patients:validation of the Confusion Assessment Method for the Intensive Care Unit(CAMICU) [J].Crit Care Med,2001,29(7):1370-1379.
[11]Guenther U, Popp J, Koecher L,et al.Validity and reliability of the CAM-ICU Flowsheet to diagnose delirium in surgical ICU patients[J].J Crit Care,2010,25(1):144-151.
[12]Yildizeli B,Ozyurtkan MO,Batirel HF,et al.Factors associated with postoperative delirium afterthoracic surgery[J].Ann Thorac Surg,2005,79(3):1004-1009.
[13]肖朝霞,吳平.ICU綜合征影響因素探討[J].臨床護理雜志,2011,2(10):39-40.
[14]羅銀卿,李月婷.程序化護理干預預防ICU綜合征效果觀察[J].基層醫學論壇,2013,17(21):2833-2834.

