胼胝體壓部可復性局灶孤立性病變的MRI診斷價值
鄭奎宏,馬 林 ,王亞明,黃敏華,王子軍 ,邵立新,應立剛
(1.海軍總醫院放射科,北京 100048;2.解放軍總醫院放射科,北京 100853)
臨床及影像上很多疾病可以累及胼胝體,其臨床表現及影像學改變亦復雜多樣,而單純累及胼胝體壓部且恢復或部分恢復的病變臨床上很少見,最近國內相關報道有所增多,有報道稱這種可復性孤立局灶性異常信號為腦炎的一種特征性影像學表現[1-2],也有報道稱該病變與癲癇相關,筆者回顧分析了我院近兩年來經MRI檢查胼胝體壓部出現可復性孤立局灶性異常信號的3例患者的臨床資料,并復習了相關文獻,以期提高對本病影像學表現的認識,并探討其可能的病理機制。
3例MRI檢查均采用GE Signa 1.5T超導型MR掃描儀,使用頭相控陣線圈,行矢狀面、橫軸面掃描,T1WI采用T1液體衰減反轉恢復(FLAIR)序列,T2WI采用快速恢復快速自旋回波(FRFSE)序列,DWI采用 SE-EPI序列掃描。T1WI:TR 2 415 ms,TE 13.9/Ef ms,反轉時間(TI)750ms;T2WI:TR 4660ms,TE 110/Ef ms;DWI:TR 7 000 ms,TE 83.7 ms,b 值為1 000 s/mm2,掃描層厚6.0 mm,間隔0.5 mm。
1 病例報告
病例1,男,20歲。主因“發作性頭痛3 d”入院。3 d前晨起時無明顯誘因出現頭頂枕部脹痛,惡心、嘔吐,嘔吐物為胃內容物,當時無意識不清,無耳鳴,無視物旋轉、視物不清,無視物成雙,無肢體力弱,無飲水嗆咳等癥狀,入院日起仍感頭頂枕部疼痛,并出現腹瀉,十余次,為水樣便,無腹痛,無惡心、嘔吐,無耳鳴等。就診于我院門診頭顱MRI示:胼胝體壓部異常信號(圖1,2),為進一步診治,以“頭暈待查”收入我科。診療經過:入院后檢查:CK 204u/L,CK-MB 99 u/L, 血沉 2.0 mm/h,CK 115 u/L,CK-MB 64 u/L,CRP 1.1 mg/L,類風濕因子21.5 IU/mL,抗鏈O<25 IU/mL,床邊心電圖:胸前導聯V1-3 ST段上抬。囑患者臥床休息,給予抗血小板、改善循環對癥治療。請心內科會診,考慮為一過性感染造成的CKMB一過性升高及心電圖改變。參考心內科會診意見,動態監測患者心肌酶變化及心電圖各項指標,加用輔酶Q、維生素C及果糖。1周后復查心電圖檢查示V1-V3 ST段抬高從0.25 mV降至0.1 mV,再無動態變化。2周后復查心電圖及頭顱MRI已恢復正常(圖3),現患者病情平穩,請示上級醫師后準予患者今日出院。出院診斷:病毒性腦炎。
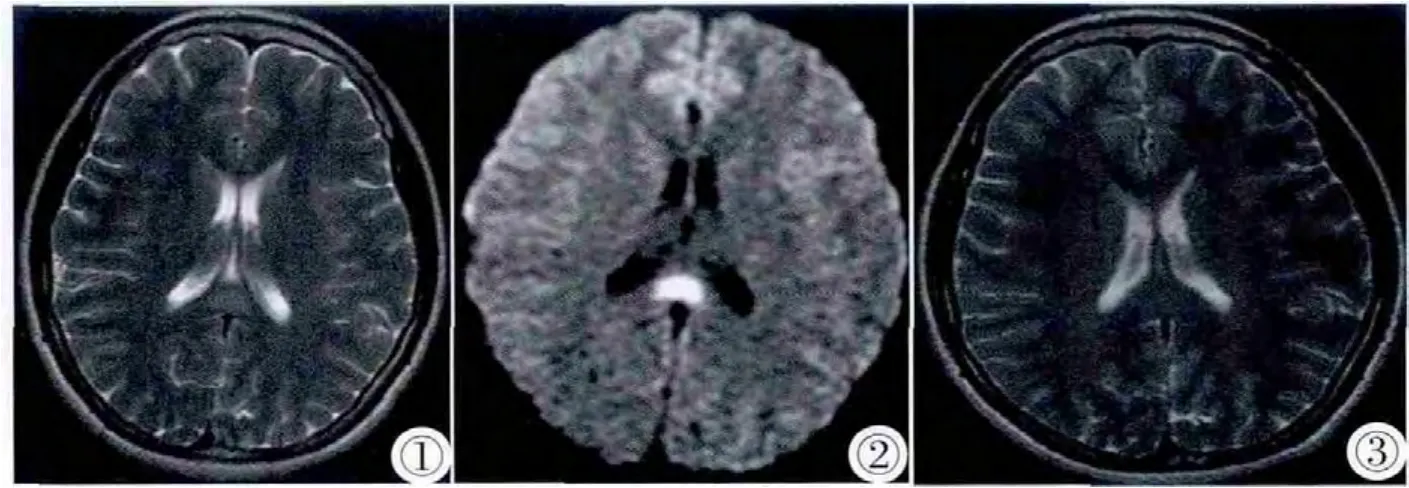
圖1~3 男,20歲,發作性頭痛3 d。圖1:軸位T2WI示胼胝體壓部結節樣稍長T2信號。圖2:軸位DWI可見該病灶呈結節樣高信號。圖3:2周后復查MRI,軸位T2WI顯示胼胝體壓部結節已消失。Figure 1~3. Male,20 yearsold.Presented with mental symptoms.Figure 1:Axial T2WI showed a nodular hyperintensity lesion on the central portion of the splenium of the corpus callosum(SCC).Figure 2:the lesion was hyperintense on DWI.Figure 3:the lesion completely disappeared on T2WI two weeks later.
病例2,女,19歲。以“發作性肢體抽搐伴意識喪失13年余”入院,服用抗癲癇藥物不能控制發作。查體:一般情況好,頭、頸、胸、腹未見明顯異常。神經系統查體:頸軟,雙側瞳孔等大等圓,對光反射靈敏,四肢肌力、肌張力正常,腹壁反射、肛門反射、肱二頭肌、肱三頭肌、橈骨膜、膝腱、跟腱反射均正常存在。Hoffmann 征、Babinski征、Chaddock 征、Gordon征、Oppenheim征未引出。頭顱MRI示:胼胝體壓部異常信號。入院后給予抗癲癇治療,癲癇發作次數減少,大發作轉為小發作,持續時間縮短。同時完善術前檢查,頭顱MRI示:胼胝體壓部異常信號(圖4,5)。于4 d后在全麻下無框架立體定向深部微電極檢測+腦內病變核團毀損術。術后給予預防感染、止血、營養神經、抗癲癇、保肝等治療,復查肝功提示谷丙轉氨酶降至正常,谷氨酰轉肽酶73 U/L,偏高。目前病情平穩,未再有癲癇發作,傷口愈合良好,目前無癲癇發作。術后復查腦電提示腦電異常程度明顯減輕,1月后復查頭顱MRI胼胝體壓部異常信號已經消失(圖6)。
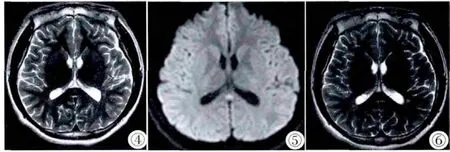
圖4~6 女,19歲,以“發作性肢體抽搐伴意識喪失13年余”入院。圖4:軸位T2WI示胼胝體壓部明確結節樣稍長T2信號。圖5:軸位DWI可見該病灶呈結節高信號。圖6:1月后復查MRI,軸位T2WI顯示胼胝體壓部結節已完全消失。Figure 4~6. Female,19 years old.Presented with epilepsy for 13 years.Figure 4:On axial T2WI,there was a nodular signal abnormality in the SCC.One month after operation for epilepsy,MR examination showed a clear reduction in lesion size.Figure 5:Axial DWI showed a nodular hyperintensity in the central portion of the SCC.Figure 6:One month later,MR examination showed a clear reduction in lesion size.
病例3,男,18歲。因“發熱、頭痛1月,排尿困難23 d”入院。患者1月前出現發熱、頭痛,體溫最高達40℃,就診于當地醫院,考慮上呼吸道感染,給予對癥治療1周,無好轉,尿頻、尿痛等癥狀,漸至不能自主排尿,至當地醫院就醫,化驗血常規示:WBC 7.46×109/L、N%63.2%,考慮“尿潴留、發熱待查”,予導尿、留置尿管處理,并予莫西沙星片抗感染治療,仍有發熱等癥狀,體溫波動于38℃~39℃,化驗血常規示:WBC 4.9×109/L、N%76.9%; 尿常規正常,泌尿系B超示:雙腎、輸尿管、膀胱、前列腺未見異常。2周前患者入我院泌尿外科,于第2日晚間出現譫妄、胡言,轉入神經內科,頭顱MRI示:胼胝體壓部異常信號(圖7,8),全脊髓MRI檢查提示髓內散在多發斑片狀異常信號,診斷急性播散性腦脊髓膜炎,給予激素、免疫球蛋白治療,病情逐漸好轉。現患者體溫38℃,意識清楚,語言理解、表達正常,計算力、定向力、記憶力正常,反應稍慢。右利手。顱神經查體未見異常。四肢肌容量正常,肌肉萎縮明顯;雙側肢體肌張力正常。雙上肢肌力Ⅴ級,雙下肢肌力Ⅱ級,雙足背曲、跖曲力弱。四肢無震顫,四肢無不自主運動;雙側肢體肱二頭肌、肱三頭肌、橈骨骨膜反射亢進,雙側膝跟腱反射降低,未見陣攣。雙下肢髂前上棘水平以下痛覺減退,雙側肢體音叉振動覺對稱存在;雙側腹壁反射正常、對稱;雙側指鼻試驗、輪替試驗穩準,雙側跟膝脛試驗不能完成;雙側Hoffmann征陰性,雙側Babinski征陽性,雙側Chaddock、Oppenheim征、Gordon征陰性。頸強三橫指,Kernig征陽性,Brudzinski征陽性。1月后復查頭顱MRI已恢復正常(圖9)。出院診斷:急性播散性腦脊髓炎。
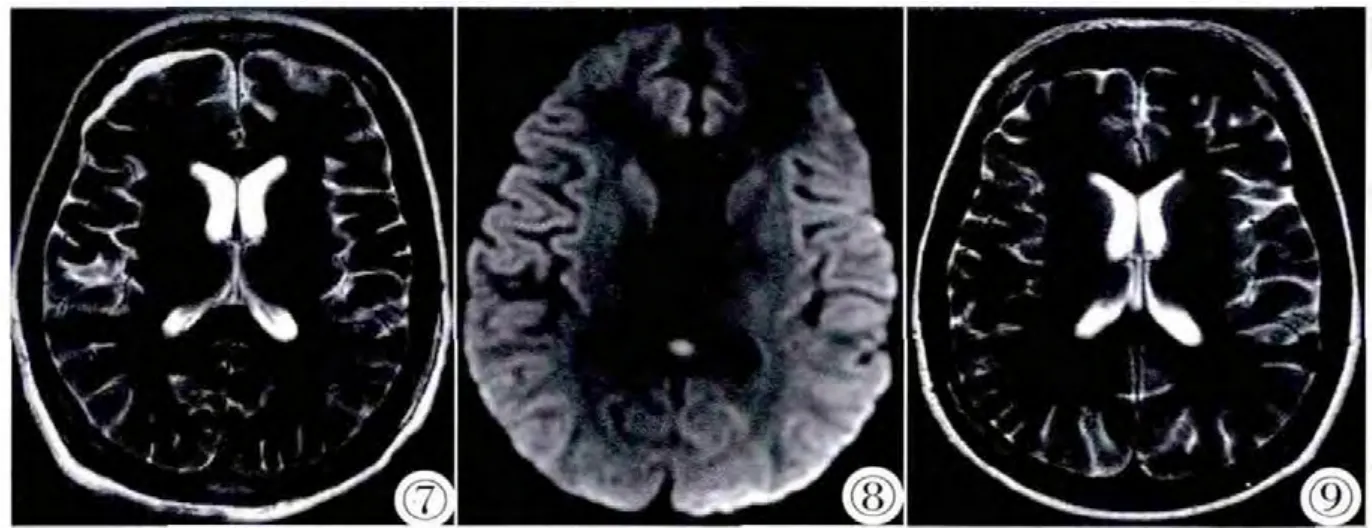
圖7~9 男,18歲,因“發熱、頭痛1月,排尿困難23 d”入院。圖7:軸位T2WI示胼胝體壓部結節樣稍長T2信號。圖8:軸位DWI可見該病灶呈結節樣異常高信號。圖9:1月后復查MRI,軸位T2WI顯示胼胝體壓部結節已消失。Figure 7~9. Male,18 years old.Presented with headache and fever for one month,and dysuria for 23 days.Figure 7:T2WI showed an iso lated hyperintense SCC lesion.Figure 8:On DWI the lesion was hyperintense.Figure 9:Follow-up MR examinations showed complete disappearance of the SCC lesion on T2WI.
2 討論
胼胝體是腦內最大的白質聯合纖維束,其橫過中線形成胼胝體連接兩側大腦半球;胼胝體壓部位于胼胝體后部,與胼胝體其他區域在結構上沒有明顯的差異。胼胝體由短小動脈供血,因其獨特的供血特點使之不易缺血和灌注降低,臨床上很多疾病如腦梗塞、外傷、出血、多發硬化、原發性胼胝體變性、腫瘤等均可以累及胼胝體以及腦內其他多個部位,而僅限于胼胝體壓部的病變比較少見。
影像學上單純累及胼胝體的腦炎臨床少見,伴有胼胝體壓部可逆性病灶而臨床癥狀輕微的腦炎是最近新提出的一個概念,也有人將其命名為短暫性可逆性局灶胼胝體病變的腦炎。Takanashi等[3]總結了54例該型腦炎患者,所有患者在抗病毒治療后1月內均完全恢復。本組病例1單純累及胼胝體壓部,其影像學以及臨床表現完全符合該型腦炎的診斷,但其發生機制尚不明確。目前學者推測其可能的發病機制為髓鞘內及髓鞘間隙水腫,由于暫時性局部能量代謝和離子轉運異常限制了水的彌散作用,以及低鈉血癥引起了滲透壓的改變,引起髓鞘間血管源性水腫或髓鞘內水腫。急性播散性腦脊髓炎是一組廣泛累及腦和脊髓的免疫反應介導的中樞神經系統脫髓鞘疾病,常繼發于感染和免疫接種后,出現腦和脊髓多灶性、彌漫性損害癥狀,影像學上表現為廣泛腦白質、脊髓受累,少數合并有周圍神經受累。本組病例2急性播散性腦脊髓炎患者首先單純累及胼胝體壓部,隨后出現脊髓廣泛脫髓鞘改變,經治療后病灶完全消失,臨床及影像符合該疾病的診斷,胼胝體壓部病變應該是脫髓鞘病變的一部分。關于癲癇患者胼胝體壓部類圓形局灶性異常信號的病因有不同推測。Chason等[4]認為是由于癲癇發作時經胼胝體壓部傳導造成的。但Polster等[5]報道的3例患者行MRI檢查的前一段時間內均未有癲癇發作,他們認為抗驚厥藥物影響血管緊張素和抗利尿激素的濃度,使腦血容量和水平衡系統發生改變,可能是胼胝體壓部可逆性局灶病變的原因。Kim等[6]認為是抗驚厥藥物的毒性作用造成胼胝體壓部的水腫或脫髓鞘。
終上所述,本組病例中都可見到胼胝體壓部可逆性局灶孤立性病變,但其臨床診斷各不相同,而且經過治療后病灶基本消失。筆者認為胼胝體壓部可逆性病灶是一種非特異性表現,多種疾病腦內均可以見到此類異常信號,雖然既往文獻中對其發生可能的機制有不同的解釋,但該類異常信號應該為神經系統疾病繼發或伴隨的一種非特異的表現。更準確合理的解釋尚有待積累更多的病例做進一步研究。
[1]張艷紅,陳麗麗.累及胼胝體壓部的腦炎的臨床特點與影像學特征研究[J]. 中國實驗診斷學,2011,15(9):1556-1557.
[2]王淑輝,郭燕軍.腦炎/腦病1例報道并文獻復習[J].中國神經免疫學和神經病學雜志,2012,19(1):33-36.
[3]Takanashi J,Barkovich AJ,Yamagushi K,et al.Influenza-associated encephalitis/encephalopathy with a reversible lesion in the splenium of the corpus callosum:a case report and literature review[J].AJNR,2004,25(5):798-802.
[4]Chason DP,Fleckenstein JL,Ginsburg ML,et al.Transient splenial edema in epilepsy:MR imaging evaluation.Proceedings of the 34th Annual Meeting of the American Society of Neuroradiology[C].Chicago:Old Smith Printers,1996.
[5]Polster T,Hoppe M,Ebner A.Transient lesion in the splenium of the corpus callosum:three further cases in epileptic patients and a pathophysiological hypothesis[J].J Neurol Neurosurg Psychiatry,2001,70(4):459-463.
[6]Kim SS,Chang KH,Kim ST,et al.Focal lesion in the splenium of the corpus callosum in epileptic patients:antiepileptic drug toxicity?[J].AJNR,1999,20(1):125-129.

