單磷酸阿糖腺苷治療宮頸上皮內瘤變3級患者行冷刀錐切術后高危型人乳頭瘤病毒持續感染療效觀察
位靜波,黃冬梅,孫欣欣
鄭州大學第二附屬醫院婦產科 鄭州450014
#通訊作者,女,1963年11月生,本科,主任醫師,研究方向:婦科腫瘤,E-mail:hdm@zzu.edu.cn
現已發現高危型人乳頭瘤病毒(high risk human papilloma virus,HR-HPV)的生殖道持續感染與宮頸上皮內瘤變(cervical intraepithelial neoplasia,CIN)的發生密切相關[1]。宮頸保守手術雖然起到了部分“治病即治毒”的效果,但術后1 a 仍有近20%的患者面臨HR-HPV 的持續感染[2]。近幾年的國內外研究[3-5]結果均顯示術后HR-HPV 持續感染患者是復發的高危人群,并且病毒載量越高、病毒清除時間越長,病變的持續存在率、復發率越高,所以有效清除HR-HPV 持續感染是預防CIN 發生發展的關鍵。由于目前臨床上并沒有公認的治療HPV 感染的特效藥,所以多數情況只能密切隨訪以了解疾病有無進展。該研究觀察了單磷酸阿糖腺苷治療冷刀錐切術后宮頸持續HR-HPV 感染的效果,報道如下。
1 對象與方法
1.1 研究對象 選擇2011年1月至2012年3月因CIN 3 級在鄭州大學第二附屬醫院行宮頸冷刀錐切術,切緣均陰性,術后3 個月復查宮頸HR-HPV陽性并且用第2 代雜交捕獲技術(hybrid capture 2,HC2)檢測HR-HPV 病毒載量為1.004~1.228 ng/L的患者74例,均無內科慢性疾病及免疫系統疾病。采用隨機數字表法分為3組:A組(單磷酸阿糖腺苷組)28例,患者年齡29~55(43.0±7.4)歲;B組(重組人干擾素α2b 栓組)22例,患者年齡31~52(40.1±6.0)歲;C組(觀察組)24例,患者年齡30~54(41.3±7.0)歲。3組患者HR-HPV 病毒載量比較,差異無統計學意義。
1.2 治療方法 所有檢查及用藥均經患者本人同意后進行。A組給予單磷酸阿糖腺苷注射液靜脈滴注或肌內注射治療,5~10 mg/kg,每天1 次,連用30 d;B組于月經干凈后3 d 每晚睡前給予重組人干擾素α2b 栓,放于陰道深處穹窿部,隔日1 次,治療1 個月;C組每晚用清水清洗外陰,不使用任何藥物。所有患者用藥期間禁止盆浴,治療后至復查期間的性生活均全程使用避孕套。
1.3 隨訪及療效評定標準 74例患者分別于術后6、12 個月采用HC2法檢測宮頸分泌物中的HRHPV DNA,殘留/復發患者行子宮全切后檢測陰道殘端。HC2可同時檢測13 種HR-HPV,包括16、18、31、33、35、39、45、51、52、56、58、59 和68。HC2檢測結果以樣本中的檢測值相對發光單位(RLU)與試劑盒HPV DNA 陽性對照臨界值(CO)的比值(RLU/CO)表示,RLU/CO >1.0 為陽性,RLU/CO≤1.0 為陰性。宮頸薄層液基細胞學檢測(thinprep cytologic test,TCT)[6]:3組患者分別于術后3、6、9和12 個月行TCT 檢查一次,用TBS 系統進行診斷,若TCT 結果≥ASCUS,給予陰道鏡下活檢,以證實是否存在病變殘留或復發,術后0.5 a 內細胞學檢查異常且有組織學證實的病變為殘留;術后0.5 a內細胞學檢查陰性,0.5 a 后才出現經組織學證實的病變為復發。另外,記錄2組HR-HPV 病毒載量下降至0.5 ng/L或以下的患者例數。
1.4 統計學處理 采用SPSS 17.0 進行數據分析,3組患者治療后的病毒轉陰情況、病毒載量下降情況及殘留/復發情況的比較采用χ2檢驗或確切概率法,檢驗水準α=0.05。
2 結果
2.1 病毒轉陰情況 3組患者治療后6、12 個月病毒轉陰情況見表1。
2.2 病毒載量下降情況 A組、B組患者術后病毒載量均呈現穩定下降,C組中2例患者病毒載量呈現持續或升高。結果見表2。
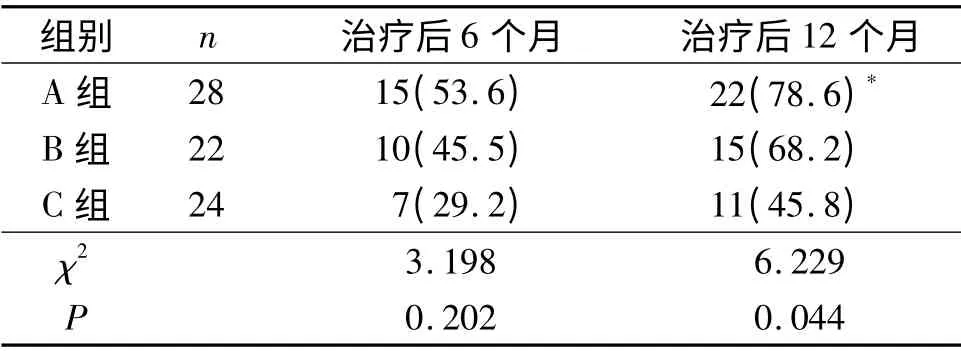
表1 3組患者治療后6、12 個月病毒轉陰情況比較 轉陰例數(%)
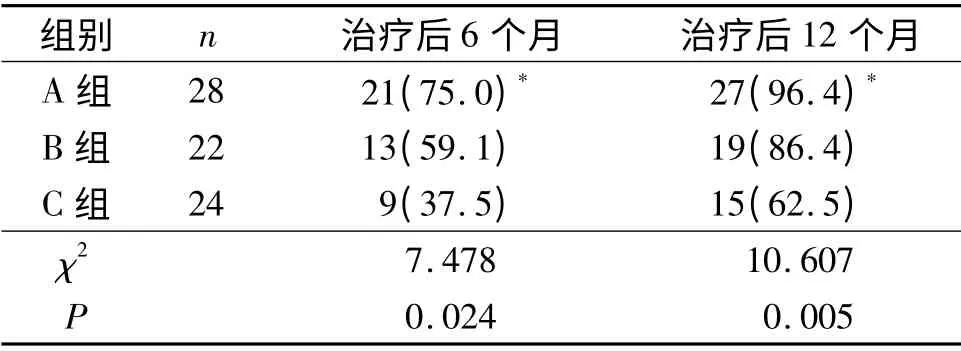
表2 3組患者治療后6、12 個月HR-HPV 病毒載量≤0.5 ng/L 人數比較例(%)
2.3 殘留/復發情況 A組殘留/復發0例;B組術后12 個月時發現1例ASCUS,經活檢證實為細胞炎性改變,余陰性;C組發現5例細胞學檢查異常者,后經宮頸活檢證實3例為炎性改變,1例為CIN 1 級(復發),1例為CIN 3 級(殘留),2例復發/殘留患者均行子宮全切術,術后常規病理證實殘留患者為宮頸原位癌。3組術后殘留/復發率比較,差異無統計學意義(P=0.118)。
2.4 不良反應 A組6例患者肌內注射治療后出現注射部位疼痛,停藥后自行恢復,均未出現血小板減少現象及明顯的食欲不振、頭暈、惡心、全身乏力等不適。B組11例患者自感陰道分泌物增多,但不影響用藥,其余患者無特殊不適。
3 討論
CIN 是宮頸癌前病變,也是最常見的宮頸病變,現已證明HR-HPV 持續感染,尤其是16、58、52、33型感染是CIN 及宮頸癌最重要的影響因素[4,7],并且隨年齡增長感染人數呈上升趨勢[8]。近年來CIN的發病率明顯增加并呈現年輕化趨勢。隨著先進診療技術的推廣應用,臨床對于CIN 的治療更注重個體化、人性化和規范化,對CIN 及早期宮頸癌的治療也多趨于保守,但術后復發問題越來越受到關注,因為宮頸保守手術雖然切除了病變組織但并不能完全清除HR-HPV,而持續的HR-HPV 感染者復發風險隨時間不斷增加[9]。
3.1 HR-HPV 與CIN 術后復發的關系年齡、產次、CIN 級別、有無口服避孕藥、性行為及性傳播疾病史等對CIN 錐切術后復發影響不大,而HR-HPV DNA 與復發有很大關系。Ryu 等[10]的研究結果顯示高級別CIN 錐切術后復發的患者中,其3 個月隨訪時HR-HPV 均陽性,而沒有復發的患者中79.8%為陰性,HR-HPV 檢測的敏感性及陰性預測值均達100%。另有研究[2,9]發現術前HR-HPV HC2檢測結果RLU/CO >0.5 的切緣陰性患者術后持續感染率在43.8%,而RLU/CO≤0.5 的患者只有9.8%發生持續感染,并且殘留/復發的患者均為RLU/CO >0.5 者。陳紅香等[11]的研究結果也顯示隨著CIN級別的升高,病毒感染持續時間越長,術后清除率越低,CIN 更易復發。由此可見CIN 錐切術后高病毒載量的HR-HPV 持續感染往往預示著治療失敗,而這部分患者成為復發的高危人群。如何更加有效地清除術后HR-HPV,縮短病毒轉陰時間,是預防CIN術后復發的關鍵。
3.2 CIN 錐切術后的管理及HPV 感染治療現狀雖然明確了HR-HPV 持續感染與CIN 復發之間的關系,但術后HR-HPV 存在與否并未對臨床起到指導作用。多數情況下對CIN 錐切術后患者的隨訪只是定期行HR-HPV DNA 及宮頸細胞學檢測,觀察疾病有無復發,但對HR-HPV DNA 結果持續陽性(包括高病毒載量)患者并未采取任何治療措施。雖然大部分HR-HPV DNA 陽性患者宮頸錐切術后病毒隨時間逐漸被清除,但對于復發的高危人群——術后HR-HPV 持續感染者以及高病毒載量患者來說,這種以觀察為主的隨訪模式顯得較為被動[12]。
3.3 單磷酸阿糖腺苷在抗HR-HPV 感染方面的應用 單磷酸阿糖腺苷是一種抗脫氧核糖核酸病毒藥,其藥理作用是與病毒的脫氧核糖核酸聚合酶結合,使其活性降低而抑制DNA 合成。目前單磷酸阿糖腺苷主要用于治療慢性乙型肝炎和皰疹病毒感染等,也在手足口病及兒童水痘方面取得一定療效,但尚未見治療HPV 感染方面的報道。該研究收集的病例均為CIN 3 級宮頸錐切術后HR-HPV 持續感染并且高病毒載量患者,結果顯示A組術后6 個月的病毒轉陰率與B組及C組比較,差異無統計學意義。可能由于此時藥物的作用尚未突顯,另外治療前各組患者的病毒載量均>1.0 ng/L,病毒轉陰所需的時間較長。而術后6 個月時3組患者病毒載量≤0.5 ng/L 的患者例數比較差異有統計學意義,且A組高于C組,說明單磷酸阿糖腺苷能顯著降低HR-HPV 病毒載量。3組患者術后12 個月時的病毒轉陰率比較差異有統計學意義,A組高于C組,但A組與B組比較差異無統計學意義,說明單磷酸阿糖腺苷能有效提高CIN 3 級患者行宮頸冷刀錐切術后持續HR-HPV 感染的病毒轉陰率,使復發的風險降低。A組、B組患者治療后1 a 內無CIN 復發/殘留患者,C組患者中2例復發/殘留者的HR-HPV 病毒載量均呈現持續或升高狀態。以上結果說明對于CIN 3 級患者行宮頸冷刀錐切術后HR-HPV 持續感染,單磷酸阿糖腺苷能有效地降低HR-HPV 的病毒載量,縮短病毒轉陰時間,提高轉陰率。該研究中雖然C組有2例復發/殘留,而A、B組無復發/殘留病例,但3組術后殘留/復發率比較差異無統計學意義,可能與隨訪時間和樣本量有關,需要更大樣本的長期隨訪來進一步確定。
3.4 單磷酸阿糖腺苷在治療HPV 感染中尚存在的一些問題 目前國內尚未見有關單磷酸阿糖腺苷治療HR-HPV 感染方面的報道,可供參考的文獻有限。另外,單磷酸阿糖腺苷抗宮頸HR-HPV 持續感染的療效、給藥方式、能否減少復發、最佳療程、用藥方式、并發癥或不良反應等均需更多研究來確定。
綜上所述,CIN 3 級冷刀錐切術后宮頸持續感染HR-HPV 患者是復發的高危人群,應用單磷酸阿糖腺苷治療能有效降低HR-HPV 病毒載量,縮短病毒轉陰時間,提高轉陰率,并且沒有明顯的毒副作用,治療不受月經周期影響,具有很高的臨床應用價值。
[1]Haghshenas M,Golini-Moghaddam T,Rafiei A,et al.Prevalence and type distribution of high-risk human papillomavirus in patients with cervical cancer:a population-based study[J].Infect Agent Cancer,2013,8(1):20
[2]Song SH,Lee JK,Oh MJ,et al.Persistent HPV infection after conization in patients with negative margins[J].Gynecol Oncol,2006,101(3):418
[3]Nagai N,Mukai K,Oshita T,et al.Human papillomavirus DNA status after loop excision for cervical intraepithelial neoplasia grade Ⅲ:a prospective study[J].Int J Mol Med,2004,13(4):589
[4]Lorincz AT,Richart RM.Human papillomavirus DNA testing as an adjunct to cytology in cervical screening programs[J].Arch Pathol Lab Med,2003,127(8):959
[5]馬曉星,李亞里,胡凌云,等.HR-HPV 載量與宮頸病變的相關性分析[J].解放軍醫學雜志,2012,37(5):477
[6]劉潔,平靜,王俊利,等.TCT 聯合高危型人乳頭瘤病毒檢測用于宮頸病變篩查的評價[J].鄭州大學學報:醫學版,2011,46(3):466
[7]賈英,周敏,吳瑾,等.人乳頭瘤病毒亞型在其感染相關疾病中檢測的意義[J].第三軍醫大學學報,2009,31(23):2387
[8]侯萌,李娜,朱廣霞,等.婦科門診患者宮頸人乳頭瘤病毒的感染情況分析[J].西安交通大學學報:醫學版,2013,34(2):229
[9]Kim YT,Lee JM,Hur SY,et al.Clearance of human papillomavirus infection after successful conization in patients with cervical intraepithelial neoplasia[J].Int J Cancer,2010,126(8):1903
[10]Ryu A,Nam K,Kwak J,et al.Early human papillomavirus testing predicts residual/recurrent disease after LEEP[J].J Gynecol Oncol,2012,23(4):217
[11]陳紅香,白生賓,李宏,等.宮頸上皮內瘤變治療前后人乳頭狀瘤病毒載量的臨床研究[J].現代生物醫學進展,2010,10(20):3903
[12]賀國麗.生殖道人乳頭瘤病毒感染的治療現狀[J].實用婦產科雜志,2012,28(11):920