非酒精性脂肪肝患者血清TNF-α、IL-6水平變化及其與胰島素抵抗的相關性
金世祿, 屈冬冬
(1. 山東省濱州市人民醫(yī)院 消化內科, 山東 濱州, 256610;
2. 濱州醫(yī)學院 臨床學院, 山東 煙臺, 264003)
非酒精性脂肪肝患者血清TNF-α、IL-6水平變化及其與胰島素抵抗的相關性
金世祿1, 屈冬冬2
(1. 山東省濱州市人民醫(yī)院 消化內科, 山東 濱州, 256610;
2. 濱州醫(yī)學院 臨床學院, 山東 煙臺, 264003)
摘要:目的探討非酒精性脂肪肝(NAFL)患者血清腫瘤壞死因子-α(TNF-α)及白細胞介素-6(IL-6)的水平變化及其與胰島素抵抗的相關性。方法選取39例NAFL患者為NAFL組,另選取同期健康體檢者30例為對照組。比較2組空腹血糖(FBG)、胰島素抵抗指數(HOMA-IR)、IL-6及TNF-α水平變化,分析HOMA-IR與血清IL-6和TNF-α水平的關系。結果NAFL組的FBG、HOMA-IR、IL-6及TNF-α水平高于對照組,差異有統(tǒng)計學意義(P<0.05, P<0.01)。Pearson相關性分析結果顯示,HOMA-IR與IL-6、TNF-α具有顯著正相關(r=0.649, 0.724, P<0.01)。結論NAFL患者血清IL-6和TNF-α水平顯著升高,且與胰島素抵抗關系密切。
關鍵詞:非酒精性脂肪肝; 腫瘤壞死因子-α; 白細胞介素-6; 胰島素抵抗; 空腹血糖
非酒精性脂肪肝(NAFL)是一種臨床綜合征,主要病理特征為肝細胞脂肪沉積和變性,但無過量飲酒史,其主要病變在肝小葉[1]。有學者[2]研究得出,胰島素抵抗是NAFL發(fā)生和發(fā)展的基礎。炎癥細胞因子,如腫瘤壞死因子-α(TNF-α)和白細胞介素-6(IL-6)等,具有調節(jié)胰島素抵抗的作用[3]。有研究顯示, NAFL患者體內的IL-6及TNF-α水平較高,但IL-6及TNF-α與疾病和胰島素抵抗之間的關系仍需進一步研究討論[4]。因此,本研究主要通過分析NAFL患者胰島素抵抗與IL-6和TNF-α水平變化之間的關系,探討血清IL-6及TNF-α在NAFL發(fā)生、發(fā)展中的作用,為臨床有效治療NAFL提供依據。
1資料與方法
1.1 一般資料
選取2012年10月—2014年8月山東省濱州市人民醫(yī)院消化科治療的NAFL患者39例為NAFL組,均符合中華醫(yī)學會2003年的診斷標準[6]:B超顯示肝腎回聲有差異,肝臟回聲大于腎臟回聲;肝臟內部的靜脈結構模糊不清;肝臟呈現輕度或重度腫大;肝臟前后回聲有差異。其中男21例,女18例;年齡37~65歲,平均(50.50±3.8)歲;患者均為初診,入組前未接受任何治療。排除標準: ① 病毒性肝炎和自身免疫性肝炎患者; ② 服用避孕藥的女性; ③ 患有嚴重糖尿病并發(fā)癥和感染; ④ 有遺傳性疾病。另選取同期體檢的健康人30例為對照組,其中男17例,女13例;年齡38~64歲,平均(51.3±4.0)歲。2組性別、年齡等一般資料無顯著差異(P>0.05)。
1.2 方法
1.2.1標本采集:入選患者空腹過夜,于次日上午9:30左右抽取8 mL肘靜脈血,將其中4 mL立即行血清分離術,保存于-20 ℃冰箱,用于IL-6及TNF-α水平檢測;剩余4 mL行肝炎病毒標志物、肝腎功能及空腹血糖(FBG)、空腹胰島素(FINS)等檢測。
1.2.2實驗室檢測:采用日本羅氏全自動檢測儀檢測FBG。采用放射免疫分析法測量患者血清IL-6及TNF-α水平,試劑盒購自北京生物技術研究所。FINS采用放射免疫法,試劑盒購自上海放射免疫分析技術研究有限公司。胰島素批間CV<7.6%,批內CV<4.2%。采用穩(wěn)態(tài)模型評價法(HOMA)評價胰島素的抵抗程度,胰島素抵抗指數(HOMA-IR)=FBG×FINS/22.5。
2結果
2.1 2組FBG、HOMA-IR、IL-6及TNF-α比較
如表1 所示,NAFL組患者的FBG、HOMA-IR、IL-6及TNF-α水平高于對照組,差異有統(tǒng)計學意義(P<0.05或P<0.01)。
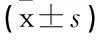
表1 2組FBG、HOMA-IR、IL-6及TNF-α比較
與對照組比較,*P<0.05, **P<0.01。
2.2 HOMA-IR與IL-6、TNF-α相關性分析
Pearson相關性分析結果顯示, IL-6、TNF-α與HOMA-IR具有顯著正相關(r=0.649, 0.724,P<0.01)。見圖1、2。
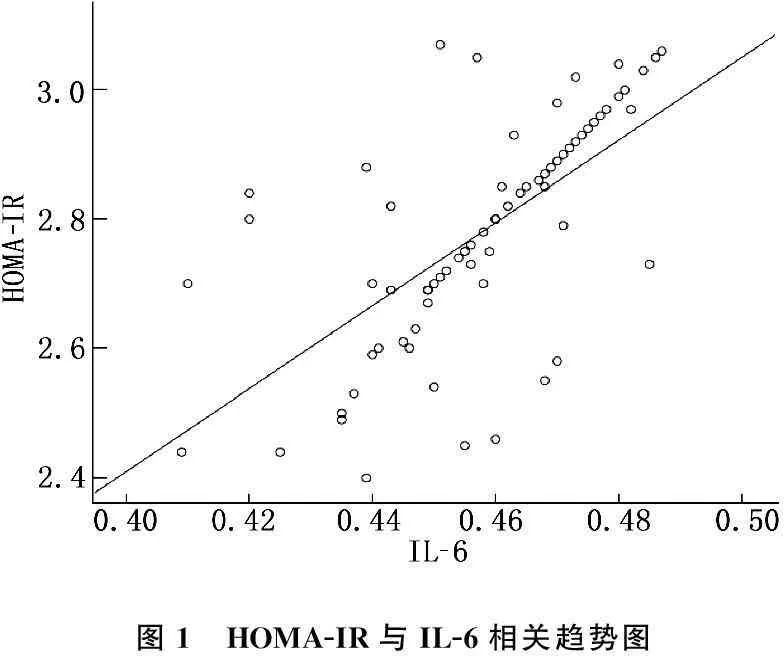
圖1 HOMA-IR與IL-6相關趨勢圖
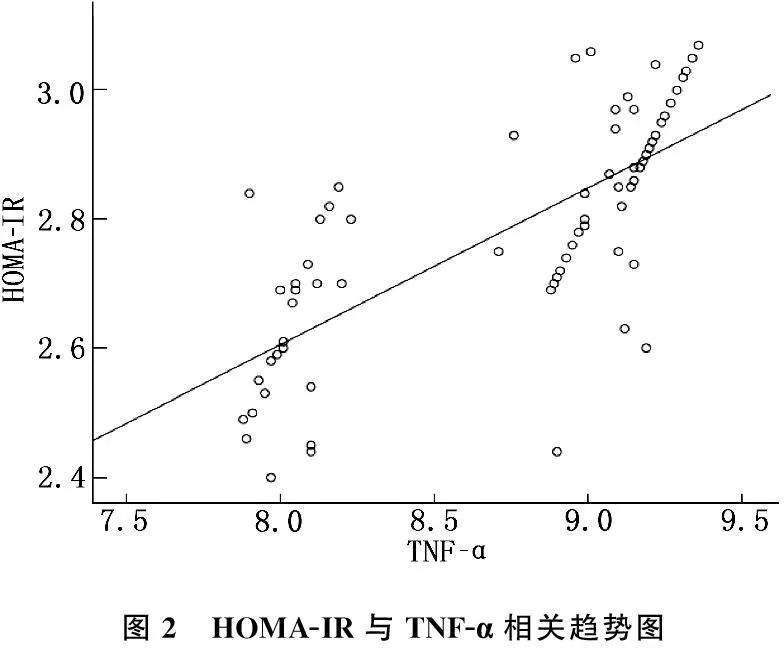
圖2 HOMA-IR與TNF-α相關趨勢圖
3討論
NAFL以彌漫性干細胞大泡性脂肪變?yōu)橹饕卣鳎啥喾N因素(酒精及明確的損肝因素除外)所致,發(fā)病率高,嚴重危害人類的生活質量和生命健康。一項關于西班牙NAFL患者的研究發(fā)現,NAFL的發(fā)生率高達26.4%[7]。NAFL的病因至今尚不完全清楚,但有研究認為胰島素抵抗可能起重要作用,而肥胖、高脂血癥及2型糖尿病等,是NAFL形成的重要危險因素[8]。通過高胰島素血癥和高脂血癥,胰島素抵抗可引起肝細胞內脂肪堆積,為NAFL發(fā)生和發(fā)展奠定了基礎,且脂肪堆積的嚴重程度與NAFL的發(fā)展有密切關系,后期極易產生與胰島素抵抗相關的惡性循環(huán)[9]。本研究結果發(fā)現,2組HOMA-IR存在顯著性差異,提示胰島素抵抗可能是NAFL的主要特征之一。
TNF-α被認為是單純性脂肪肝進展為NAFL的中藥細胞因子,也是一種來自體內多種細胞的最經典的炎癥因子,包括脂肪細胞、巨噬細胞、單核細胞、內皮細胞及肥大細胞等,可參與多種炎性疾病(如感染性休克)和自身免疫性疾病(如風濕性關節(jié)炎)的發(fā)病機制[10]。IL-6是一種細胞因子,由內皮細胞、脂肪細胞、T細胞分泌,具有多種不同生理學效應,與炎癥反應具有高度相關性[11]。炎癥細胞因子的主要來源是巨噬細胞,研究表明,NAFL患者的肝臟和脂肪組織均檢測出了大量異常增多的巨噬細胞,而肝臟和脂肪組織也可分泌IL-6和TNF-α, 說明NAFL的發(fā)生與IL-6和TNF-α水平變化有關[12]。另有研究表明, NAFL患者普遍存在高水平的IL-6和TNF-α, 說明IL-6和TNF-α可能參與NAFL的發(fā)生與發(fā)展[13]。本研究結果顯示,NAFL組和對照組患者的IL-6和TNF-α水平具有顯著差異,進一步證實了IL-6和TNF-α水平升高可能參與了NAFL的發(fā)生、發(fā)展。
近年來,大量研究結果發(fā)現,NAFL患者存在顯著的胰島素抵抗和炎癥因子水平升高[14], 提示NAFL、胰島素抵抗和炎癥因子之間可能存在某種聯系。IL-6同時也是一種脂肪因子和免疫調節(jié)因子,在肥胖患者脂肪組織內,其表達可高達30%,提示IL-6可參與胰島素抵抗的發(fā)生發(fā)展。同時,TNF-α和IL-6可協(xié)同作用,介導胰島素抵抗的發(fā)生[15]。本研究相關性分析結果顯示,HOMA-IR與IL-6、TNF-α具有顯著相關性,這與以上研究結果一致。
綜上所述,IL-6和TNF-α在NAFL患者體內呈高表達狀態(tài),且與HOMA-IR呈顯著正相關,提示其NAFL的發(fā)生、發(fā)展中可能起一定作用。
參考文獻
[1]Nahandi M Z, Khoshbaten M, Ramazanzadeh E, et al. Effect of non-alcoholic fatty liver disease on carotid artery intima-media thickness as a risk factor for atherosclerosis[J]. Gastroenterol Hepatol Bed Bench, 2014, 7(1): 55.
[2]Baran B, Akyüz F. Non-alcoholic fatty liver disease: What has changed in the treatment since the beginning[J]. World J Gastroenterol, 2014, 20(39): 14219.
[3]Celinski K, Konturek PC, Slomka M, et al. Effects of treatment with melatonin and tryptophan on liver enzymes, parameters of fat metabolism and plasma levels of cytokines in patients with non-alcoholic fatty liver disease-14 months follow up[J].J Physiol Pharmacol, 2014, 65(1): 75.
[4]王軍英, 王紅梅, 王軍, 等. 非酒精性脂肪肝患者血清TNF-α、IL-6水平及意義[J].中國現代醫(yī)學雜志, 2013, 23(33): 42.
[5]Zhao J, Zheng H, Liu Y, et al. Anti-inflammatory effects of total alkaloids from Rubus alceifolius Poir [corrected]. on non-alcoholic fatty liver disease through regulation of the NF-κB pathway[J].Int J Mol Med, 2013, 31(4): 931.
[6]中華醫(yī)學會肝病學分會脂肪肝和酒精性肝病學組. 非酒精性脂肪性肝病診療指南 (2010 年修訂版)[J]. 中國肝臟病雜志, 2010, 2(4): 43.
[7]Caballeria L, Pera G, Rodriguez L, et al. Metabolicsyndrome and nonalcoholic fatty liver disease in a Spanish population: influence of the diagnostic criteria used[J].Eur J Gastroenterol Hepatol, 2012, 24(9): 1007.
[8]Genc H, Dogru T, Kara M, et al. Association of plasma visfatin with hepatic and systemic inflammation in nonalcoholic fatty liverdisease[J].Ann Hepatol, 2013, 12(4): 548.
[9]Page J. Nonalcoholic fatty liver disease: the hepatic metabolicsyndrome[J].J Am Acad Nurse Pract, 2012, 24(6): 345.
[10]Mas E, Danjoux M, Garcia V, et al. The pro-inflammatory action of tumour necrosis factor-α in non-alcoholic steatohepatitis is independent of the NSMAF gene product[J]. Dig Liver Dis, 2013, 45(2): 147.
[11]Giannitrapani L, Soresi M, Balasus D, et al. Genetic association of interleukin-6 polymorphism (-174 G/C) with chronic liver diseases and hepatocellular carcinoma[J].World J Gastroenterol, 2013, 9(16): 2449.
[12]Georgoulis M, Kontogianni MD, Tileli N, et al. The impact of cereal grain consumption on the development and severity of non-alcoholic fatty liver disease[J].Eur J Nutr, 2014, 53(8): 1727.
[13]Das SK, Balakrishnan V. Role of cytokines in the pathogenesis of non-alcoholic fatty liver disease[J].Indian J Clin Biochem, 2011, 26(2): 202.
[14]張進軍, 陳曉雯, 李居一, 等. 復方健胰膠囊對非酒精性脂肪肝病患者血清超敏C-反應蛋白、腫瘤壞死因子-α和白介素-18的影響[J]. 安徽中醫(yī)藥大學學報, 2014, 33(1): 24.
[15]Dali-Youcef N, Mecili M, Ricci R, et al. Metabolic inflammation: Connecting obesity and insulin resistance[J]. Ann Med, 2012, 4: 7.
Changes of serum tumor necrosis factor-α and interlukin-6 levels in patients with non-alcoholic fatty liver and its correlation with insulin resistance
JIN Shilu1, QU Dongdong2
(1.DepartmentofGastroenterology,BinzhouPeople′sHospital,Binzhou,Shandong, 256610;
2.SchoolofMedicine,BinzhouMedicalUniversity,Yantai,Shandong, 264003)
ABSTRACT:ObjectiveTo explore the changes of serum tumor necrosis factor-α (TNF-α) and interlukin-6 (IL-6) levels in patients with non-alcoholic fatty liver (NAFL) and its correlation with insulin resistance. MethodsThirty-nine patients with NAFL were selected as NAFL group, and 30 healthy people were selected as control group. The changes of fasting blood glucose (FBG), homeostasis model assessment-insulin resistance (HOMA-IR), IL-6 and TNF-α levels were compared between two groups, and the relationship between HOMA-IR and IL-6, TNF-α levels was analyzed. ResultsThe levels of FBG, HOMA-IR, IL-6 and TNF-α in the NAFL group were significantly higher than those in the control group (P<0.05 or P<0.01). Pearson correlation analysis revealed that HOMA-IR was positively correlated with IL-6 and TNF-α (r=0.649, 0.724, P<0.01). ConclusionThe levels of serum IL-6 and TNF-α increase significantly in patients with NAFL, and these two indexes are closely related with insulin resistance.
KEYWORDS:non-alcoholic fatty liver; tumor necrosis factor-α; interlukin-6; insulin resistance; fasting blood glucose
通信作者:屈冬冬, E-mail: qddcool@163.com
基金項目:中國高校醫(yī)學期刊臨床專項資金(11321991)
收稿日期:2014-12-21
中圖分類號:R 575.5
文獻標志碼:A
文章編號:1672-2353(2015)05-048-03DOI: 10.7619/jcmp.201505015

