妊娠各期血糖和體重的評價及控制目標
李慧
衛生部北京醫院內分泌科
妊娠各期血糖和體重的評價及控制目標
李慧
衛生部北京醫院內分泌科
Evaluation and Target of Blood Glucose and Weight in Pregnancy Periods

李 慧 上海交通大學醫學院內分泌代謝專業碩士,北京大學醫學院內分泌代謝專業博士;北京醫院內分泌科副主任醫師;北京醫學會內分泌分會青年委員會副主委;參與多項國家、市級科研課題的研究工作;參與《實用糖尿病學》、《實用血脂學》、《實用老年病學》、《臨床藥師指導手冊》、《求醫問藥血脂異常分冊》等著作的編寫;《中國新藥雜志》外審專家,《中華臨床醫師雜志》特約編輯;北京醫學會醫療事故鑒定專家。
妊娠期糖尿病全球發病率呈上升趨勢,近幾年來國際上針對妊娠合并糖尿病診斷標準和治療目標都提出了新的建議,在此背景下,中華醫學會婦產科學分會產科學組和中華醫學會圍產醫學分會妊娠合并糖尿病協助組于2014年正式推出了我國《妊娠合并糖尿病診治指南(2014)》[1]。
指南將妊娠合并糖尿病分為孕前糖尿病(p regestationa l d iabetes m e llitus,PGDM)和妊娠期糖尿病(gestational d iabetes m ellitus, GDM)。PGDM是指妊娠前已確診為糖尿病的患者或妊娠前未進行過血糖檢查的孕婦,但存在糖尿病高危因素者,首次產檢時血糖升高達到以下任何一項標準:1)空腹血漿葡萄糖(FPG)≥7.0mm o l/L;2)75gOGTT 2h血糖≥11.1mm o l/L;3)伴有典型的癥狀,同時隨機血糖≥11.1mm o l/L;4)糖化血紅蛋白(Hb A lc)≥6.5%。GDM是指妊娠期發生的糖代謝異常。對所有未被診斷為PGDM或GDM的孕婦,在孕24~28周以及28周后首次就診時行75g OGTT。試驗前連續3d每日進食碳水化合物不少于150g。分別測空腹及服糖后1、2小時的靜脈血糖水平,3項血糖值應分別低于5.1m m o l/L、10.0m m o l/L、8.5m m o l/L (92m g/ d l、180m g/d l、153m g/d l),任何一項值達到或超過上述標準即診斷為GDM;高危人群,或缺乏醫療資源,建議妊娠24~28周首先檢查FPG,若FPG≥5.1mm o l/ L,可以直接診斷GDM;FPG<4.4mm o l/L(80m g/ d l),可以暫時不行OGTT;FPG≥4.4m m o l/L且<5.1mm o l/L時,應盡早行OGTT。
研究[2]顯示妊娠24~28周通過75g OGTT確診為妊娠期糖尿病者,若其FPG<4.4mm o l/L,不管是否進行干預,其后發生巨大兒、新生兒低血糖等的風險與未確診為妊娠期糖尿病者沒有顯著性差別,故FPG<4.4m m o l/L的孕婦不是必須要進行75g OGTT。因此對于缺乏醫療資源的地區來說,24~28周篩查空腹血糖簡單易行,節省資源。指南同時指出具有GDM高危因素,首次OGTT結果正常,可在妊娠晚期重復;楊慧霞等[3]分析中國13家醫院17,186例孕婦早期FPG和24~28周的75g OGTT結果,認為妊娠早期FPG≥5.1mm o l/L者,約39.8%在妊娠24~28周時經75g OGTT確診為GDM。故而妊娠早期FPG水平不能作為GDM的診斷依據;首次就診時間在妊娠28周者,應盡早行OGTT或FPG檢查。
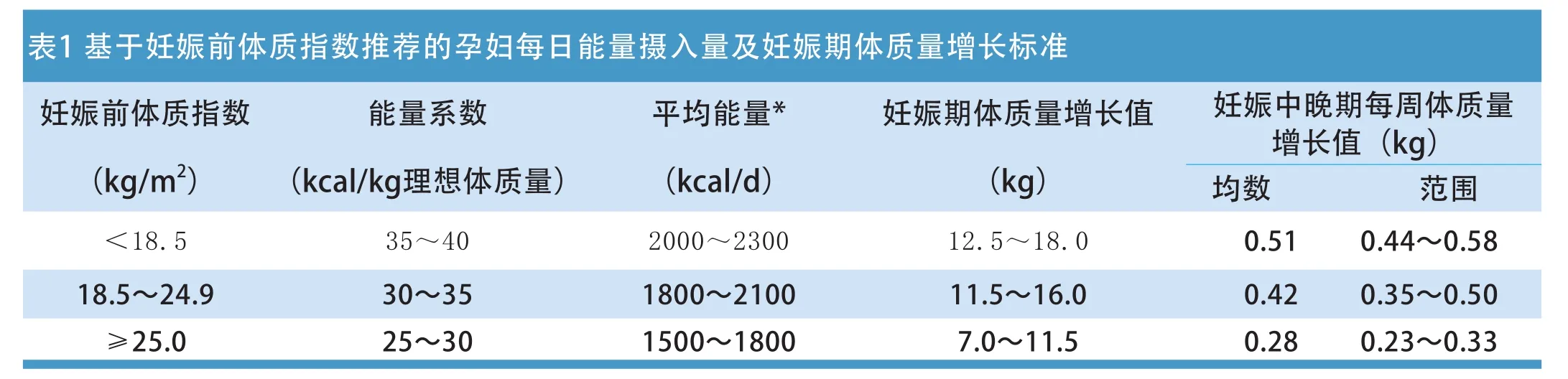
注:*平均能量(kcal/d)=能量系數(kcal/kg)×理想體質量(kg);1kcal=4.184KJ;對于我國常見身高的孕婦(150~175cm),可以參考:理想體質量(kg)=身高(cm)-105。身材過矮或過高孕婦需要根據患者的狀況調整膳食能量推薦。妊娠中、晚期在上述基礎上平均依次再增加約200kcal/d;妊娠早期平均體質量增加0.5~2.0kg;多胎妊娠者,應在單胎基礎上每日適當增加200kcal能量攝入。
妊娠合并糖尿病對母嬰的影響主要取決于血糖水平,血糖控制不佳者易發生妊娠期高血壓綜合征、酮癥酸中毒、感染、自然流產、產道損傷、巨大兒等,因此如何對妊娠合并糖尿病患者進行血糖調控和監測,促進血糖達標,對改善母嬰的結局非常重要。2014版的指南明確提出GDM患者妊娠期血糖應該控制在餐前≤5.3mm ol/ L,餐后1小時≤7.8mm o l/L,餐后2小時≤6.7mm o l/L,夜間血糖不低于3.3mm o l/L;妊娠期HbA1c小于5.5%。PGDM餐前血糖3.3~5.6m m o l/L,餐后峰值血糖5.6~7.1mm o l/L,Hb A1c<6.0%。但對于PGDM患者來說,由于FPG隨著孕周的增加會有所下降,故妊娠早期血糖不要控制過于嚴格,以免低血糖的發生。
妊娠期糖尿病患者血糖的控制至關重要,同樣妊娠期體重管理對于母嬰的結局也起著非常重要的作用。妊娠期過于嚴格的飲食控制可能會導致胎兒的發育不良,造成低體重兒,而饑餓性酮體會影響胎兒的神經系統發育;反之妊娠期體重增加過多過快也會導致圍產期母嬰并發癥風險的增加。我國2014版的指南建議應根據孕婦妊娠前體質指數來設定每日的攝入總能量以及監測體重增長值及速度 (表1)。
但是指南中對孕前超重者應如何控制體重未進行進一步分層。美國醫學研究院(Institu te o f Med icine, IOM)定義妊娠前BM I在 25~29.9 kg/m2為超重,≥30kg/m2為肥胖。目前認為妊娠期體重的增長與胎兒出生時的體重呈正相關,孕期體重過度增加會導致巨大兒的發生率增加,而妊娠期體重的增長又與妊娠期的營養狀態密切相關。因此,2009年IOM基于嚴格限制妊娠期增重有利于母嬰健康的研究證據制定了妊娠期增重標準[4],推薦肥胖者孕期增重5.0~9.0kg為宜,妊娠中后期每周體重增長為220g。
即便妊娠前體重正常,如果妊娠期體重增長過多,也同樣會造成嚴重后果。研究顯示,妊娠前體重正常但妊娠期增重大于18kg者,新生兒平均出生體重為3413.6±427.0g,明顯高于妊娠期體重增加9~15kg的孕婦(3163.4±495.0g)[5]。肥胖的2型糖尿病孕婦更要重視孕期體重增加的幅度。一項針對肥胖2型糖尿病婦女的隊列研究[6],觀察胎兒生長和圍產兒死亡率與孕期體重增長的關系,發現妊娠期體重增長≤5kg與>5kg相比,孕期顯著延長(268d vs. 262d, P<0.05),大于胎齡兒(LGA)比例低(12% vs. 39%,P<0.05),新生兒低血糖的發生率也較低(15.8% vs. 39.4%,P<0.05),提示對于肥胖2型糖尿病婦女,孕期體重增加0~5kg是安全的,大于5kg會增加并發癥的風險。國內的研究[7]顯示GDM加速胎兒宮內生長,而妊娠期進行有效的體重控制可以控制胎兒宮內生長的速度,降低巨大兒的發生率。
對于超重或肥胖的孕婦來說,生活方式的干預可有效的減少孕期體重的增加和減少妊娠并發癥。一項關于生活方式干預對超重和肥胖孕婦妊娠結局影響的系統綜述[8]顯示,干預使妊娠期總增重減少了2.21kg。澳大利亞一項針對超重和肥胖孕婦的多中心RCT研究[9]結果提示,干預可顯著降低巨大兒的發生率。
妊娠期的高血糖危害是與血糖水平密切相關的,而孕期體重的增長幅度也與母嬰的結局聯系密切,因此孕期我們不但要嚴格控制血糖,還要關注孕期體重增長的情況,以便減少妊娠并發癥的風險。
參考文獻
[1] 中華醫學會婦產科學分會產科學組,中華醫學會圍產醫學分會妊娠合并糖尿病協助組.妊娠合并糖尿病診治指南(2014).中華圍產醫學雜志,2014,17:537-545。
[2] Yu-M e i, Hu i-Xia Yan g, W e i-W e i Zh u, e t a l. Effects o f in terven tion to m ild GDM on ou tcom e. J Matern Fetal Neonatal Med, Early On line: 1-4.
[3] Zh u WW, Yan g HX, W e i YM, e t a l. Fa stin g p lasm a g lucose at 24~28 w eeks to screen gestational d iabetes-new evidence from China. Diabetes Care. 2013,36:2038-2040.
[4] Comm ittee to Reexam ine IOM Pregnancy Weigh t Gu ide lines, Food and Nu trition Board, Board on Ch ild ren, You th, and Fam ilies, et al. Weigh t gain du ring p regnan cy: reexam in ing the gu ide lines. Washington: National Academ ies Press,2009: 160.
[5] De ru e lle P, Ho u fin-Deb a rg e V, Vaa st P, e t a l. Maternal and fetal consequences o f increased gesta tion a l w e ig h t g ain in w om en o f no rm a l p rep regnan t w eigh t. Gyneco l Obstet Fe ril.2004, 32:398-403.
[6] Asb jo rn sd o ttir B, Dam m P, Rasm u ssen SS, e t a l. Im p ac t o f restric ted m a te rna l w eigh t gain on fe ta l g row th an d p e rin a ta l m o rb id ity in ob ese w om en w ith typ e 2 d iab e tes. D iabe tes Care.2013,36:1102-1106.
[7] 孔令英,楊慧霞. 妊娠期糖尿病對胎兒生長速度的影響. 中華圍產醫學雜志.2014,17:521-526.
[8] O ten g-N tim E, Va rm a R, Cro ke r H, e t a l. Lifestyle in terven tions fo r overw eigh t and obese p regnan t w om en to im p rove p regnan cy ou tcom e: system a tic rev iew an d m e ta-ana lysis. BMC Med.2012,10:47.
[9] D o d d JM, Tu rn b u l l D, M c Ph e e A J, e a l. An tena ta l lifesty le ad vice fo r w om en w ho are ove rw eigh t o r obese: LIM IT rand om ized tria l. BMJ.2014,348: g1285.
10.3969/j.issn.1672-7851.2015.02.006

