腦干聽覺誘發電位在小兒腦癱診斷中的應用
黃月艷 潘紅飛 李 強 黃云峰 游金勇 黃 肯
右江民族醫學院附屬醫院兒科 百色 533000
腦性癱瘓是指在出生前到出生后1個月內因各項因素引起大腦非進行性腦損傷綜合征[1],患者一般表現運動功能障礙,常伴聽路神經損害,在早期診斷中若僅依據聽行為判斷有無聽路損害常診斷率低,延誤診斷而延誤治療時機導致致殘率高[2]。隨著各種臨床輔助檢查技術的發展,腦干聽覺誘發電位(BAEP)作為一種無創的神經電生理檢查方法,不僅能客觀反應發現腦癱兒合并存在的聽路損害,同時也能提供大腦實質損害的客觀數據支持,對診斷和判斷腦癱患兒的預后均有一定的幫助[3]。本研究通過研究分析98例腦癱患兒行BAEP的檢查數據,探討BAEP在小兒腦癱診斷中的臨床意義,以期在臨床上為小兒腦癱的診斷和治療提供指導。
1 資料與方法
1.1 一般資料 2010-07—2013-07我院收治的腦癱患兒98例,診斷標準符合全國小兒腦癱座談會標準[4],男56例,女42例;年齡3~24個月,平均(10.97±4.23)個月;全部為34周齡以下或體質量<2kg存在腦損傷可能的新生兒;通過BAEP檢查記錄一次;完成隨訪。選取同期門診檢查的健康嬰幼兒85例為對照組,男42例,女43例,年齡6~28個月,平均(11.34±5.24)個月;排除有全身性代謝及其他全身性疾病患兒。所有受試患兒家屬被告知試驗目的及方法并簽署知情同意書。2組基本資料對比差異無統計學意義(P>0.05),具有可比性。
1.2 方法 入院后即行BAEP檢查,患兒睡眠或水合氯醛催眠后取仰臥位,采用日本光電MEB-7102型腦干誘發電位儀(客戶可以提供自己醫院型號),記錄方法按腦電圖10-20系統國際統一標準將記錄電極和參考電極分別置于顱頂正中和同側乳突處,前額接地[5]。經一耳耳機輸出1 000 Hz/85dB短聲刺激,95dB若無波則增至120dB。對側耳以低于40dB刺激強度的白噪音遮蔽。兩耳分別測量,每次至少測2遍,每遍疊加2 000次,選取重復性好的兩次圖像進行測量分析,包括Ⅰ、Ⅲ、Ⅴ波的峰潛伏期,Ⅰ~Ⅲ、Ⅰ~Ⅴ和Ⅲ~Ⅴ波間期、波幅及Ⅴ/Ⅰ波比值、Ⅴ波反應閾值。
1.3 BAEP判斷標準[6](1)正常范圍:Ⅰ~Ⅴ波波形穩定整齊,各波PL(部分潛伏期)正常;(2)輕度異常:Ⅰ~Ⅴ波波形存在,部分潛伏期或峰間期(IPL)延長全部超出2.5個標準差;(3)中度異常:僅Ⅰ、Ⅴ波波形存在,全部間期延長,波型顯示為不整;(4)高度異常:Ⅰ~Ⅴ波分化消失。取BAEP表現較差的一側耳與對照組同側耳比較。對照組測試結果均為正常參考值,雙耳PL和IPL耳間差(ILD)正常<0.02。
1.4 統計學方法 采用SPSS 12.0統計軟件,計量資料以均數±標準差表示,實施t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 BAEP結果 腦癱組經BAEP檢查后,異常79例,正常19例,異常率為80.61%。79例異常者中雙側性損害41例,單側性損害38例。對照組經BAEP檢查全部正常。腦癱組BAEP提示耳蝸或聽神經遠端等周圍聽路損害者30例(30.6%),腦干中樞聽路損害59例(60.2%),兩者混合型9例(9.2%)。實際周圍性損害發生率為28%(61耳次),中樞性為26%(52耳次),混合型為9.8%(26耳次)。按照異常圖形分類,周圍性損害主要表現為I波PL延長30例(30.6%);中樞性68例(69.4%)。輕度異常54例(55.10%,54/98),中度異常17例(17.35%,17/98),重度異常8例(8.16%,8/98)。
2.2 2組BAEP結果比較 腦癱組各波潛伏期和峰間期均顯著性高于對照組(P<0.05)。見表1。
2.3 各型腦癱患兒BAEP異常情況 腦癱組各型腦癱患兒BAEP異常情況:痙攣型57例,正常8例,異常49例(85.9%);低張力型18,正常5例,異常13例(72.2%);手足徐動癥8例,正常1例,異常7例(87.5%);混合型6例,正常2例,異常4例(66.7%);未分類型9例,正常2例,異常7例(77.8%)。
2.4 BAEP與高危因素的關系 引起腦癱組患兒BAEP異常率高的因素依次分別為顱內出血、黃疸、新生兒窒息、新生兒感染、癲癇、難產、新生兒抽搐。結果見表2。
表1 2組各波潛伏期和峰間期比較 (±s,ms)
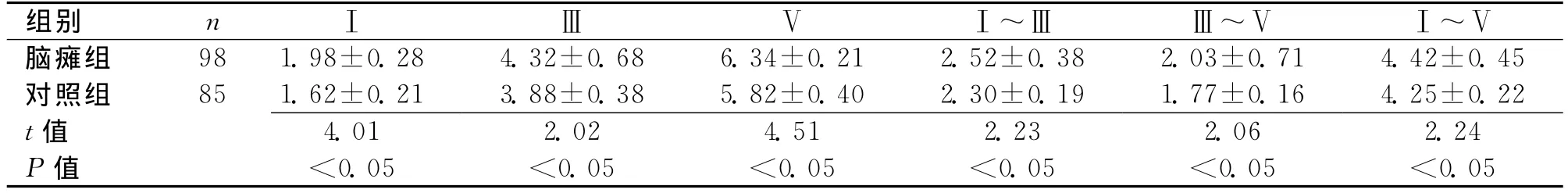
表1 2組各波潛伏期和峰間期比較 (±s,ms)
組別 nⅠ~Ⅲ Ⅲ~Ⅴ Ⅰ~Ⅴ腦癱組 98 1.98±0.28 4.32±0.68 6.34±0.21 2.52±0.38 2ⅠⅢⅤ.03±0.71 4.42±0.45對照組 85 1.62±0.21 3.88±0.38 5.82±0.40 2.30±0.19 1.77±0.16 4.25±0.22 t 4.01 2.02 4.51 2.23 2.06 2.24 P值 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05值
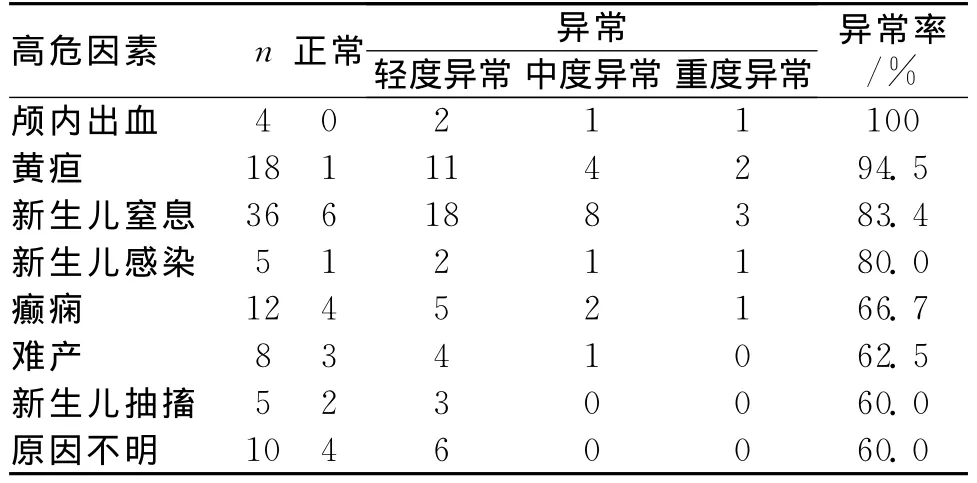
表2 腦癱組患兒BAEP與各個高危因素的關系(n)
3 討論
腦癱是小兒神經系統常見疾病之一,由于小兒大腦及各個器官尚處于發育階段,再生能力強,可塑性高,因此早期診斷、早期治療在小兒腦癱中至關重要,可明顯提高患兒致殘率。如何有效的提高小兒腦癱的診斷率,進而提高治愈率成為目前研究的重點。
腦癱多由于出生前、出生時或嬰兒期不同原因如新生兒窒息、黃疸、宮內感染等各種原因引起腦組織損害,常合并有聽覺異常,多為感音性障礙[7],可對高音頻的短聲刺激參數相應的反應,因此BAEP作為一種無創性檢查技術在標準短聲刺激下獲得聽覺傳導通路的平均電位活動,可作為發現腦損傷的敏感和客觀指標[8],并可以在一定程度上間接反應聽路神經的損害及整個腦干、大腦功能的變化[9]。
對于腦癱患兒BAEP顯示的異常率來講,雖然各家報道BAEP異常率不一,為66.7%~83.3%[10-11],本文顯示腦癱患兒BAEP異常率為80.61%,與鄒小英等[12]報道結果相似,提示腦癱患兒合并聽神經通路損傷發生率高,說明腦癱患兒大多存在聽路損傷表現為BAEP的異常,進一步證實BAEP檢測有助于診斷腦癱患兒,以便盡早治療,降低致殘率。
關于BAEP所反應的神經電生理活動:BAEP是由聲音刺激誘發腦干聽覺傳導通路的神經電活動,其中Ⅰ波、Ⅲ波和Ⅴ波分別反應聽神經、腦橋上橄欖復合核和斜方體和中腦下丘核的電位。本研究顯示腦癱組各波潛伏期和峰間期均顯著性高于對照組(P<0.05),BAEP異常患兒中主要為中樞性聽覺損害,提示BAEP能反應腦干聽覺損害的程度;同時BAEP結果可清楚顯示輕度異常68例(69.4%),中度異常19例(18.4%),重度異常12例(12.2%),而且可根據Ⅰ、Ⅲ、Ⅴ波的缺失及PL、IPL等來判斷病變的具體部位,間接反應出整個腦干功能的發育狀態。
BAEP與高危因素的關系分析結果顯示,引起BAEP異常率高的因素依次分別為顱內出血、黃疸、新生兒窒息、新生兒感染、癲癇、難產、新生兒抽搐,說明各種出生前、出生時及嬰兒期等各種因素均可能是引起腦癱的高危因素,其中黃疸和新生兒窒息是引起腦癱的常見原因,窒息患兒BAEP異常可能為腦干缺氧損傷的結果,其在腦干處沉積最早,含量最高,通過異常沉積進而影響腦細胞功能狀態降低,引起腦損傷,而其中腦干聽覺通道對膽紅素毒性作用特別敏感。綜上所述,腦癱患者一般存在聽路損害,主要為腦干中樞性損害,為患者進行BAEP測定能夠掌握患者的聽路損害類型,準確判斷BAEP的異常波形,還結合BAEP的異常波型確定病變部位,協助對小兒腦癱的診斷,推測進而可能達到提高診斷率,降低致殘率的目的。
[1] 陳秀潔,李樹春.小兒腦性癱瘓的定義、分型和診斷條件[J].中華物理醫學與康復雜志,2007,29(5):308-309.
[2] 蘇麗代.小兒腦癱的康復治療與探索[J].中國優生與遺傳雜志,2011,19(5):3-4.
[3] 林俊,鄭紅衛,王麗麗,等.腦干聽覺誘發電位在痙攣型腦性癱瘓患兒中的應用探討[J].中華物理醫學與康復雜志,2003,25(6):347-349.
[4] 林慶.小兒腦性癱瘓的定義、診斷條件和分型[J].中華兒科雜志,2005,43(4):262.
[5] 左啟華 .小兒神經系統疾病[M].北京:人民衛生出版社,2002:73-76.
[6] 潘映福.臨床誘發電位學[M].2版.北京:人民衛生出版社,2000:290.
[7] 唐向榮,黃麗輝,李紅輝,等,腦性癱瘓伴聽力損失兒童的聽力學特點及高危因素分析[J].聽力學及言語疾病雜志,2011,19(6):512-513.
[8] Okumura A,Kidokoro H,Sho JH,et al.Kernicterus in preterm infants[J].Pediatrics,2009,123(6):1 052.
[9] Jiang ZD,Liu XY,Shi BP,et al.Brainstem auditory outcomes and correlation with neuro development after per-inatal asphyxia[J].Pediatr Neurol,2008,39(3):189.
[10] 呂華北,黃新芳,阮景,等.108例腦癱患兒的腦干聽覺誘發電位分析[J].中國婦幼保健,2008,23(2):3 558.
[11] 冒青,楊冰竹,束曉梅.87例嬰幼兒腦癱腦干聽覺誘發電位的分析[J].重慶醫學,2010,39(1):79-80.
[12] 鄒小英,趙倩,甘敏.腦癱患兒腦干聽覺誘發電位的分析[J].新醫學,2012,43(7):463-466.
[13] 尚清,孔峰.動態腦電圖、腦干聽覺誘發電位在腦性癱瘓預后康復評價中的意義[J].實用兒科臨床雜志,2005,20(6):580-581.
[14] 龔春丹,楊紅,史惟,等,全身運動評估和聽覺誘發電位在腦癱兒童預測中的意義[J].中國兒童保健雜志,2011,19(5):403.
[15] 梁少霞,劉瑩,張章,等 .窒息新生兒神經行為測定及腦干聽覺誘發電位的觀察[J].國際醫藥衛生導報,2009,15(3):19-20.
[16] 趙蒙,張嶙.小兒腦性癱瘓242例腦干聽覺誘發電位結果分析[J].中國實用兒科雜志,2003,18(4):240.
[17] 楊健,王昕.誘發電位在兒科臨床的應用[J].國際兒科雜志,2009,36(6):658-659.
[18] 童光磊,周陶成,徐學翠,等 .腦干聽覺誘發電位在腦性癱瘓中的臨床應用[J].中國兒童保健雜志,2006,14(6):645-646.
[19] Jiang ZD,Liu XY,Shi BP,et al.Brainstem auditory outcomes and correlation with neurodevelopment after perinatal asphyxia[J].Pediatr Neurol,2008,39(3):189.
[20] Okumura A,Kidokoro H,Shoji H,et al.Kernicterus in preterm infants[J].Pediatrics,2009,123(6):1 052.
[21] 徐瓊,懷有為,周水珍,等,腦干聽覺誘發電位在兒科臨床的應用研究[J].中國兒童保健雜志,2007,15(2):181-182.
[22] 杜開先,賈天明,欒斌,等,血清膽紅素濃度對足月新生兒神經心理發育的影響[J].中國當代兒科雜志,2008,10(3):393-394.

