陰溝腸桿菌感染的臨床分布及耐藥性分析
涂建斌,饒麗華(南昌市第二人民醫院檢驗科,南昌 330003)
?
陰溝腸桿菌感染的臨床分布及耐藥性分析
涂建斌,饒麗華(南昌市第二人民醫院檢驗科,南昌 330003)
目的 了解陰溝腸桿菌的臨床分布及其對常用抗生素的耐藥狀況,為臨床合理應用抗生素提供參考。方法應用VITEK—2 Compact全自動細菌鑒定儀及藥物敏感分析系統對南昌市第二人民醫院2011年1月至2013年12月送檢標本分離的菌株進行菌種鑒定,采用K-B紙片擴散法行體外藥物敏感試驗,并對檢出的陰溝腸桿菌的體外藥物敏感試驗結果進行統計分析。結果 共檢出137株陰溝腸桿菌,其中標本來源于痰液(占51.8%)為第1位,尿液(占22.7%)為第2位;在病區分布中重癥監護病房(ICU,占31.4%)為第1位,呼吸內科(占28.5%)為第2位。體外藥物敏感試驗結果顯示,陰溝腸桿菌對氨芐西林、頭孢唑林、氨芐西林/舒巴坦、左氧氟沙星、頭孢吡肟、哌拉西林+他唑巴坦、阿米卡星、美羅培南和亞胺培南耐藥率分別為96.4%、94.2%、90.5%、13.9%、10.2%、9.5%、8.8%、7.3%和5.1%。結論 陰溝腸桿菌主要引起下呼吸道感染,其敏感抗生素譜窄,美羅培南、亞胺培南可作為治療的首選藥物。對常用抗生素的使用,臨床應根據藥物敏感性報告針對性地合理用藥,以便及時、有效地控制感染,并延緩耐藥株的產生。
陰溝腸桿菌; 臨床分布; 耐藥性; 抗生素
陰溝腸桿菌是醫院感染的主要條件致病菌,它主要引起院內呼吸道感染、泌尿道感染、敗血癥及繼發性腦膜炎等。近年來,由于免疫抑制劑的廣泛應用、侵入性治療以及不合理使用抗生素等原因,使陰溝腸桿菌的耐藥率和感染率在不斷上升,產AmpC酶的菌株也逐漸增多,陰溝腸桿菌多重耐藥性問題也日趨嚴重,給臨床治療帶來很大的困難[1]。為了解陰溝腸桿菌感染分布的臨床特征情況,及時、有效地進行檢測和藥物敏感試驗,指導臨床醫生合理用藥,進行規范的耐藥監測,從而有效治療陰溝腸桿菌造成的感染,筆者對陰溝腸桿菌感染情況及體外藥物敏感試驗結果進行統計分析,為臨床合理應用抗生素提供參考。
1 材料與方法
1.1 菌株來源
陰溝腸桿菌菌株均系2011年1月至2013年12月南昌市第二人民醫院住院患者送檢的各類標本中分離獲得,剔除同一患者、同一部位重復分離菌株。標本包括痰液、分泌物、尿液、血液及胸、腹水,病區包括重癥監護病房(ICU)、呼吸內科、神經內科、神經外科、腫瘤科、泌尿外科及心血管內科。
1.2 主要試劑與儀器
細菌鑒定卡、藥物敏感卡及VITEK—2 Compact全自動細菌鑒定儀均為法國生物梅里埃公司產品;M-H 培養基及藥物敏感紙片均為英國Oxoid公司產品。
1.3 質控菌株
大腸埃希菌ATCC 25922、銅綠假單胞菌ATCC 27853均購自衛生部臨床檢驗中心。
1.4 細菌鑒定與體外藥物敏感試驗方法
細菌鑒定:標本送至實驗室后按全國臨床檢驗操作規程要求處理,經培養獲得單個菌株后使用VITEK—2 Compact全自動細菌鑒定儀及藥物敏感分析系統進行菌種鑒定。體外藥物敏感試驗采用K-B紙片擴散法,結果按美國臨床和實驗室標準協會(CLSI)2012年版標準進行判斷。
1.5 統計學方法
采用世界衛生組織細菌耐藥性監測網提供的WHONET 5.6 軟件進行病原菌耐藥性數據分析。
2 結果
2.1 陰溝腸桿菌的標本來源分布
共檢出陰溝腸桿菌137株,其中標本來源于痰液(占51.8%)為第1位,尿液(占22.7%)為第2位。見表1。
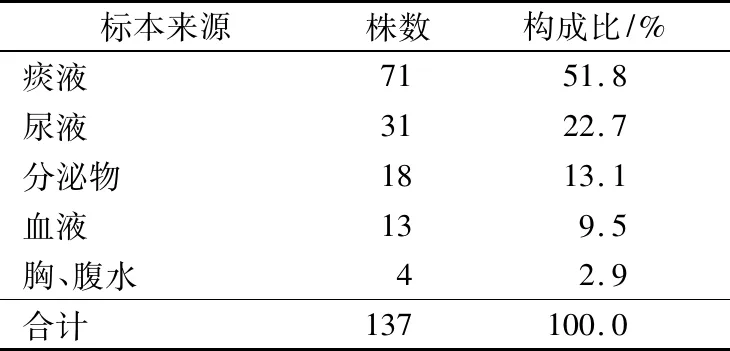
表1 137株陰溝腸桿菌的標本來源分布
2.2 陰溝腸桿菌的病區分布
ICU (占31.4%)為第1位,呼吸內科(占28.5%)為第2位。見表2。
2.3 陰溝腸桿菌的體外藥物敏感試驗結果
陰溝腸桿菌對氨芐西林、頭孢唑林、氨芐西林/舒巴坦、左氧氟沙星、頭孢吡肟、哌拉西林+他唑巴坦、阿米卡星、美羅培南和亞胺培南耐藥率分別為96.4%、94.2%、90.5%、13.9%、10.2%、9.5%、8.8%、7.3%和5.1%。見表3。
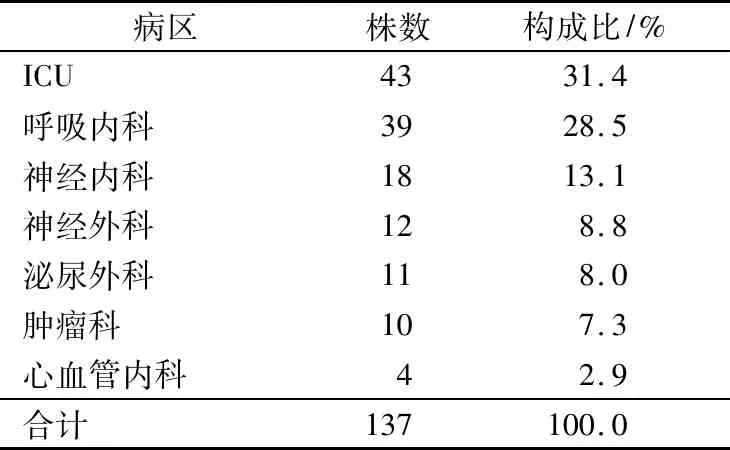
表2 137株陰溝腸桿菌的病區分布
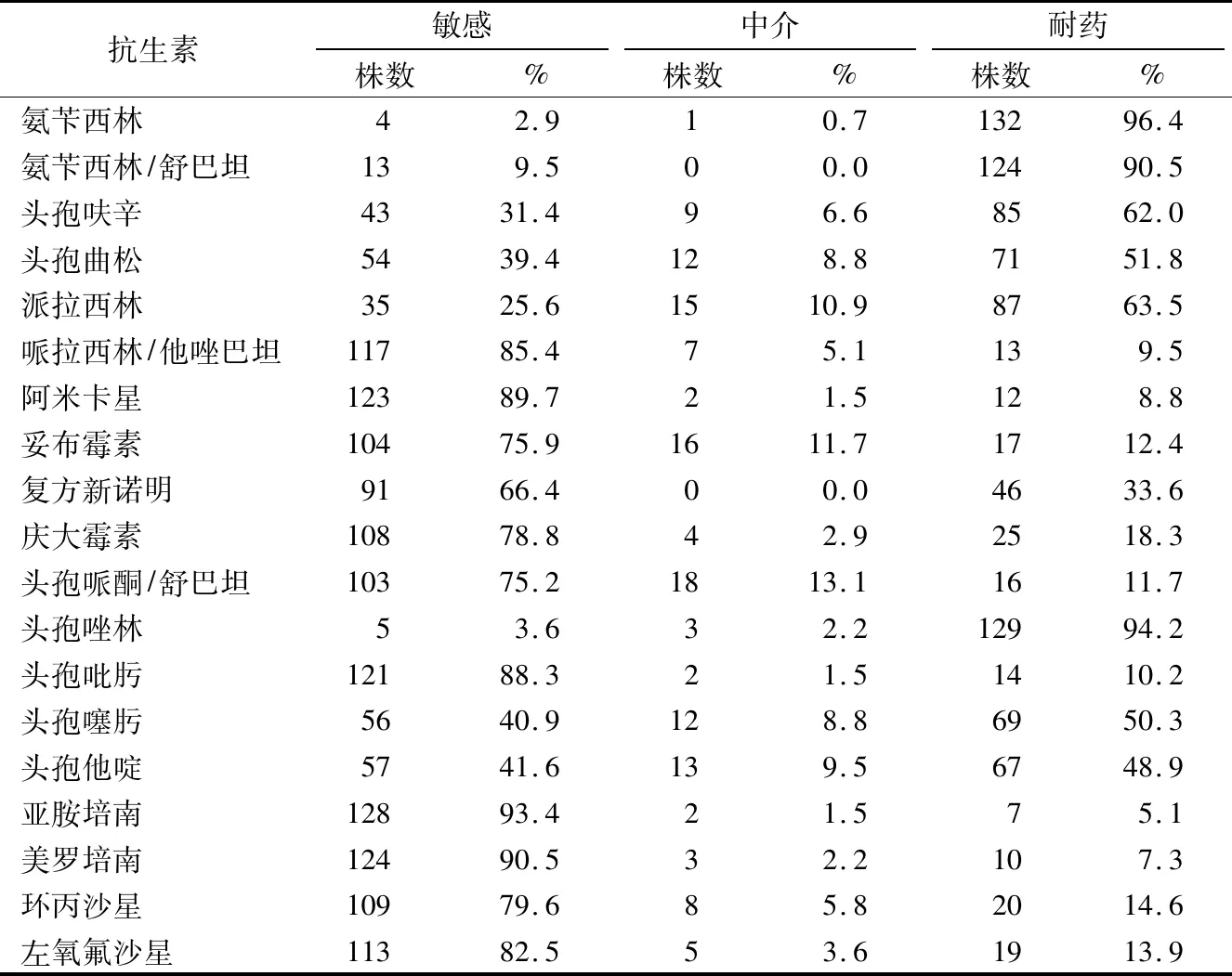
表3 137株陰溝腸桿菌對18種抗生素的耐藥率
3 討論
陰溝腸桿菌是臨床常見的條件致病菌,廣泛分布于自然界和醫院環境中,該菌可引起下呼吸道感染、尿路感染、菌血癥、傷口感染及繼發性腦膜炎等。本研究結果顯示,陰溝腸桿菌檢出以痰和尿標本居多,分別占51.8%、22.7%,表明陰溝腸桿菌最容易引起呼吸道感染和泌尿系統感染,這可能與該菌的黏附力極強、易在呼吸道和尿道口黏附有關。該菌在免疫力低下、機械通氣和長期住院的患者中有較高的分離率,ICU、呼吸內科和神經內科是本組陰溝腸桿菌來源的主要病區,而大多數菌株來源于各個病區的重癥監護患者,與文獻[2]報道一致,表明危重患者是陰溝腸桿菌醫院感染的易感人群,這可能與ICU、呼吸內科的患者多為長期住院、機體免疫力低下、行靜脈導管或腹膜透析等有關,并可導致微生態環境紊亂,菌群失調,從而引起感染。
陰溝腸桿菌在臨床上呈多重耐藥的特點,其耐藥機制復雜,包括β-內酰胺酶的產生、氨基糖苷類修飾酶的產生、藥物作用靶位的改變、外膜通透性下降[3]、質粒介導耐藥機制及整合子造成的多重耐藥機制等。陰溝腸桿菌可產生AmpC酶,能水解第3代頭孢類抗生素的β-內酰胺環,不能被克拉維酸等β-內酰胺抑制劑所抑制,并對第3代頭孢類、單環類抗生素有水解、滅活作用[4]。本研究結果顯示,陰溝腸桿菌對各類常用抗生素均有不同程度耐藥,氨芐西林和頭孢唑啉耐藥率均>85%,與文獻[5-6]報道一致,臨床醫師不應憑經驗使用該類藥物治療陰溝腸桿菌引起的感染。第3代頭孢菌素——頭孢曲松、頭孢噻肟和頭孢他啶的耐藥率分別為51.8%、50.3%和48.9%,臨床可根據藥物敏感試驗選擇該類藥物。第4代頭孢菌素——頭孢吡肟的耐藥率為10.2%,原因是第4代頭孢菌素特有的氨基噻唑側鏈對AmpC 酶親和力較低,能快速通過細胞外膜,因而對高產AmpC 酶的菌株具有較強抗菌活性。環丙沙星、左氧氟沙星、慶大霉素、妥布霉素和阿米卡星耐藥率分別為14.6%、13.9%、18.3%、12.4%和8.8%,耐藥率變化不顯著,而美羅培南、亞胺培南耐藥率分別為7.3%和5.1%, 耐藥率均<10%,臨床可作為經驗用藥治療陰溝腸桿菌引起的感染。
總之,陰溝腸桿菌廣泛分布,且對抗生素耐藥情況日益嚴重。為減少該菌在醫院感染的發生及多藥耐藥菌株的出現,應加強病區及存在高危因素患者的管理,做好消毒隔離措施。掌握本院病原菌的流行病學及抗生素耐藥特性,對減少細菌耐藥性的發生、控制醫院感染具有重要的意義。
[1] 朱軍.革蘭陰性桿菌的臨床分布及耐藥性分析[J].中國醫藥指南,2010,8(6):179-181.
[2] Lo W T,Lin W J,Chiueh T S,et al.Changing trends in antimicrobial resistance of major bacterial pathogens,1985—2005:a study from a medical center in northern Taiwan[J].J Microbiol Immunol Infect,2011,44(2):131-138.
[3] Pfeifle D,Janas E,Wiedemann B.Role of penicillin-binding proteins in the initiation of the AmpC beta-lactamase expression in Enterobacter cloacae [J].Antimicrob Agents Chemother,2000,44(1):169-172.
[4] 李愛民,胡曉蕓,許建英,等.臨床分離14株高產AmpC酶和超廣譜β-內酰胺酶的陰溝腸桿菌耐藥表型研究[J].中國藥物與臨床,2010,10(5):534-536.
[5] 凌步致.陰溝腸桿菌的藥物敏感性分析[J].現代醫藥衛生,2011,27(6):816-818.
[6] 楊金平,陶宏坤.老年革蘭陰性桿菌性肺炎的病原菌耐藥性分析[J].中華醫院感染學雜志,2012,22(3):622-623.
(責任編輯:胡煒華)
2015-03-27
R446.5
A
1009-8194(2015)06-0020-03
10.13764/j.cnki.lcsy.2015.06.007

