TCT、HPV-DNA及陰道鏡檢查在宮頸病變中的意義
王 凱,王新萍,管陳安,鄭衛(wèi)萍,鄭靈芝
(臺(tái)州市臨海市臺(tái)州醫(yī)院婦科,浙江 臺(tái)州 317000)
TCT、HPV-DNA及陰道鏡檢查在宮頸病變中的意義
王 凱,王新萍,管陳安,鄭衛(wèi)萍,鄭靈芝
(臺(tái)州市臨海市臺(tái)州醫(yī)院婦科,浙江 臺(tái)州 317000)
目的:探討宮頸液基細(xì)胞學(xué)檢查(TCT)、人乳頭瘤病毒基因(HPV-DNA)檢測聯(lián)合陰道鏡檢查在宮頸病變中的診斷價(jià)值。方法:選取1 240名在我院進(jìn)行宮頸篩查的有性生活婦女,對(duì)其進(jìn)行TCT、HPV-DNA檢測,對(duì)于未能明確意義的不典型鱗狀細(xì)胞(ASC-US)以上的92例患者、HPV-DNA檢測陽性的284例中的62例高危型患者進(jìn)行陰道鏡下多點(diǎn)活檢。結(jié)果:TCT檢查陽性92例(7.42%);HPV-DNA檢測陽性284例(22.90%),HPV-DNA檢測陽性率明顯高于TCT(P<0.05)。92例TCT陽性的患者宮頸活檢結(jié)果:慢性宮頸炎61例、CIN Ⅰ 6例、CINⅡ 9例、CINⅢ 14例、SCC 2例;62例高危型HPV感染患者活檢結(jié)果:慢性宮頸炎16例、CIN Ⅰ 19例、CINⅡ 15例、CINⅢ 9例、SCC 3例。結(jié)論:TCT、高危型HPV-DNA及陰道鏡檢查可明顯提高CIN陽性檢出率,是進(jìn)行宮頸病變篩查的重要方法,只有聯(lián)合應(yīng)用,才能更早地發(fā)現(xiàn)宮頸癌前病變,預(yù)防宮頸癌的發(fā)生。
HPV-DNA;宮頸液基細(xì)胞學(xué)檢查;陰道鏡檢查;宮頸病變
宮頸癌(cervical carcinoma)是最常見的婦科惡性腫瘤之一,其發(fā)病有年輕化趨勢[1]。隨著社會(huì)觀念的逐漸開放,HPV感染人群正在逐年上升,目前已公認(rèn)人乳頭瘤病毒(human papillomaviruses,HPV)感染是導(dǎo)致宮頸癌發(fā)病最主要的原因,特別是高危型HPV的持續(xù)感染[2-3],因此也導(dǎo)致宮頸癌的發(fā)病率日益增長。宮頸上皮內(nèi)瘤變(cervical intraepithelial neoplasia,CIN)是一組與宮頸癌密切相關(guān)的癌前病變,由宮頸上皮內(nèi)瘤樣變轉(zhuǎn)化為宮頸癌需要一個(gè)漫長的過程,因此廣泛地篩查是盡早發(fā)現(xiàn)與治療宮頸癌的重要因素。目前對(duì)于宮頸病變的檢查主要采用宮頸液基細(xì)胞學(xué)檢查(thinprep cytologic test,TCT)、HPV-DNA檢查以及陰道鏡檢查,本文就TCT、HPV-DNA檢測聯(lián)合陰道鏡檢查在宮頸病變中的診斷價(jià)值進(jìn)行分析。
1 對(duì)象與方法
1.1 對(duì)象 選取2012年1月至2013年6月在我科門診就診的有性生活并出現(xiàn)臨床癥狀(包括陰道不規(guī)則出血、接觸性出血、陰道分泌物增多等)的患者1 240例,年齡17~64歲,平均32.8±2.4歲。1 240例均行TCT檢查和HPV-DNA檢測,對(duì)TCT檢查未能明確意義的不典型鱗狀細(xì)胞(ASC-US)以上、HPV-DNA檢測陽性者進(jìn)行陰道鏡下宮頸多點(diǎn)活組織檢查。
1.2 方法
1.2.1 宮頸細(xì)胞學(xué)檢查 采用宮頸液基細(xì)胞學(xué)檢查(Thinprep cytologic test,TCT)標(biāo)本取材時(shí)間為非月經(jīng)期及非炎癥急性期,取材前24 h內(nèi)未同房。由TCT制備法配備的特制毛刷尖端插入宮頸口,順時(shí)針轉(zhuǎn)3~5圈取下宮頸脫落細(xì)胞置于固定液中,由計(jì)算機(jī)輔助細(xì)胞檢測系統(tǒng)進(jìn)行檢測。診斷標(biāo)準(zhǔn)采用2001年TBS分類法,進(jìn)行細(xì)胞學(xué)描述性診斷:正常范圍(WML)、未能明確意義的不典型鱗狀細(xì)胞(ASC-US)與不能除外高度上皮內(nèi)瘤變的不典型鱗狀細(xì)胞(ASC-US)、低度鱗狀上皮內(nèi)瘤變(LSIL)、高度鱗狀上皮內(nèi)瘤變(HSIL)、鱗狀細(xì)胞癌(SCC)。
1.2.2 HPV-DNA檢測 采用無菌棉簽插入宮頸口旋轉(zhuǎn)約5圈以上,將棉簽取出后放置于無菌試管中,用導(dǎo)流雜交法行HPV-DNA分型檢測,取宮頸分泌物標(biāo)本按照試劑盒說明書操作進(jìn)行(由香港凱普生物科技公司提供)。可同時(shí)檢測出共21種HPV基因型,其中包括16種高危型(16型、18型、31型、 33型、35型、39型、45型、51型、52型、53型、56型、58型、59型、66型、68型、CP8304型)和5種低危型(6型、11型、42型、43型、44型)。
1.2.3 陰道鏡檢查 HPV-DNA檢查為陽性的患者實(shí)施陰道鏡檢查,主要針對(duì)病灶的顏色、形態(tài)、構(gòu)型、碘反應(yīng)等進(jìn)行觀察,可分為CINⅠ級(jí)、CINⅡ級(jí)以及CINⅢ級(jí),陰道鏡檢查由有經(jīng)驗(yàn)的陰道鏡專業(yè)醫(yī)師操作。要求患者在陰道鏡檢查前24 h內(nèi)未行婦科檢查,并且沒有陰道及宮頸用藥,以保證陰道鏡檢查的準(zhǔn)確性。陰道鏡下取最嚴(yán)重處多點(diǎn)樣本進(jìn)行活檢,通過病理診斷可分為正常、低度病變[包括細(xì)胞學(xué)低度鱗狀上皮內(nèi)病變(low squamous intraepithelial lesion,LSIL)和組織病理學(xué)輕度子宮頸上皮內(nèi)瘤樣病變(cervical intraepithelial neoplasiaⅠ,CINⅠ)]、高度病變[包括細(xì)胞學(xué)高度鱗狀上皮內(nèi)病變(high squamous intraepithelial lesion,HSIL)及組織病理學(xué)中度和重度子宮頸上皮內(nèi)瘤樣病變(cervical intraepithelial neoplasia Ⅱ/Ⅲ,CINⅡ/Ⅲ)]及鱗狀細(xì)胞癌(SCC)[4]。
1.3 統(tǒng)計(jì)學(xué)處理 所有數(shù)據(jù)均采用SPSS19.0軟件進(jìn)行統(tǒng)計(jì)學(xué)分析,計(jì)數(shù)資料比較采用χ2檢驗(yàn)。
2 結(jié) 果
2.1 年齡分布 HPV-DNA檢測陽性的284例患者中,≤20歲19例,占6.69%;21~30歲64例,占22.53%;31~40歲103例,占36.27%;41~50歲72例,占25.35%;>50歲26例,占9.16%。以21~50歲年齡段人群居多,占所選病例總數(shù)的84.15%。之后隨著年齡的增長,感染率呈下降趨勢。
2.2 TCT檢查結(jié)果 1 240例患者中,TCT檢查陽性92例,陽性率7.42%。其中ASC-US71例,LSIL13例,HSIL8例。病理組織學(xué)診斷結(jié)果:CINⅠ6例,CINⅡ9例,CINⅢ14例,SCC2例,陽性率2.50%。TCT結(jié)果與病理組織學(xué)診斷陽性率比較有顯著性差異 (χ2=31.8,P<0.05)。
2.3 HPV檢查結(jié)果 HPV-DNA檢查陽性284例患者,陽性率為22.90%,對(duì)其中高危型的62例進(jìn)行陰道鏡下活檢病理結(jié)果:慢性宮頸炎16例,CINⅠ19例,CINⅡ15例,CINⅢ9例,SCC 3例,陽性率3.71%。與宮頸細(xì)胞學(xué)檢查相比,高危型HPV陽性結(jié)果與病理組織學(xué)結(jié)果的符合率更高,且具有顯著性差異(χ2=24.299,P<0.05)。
2.4 組織病理學(xué)診斷與TCT和HPV-DNA檢測結(jié)果的比較 結(jié)果詳見表1。
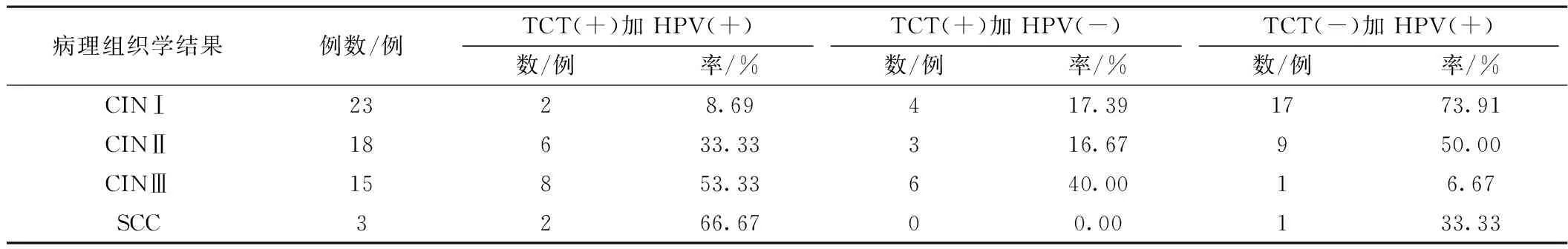
表1 組織病理學(xué)診斷與TCT和HPV DNA檢測結(jié)果的比較
TCT聯(lián)合HPV-DNA分型檢測在CINⅢ及以上病例中雙陽性檢出率最高 (χ2=19.602,P<0.05)。
3 討 論
宮頸癌是嚴(yán)重危害婦女健康的一種常見腫瘤,其發(fā)病率僅次于乳腺癌,居女性癌腫發(fā)病率的第2位,尤其在發(fā)展中國家,其發(fā)病率仍在不斷攀升[5]。宮頸癌是可以預(yù)防的,關(guān)鍵在于早期發(fā)現(xiàn),令人遺憾的是很大一部分患者在就診時(shí)已被確診為浸潤性癌。研究已證明人乳頭狀瘤病毒(HPV)感染是宮頸癌及宮頸上皮內(nèi)瘤變的主要病因,高致病性的HPV在宮頸部位的持續(xù)感染,可使宮頸細(xì)胞逐漸發(fā)生宮頸上皮內(nèi)瘤變直至宮頸癌變,HPV感染是發(fā)生宮頸CIN及宮頸癌的重要條件[6]。但從宮頸不典型增生到原位癌再到浸潤癌需要將近10年的時(shí)間,在此期間,通過對(duì)于宮頸癌進(jìn)行早期篩查、診斷、治療能夠明顯提高患者的生存率,改善其生活質(zhì)量。目前宮頸癌篩查的最常用的檢測方法是宮頸液基細(xì)胞學(xué)檢查,它在宮頸癌的防治中起著重要的作用。根據(jù)本文研究顯示,1 240例婦女檢出異常涂片共92例,檢出率為7.42%,從而使我們能重點(diǎn)對(duì)這些患者進(jìn)行下一步處理。
研究已經(jīng)表明在大多數(shù)的宮頸癌標(biāo)本中可檢測到HPV病毒[7],因此說在宮頸癌的篩查中HPV檢測也是一個(gè)非常有意義的指標(biāo),尤其是高危型HPV的持續(xù)感染是宮頸癌及其癌前病變發(fā)生發(fā)展的必要條件。HPV-DNA檢查因具有快速、準(zhǔn)確、操作簡便、陽性檢測率高等優(yōu)點(diǎn),近年來在國內(nèi)外開展得越來越多。在篩查宮頸病變的過程中,由于宮頸細(xì)胞學(xué)檢查采取的是肉眼識(shí)別,因此容易造成漏診,而HPV-DNA結(jié)合陰道鏡檢查則能增加宮頸病變的檢出率。根據(jù)本文研究顯示,HPV-DNA檢查陽性的284例患者,其中高危型的62例(占21.83%),采用HPV-DNA檢測與宮頸細(xì)胞學(xué)檢查相比,高危型HPV患者聯(lián)合陰道鏡檢出的宮頸病變與病理診斷的病變的符合率更高。研究還表明,TCT聯(lián)合HPV-DNA明顯提高了宮頸病變的檢出率,同時(shí)針對(duì)HPV-DNA陽性以及細(xì)胞學(xué)檢查陽性的患者,采取陰道鏡下活檢能夠提高檢測準(zhǔn)確性,降低漏診的可能性。
綜上所述,宮頸細(xì)胞學(xué)檢查、HPV-DNA聯(lián)合陰道鏡檢查,可明顯提高宮頸病變的陽性檢出率、敏感性和診斷符合率,從而能使患者早期診斷和治療,適用于臨床上進(jìn)行宮頸癌前病變及宮頸癌廣泛檢查,具有較高的應(yīng)用價(jià)值。
[1]KIM K,ZANG Rongyu,CHOI S C,et al.Current status of gynecological cancer in China[J].J Gynecol Oncol,2009,20(2):72-76.
[2]KAUFMANN A M,GISSMANN L,SCHNEIDER A.The worldwide perspective on human papillomavirus and cervical cancer[J].Cancer Epidemiol Biomarkers Prev,2012, 21(9):1400-1401.
[3]LU Beibei,VISCIDI R P,LEE J H,et al.Human papillomavirus (HPV) 6,11,16,and 18 seroprevalence is associated with sexual practice and age: results from the multinational HPV Infection in Men Study(HIM Study)[J].Cancer Epidemiol Biomarkers Prev,2011,20(5):990-1002.
[4]GABRIELA URSU R,ONOFRIESCU M,NEMESCU D,et al.HPV prevalence and type distribution in women with or without cervical lesions in the Northeast region of Romania[J]. Virol J, 2011, 8(1): 1-5.
[5]GAURAVI A,Mishra,SHARMILA A P,et al.An overview of prevention and early detection of cervical cancers[J].Indian J Med Paediatr Oncol,2011,32(3): 125-132.
[6]DENNY L,ADEWOLE I,ANORLU R,et al.Human papillomavirus prevalence and type distribution in invasive cervical cancer in sub-Saharan Africa[J].Int J Cancer, 2014,134(6):1389-1398.
[7]HOWELL-JONES R,BAILEY A,BEDDOWS S,et al.Multi-site study of HPV type-specific prevalence in women with cervical cancer,intraepithelial neoplasia and normal cytology,in England[J].Br J Cancer,2010,103(2):209-216.
鄭靈芝,yshy304@126.com
R711.74 <[文獻(xiàn)標(biāo)志碼]A class="emphasis_bold">[文獻(xiàn)標(biāo)志碼]A DOI:10.11851/j.issn.1673-1557.2015.04.013[文獻(xiàn)標(biāo)志碼]A
10.11851/j.issn.1673-1557.2015.04.013
A DOI:10.11851/j.issn.1673-1557.2015.04.013
http://www.cnki.net/kcms/detail/51.1688.R.20150508.1106.001.html
2014-07-22)

