顱腦外傷術后繼發腦梗死的臨床研究
孫衛東
(婁底市中心醫院 湖南 婁底 417000)
顱腦外傷術后繼發腦梗死的臨床研究
孫衛東
(婁底市中心醫院 湖南 婁底 417000)
目的:探討顱腦外傷術后繼發腦梗死的臨床療效。方法:選取60例顱腦外傷術后繼發腦梗死患者,隨機進行分組;對照組采取高壓氧療、抗凝血、脫水降顱內壓及抗痙攣等常規治療,而觀察組在常規治療的基礎上,行神經內鏡血腫清除術治療。結果:兩組患者治療后的GCS積分、Fugl-Meyer積分、ADL積分與治療前相比均顯著升高(P<0.05),但觀察組的GCS積分、Fugl-Meyer積分、ADL積分升高程度顯著大于對照組(P<0.05);觀察組血腫清除率及功能性存活率顯著高于對照組;而觀察組死亡率顯著低于對照組;兩組患者具有顯著性差異(P<0.05)。結論:在常規治療顱腦外傷術后繼發腦梗死的基礎上行神經內鏡血腫清除術,可顯著提高患者的治療效果及改善預后,具有臨床可行性。
顱腦外傷術;腦梗死;神經內鏡血腫清除術
顱腦外傷術主要為開顱清創治療,對患者的創傷性大,容易繼發顱內動脈內壁損傷及痙攣性收縮[1]。由于顱內缺血區在重新恢復血流灌注合并應激狀態時,順應性低的動脈內壁容易破裂出血,在血小板生理活性作用下,形成局部血腫炎癥性腦組織壞死病灶及腦組織微循環障礙。對于顱腦外傷術后繼發腦梗死的治療原則為抑制病灶出血、消除病灶血腫、降低顱內壓及改善腦組織血流動力學,預防腦出血并發癥的發生[2]。隨著內鏡技術在神經外科的應用發展,神經內鏡治療顱腦外傷術后繼發腦梗死的臨床效果重復性高。對此,本研究將探討顱腦外傷術后繼發腦梗死的臨床療效;現報道如下:
1.資料與方法
1.1 研究資料
選取我院在2012年3月至2014年6月期間收入院治療的60例顱腦外傷術后繼發腦梗死患者,隨機進行分組;觀察組30例,其中男性19例、女性11例;年齡范圍17.6~42.6歲、平均年齡(32.4±4.5)歲;硬腦膜上腔出血9例、硬腦膜下腔出血7例、蜘網膜下腔出血9例、腦出血5例;對照組30例,其中男性18例、女性12例;年齡范圍18.2~44.7歲、平均年齡(33.6±4.1)歲;硬腦膜上腔出血8例、硬腦膜下腔出血8例、蜘網膜下腔出血10例、腦出血4例;兩組患者的一般資料沒有顯著性差異(P>0.05)。
1.2 研究方法
對照組采取高壓氧療、抗凝血、脫水降顱內壓及抗痙攣等常規治療;觀察組在常規治療的基礎上,行神經內鏡血腫清除術治療;對患者進行全身麻醉后在CT動態監測定位下,根據血腫病灶的形態及位置選擇切口并形成半徑1.0cm的骨瓣,剪開上皮層硬膜后,置入穿刺鞘于血腫腔內,退出穿刺鞘及置入0°硬質內鏡;對體積較小的血塊及其它病理性產物引流,而對于體積及硬度大的血塊應采取內置鉗將其壓碎再引流;病灶處血腫塊消除后,在內鏡介導下對病灶進行電凝止血及局部給藥,沖洗殘留血塊及病理代謝產物。
1.3 對比兩組患者治療前后的格拉斯哥昏迷積分(GCS)、Fugl-Meyer運動功能評分及日常生活能力評分(ADL),根據兩組患者的血腫清除率、死亡率及功能性存活率,綜合評價患者的臨床療效。
1.4 數據處理
采用SPSS17.0軟件處理實驗數據,計量資料采用t檢驗;計數資料使用X2檢驗;P<0.05為差異具有統計學意義。
2.結果
2.1 患者治療前后的GCS、Fugl-Meyer及ADL積分對比兩組患者治療后的GCS積分、Fugl-Meyer積分、ADL積分與治療前相比均顯著升高(P<0.05),但觀察組的GCS積分、Fugl-Meyer積分、ADL積分升高程度顯著大于對照組(P<0.05);詳情見表1。
表1 患者治療前后的GCS、Fugl-Meyer及ADL積分對比(±s)
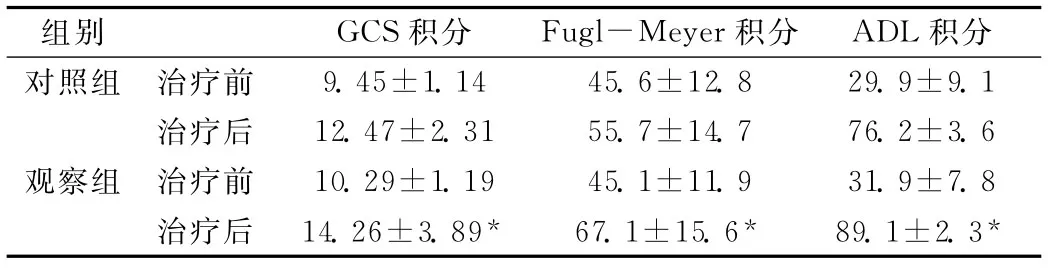
表1 患者治療前后的GCS、Fugl-Meyer及ADL積分對比(±s)
注:與組內治療前及對照組治療后比較,*P<0.05。
組別 GCS積分 Fugl-Meyer積分 ADL 積分對照組 治療前9.45±1.14 45.6±12.8 29.9±9.1治療后 12.47±2.31 55.7±14.7 76.2±3.6觀察組 治療前 10.29±1.19 45.1±11.9 31.9±7.8治療后 14.26±3.89* 67.1±15.6* 89.1±2.3*
2.2 兩組患者的臨床治療情況對比
觀察組血腫清除率及功能性存活率顯著高于對照組;而觀察組死亡率顯著低于對照組;兩組患者具有顯著性差異(P<0.05);詳情見表2。

表2 兩組患者的臨床治療情況對比
3.討論
通過改良內鏡鞘介導神經內鏡進行血腫清除術治療,可對病灶進行全方位的觀察,增加對血腫塊大小、結構及性質的判斷,在微創手術操作基礎上使視野更清楚及可操作空間大[3]。本研究,觀察組的GCS積分、Fugl-Meyer積分、ADL積分升高程度顯著大于對照組,表明通過神經內鏡進行微創血腫清除術治療,對于改善顱腦外傷術后繼發腦梗死的預后及提高臨床治療效果具有可行性[4]。在神經內鏡介導下引流血腫物可顯著降低顱內壓及恢復腦脊液微循環,減少腦積水、感染及腦疝性死亡的發生,提高臨床治療的安全性[5]。神經內鏡清除血腫的治療過程中,具有微創性、定位準確及導向性強,患者術后恢復快及感染率低。觀察組血腫清除率及功能性存活率顯著高于對照組;而觀察組死亡率顯著低于對照組;兩組患者具有顯著性差異,表明神經內鏡治療顱腦外傷術后繼發腦梗死的血腫清除率高,可逆轉已壞死腦組織功能的恢復,提高患者的功能性存活率,顯著改善患者的意識狀態、運動功能及日常生活能力。
綜上所述,在常規治療顱腦外傷術后繼發腦梗死的基礎上行神經內鏡血腫清除術,可顯著提高患者的治療效果及改善預后,具有臨床可行性
[1] 李剛,汪文國,程勇等 .顱腦外傷手術后繼發性腦梗死的臨床分析[J].臨床神經病學雜志,2012,25(4):301.
[2] 王上橋,梁定興,蒲堅等 .顱腦外傷去骨瓣減壓術后并發腦梗死危險因素分析[J].西南國防醫藥,2013,23(12):1316-1318.
[3] 張旸,葛玉元,李洪福等.顱腦外傷后腦梗死危險因素分析[J].臨床神經外科雜志,2013,10(4):208-209.
[4] 徐勤義,董吉榮,蔡學見等 .顱腦外傷術中腦膨出的分型及治療[J].中華神經外科雜志,2012,28(2):123-127.
[5] 胡正祥,楊魁元 .顱腦外傷去大骨瓣減壓術后并發腦膨出、顱內血腫及腦梗死的臨床分析[J].臨床和實驗醫學雜志,2014,(12):998-1001.
R651.1
B
1009-6019(2015)07-0073-02

