兩種流產方式對再次妊娠結局的影響
李俊
(鎮平縣中醫院婦產科 河南 南陽 474250)
避孕失敗的主要補救措施是流產,分為藥物流產和人工流產,是應用最廣泛的醫療技術之一。據世界衛生組織調查數據顯示,每年全球非意愿妊娠人工流產為4 000~5 000萬例次,約占全球妊娠的26%[1]。由于恐懼麻醉和手術、盡量減少子宮及宮頸損傷、保護隱私等,相比人工流產,女性更愿意接受藥物流產[2]。目前,意外妊娠流產數量呈逐漸增多趨勢,但流產方式是否安全以及對再次妊娠是否有影響成為醫患雙方越來越關注的問題。本文研究藥物流產和人工流產術對婦女再次妊娠結局的影響,為育齡女性選擇安全、適合的流產方式提供參考。
1 資料與方法
1.1 一般資料 選取2013年1月至2014年10月鎮平縣中醫院收治的初產婦347例,妊娠均超過37周,年齡為20~35歲,分別采用陰道分娩(185例)和剖宮產分娩(162例)。按照流產史分為藥物流產史組112例、人工流產史組104例和無流產史組131例。藥流組產婦均在孕7周內口服米非司酮聯合米索前列醇終止妊娠,未進行刮宮術,年齡21~35歲,平均(23.78±2.06)歲;人流組產婦均在孕14周內行鉗刮術或負壓吸引術終止妊娠,年齡20~33歲,平均(24.11±1.85)歲;無流產組產婦在產前未進行過流產,年齡20~34歲,平均(24.03±1.59)。3組產婦一般資料比較,差異均無統計學意義(P>0.05)。
1.2 評價方法 查閱所有產婦的產前檢查記錄及住院期間病歷,收集妊娠期和分娩期并發癥情況資料,并進行對比分析。按照樂杰主編的第7版《婦產科學》中關于妊娠期和分娩期并發癥的標準[3]進行診斷。
1.3 統計學處理 采用SPSS 17.0統計學軟件對所有數據進行分析處理。定性資料采用χ2檢驗;定量資料用()表示,組間比較采用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 妊娠期并發癥 3組胎膜早破、胎盤早剝、前置胎盤、妊娠高血壓綜合征發生率差異無統計學意義(P>0.05)。人流組先兆流產發生率顯著高于對照組和藥流組(P<0.05)。見表1。
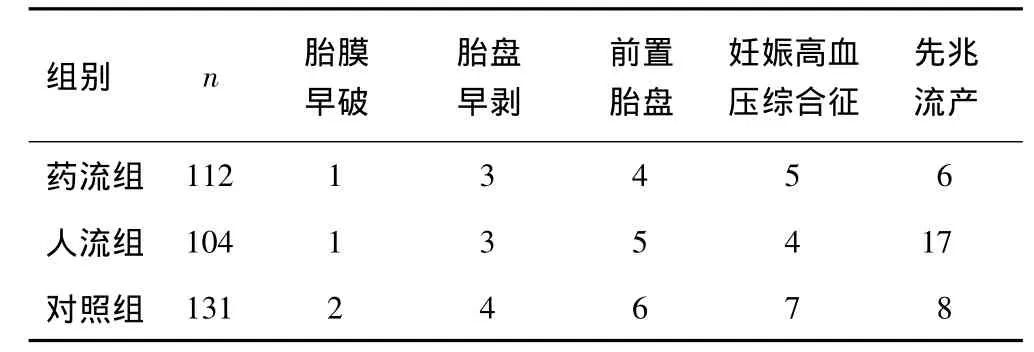
表1 3組妊娠期并發癥情況比較(n)
2.2 分娩期并發癥 3組胎兒窘迫發生率差異無統計學意義(P>0.05);人流組胎盤殘留、胎盤粘連、產后出血和胎盤植入發生率顯著高于對照組和藥流組(P<0.05)。見表2。
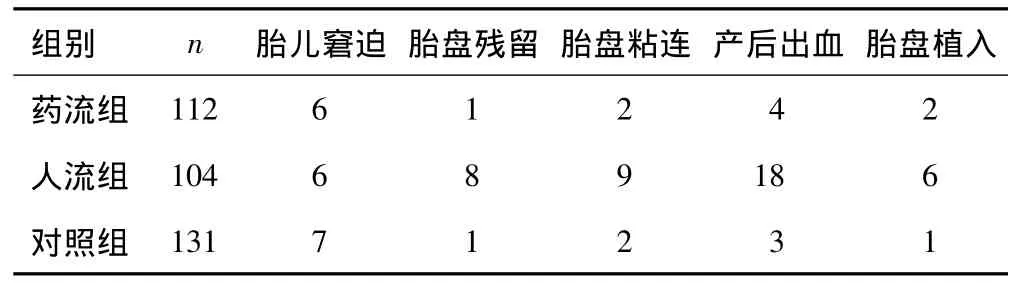
表2 3組分娩期并發癥情況比較(n)
3 討論
藥物流產和人工流產是計劃外妊娠的主要補救方法。藥物流產是無創性操作,采用米非司酮聯合米索前列醇而終止妊娠,優點是子宮內膜和肌層未受損傷,感染可能性較低。人工流產是有創性操作,通過器械在宮腔內負壓吸引將胚胎清除,對子宮內膜損傷較大,甚至可能傷及基層或基底層,感染發生率較高,再次宮內妊娠時,胎盤植入、胎盤殘留或胎盤粘連的發生率增加。強行手術剝離易出現產后出血,嚴重影響到產婦的安全[4]。本研究結果顯示,人流組、藥流組和對照組產婦的胎膜早破、胎盤早剝、前置胎盤、妊娠期高血壓綜合征、胎兒窘迫發生率差異無統計學意義(P>0.05),而人流組的先兆流產、胎盤殘留、胎盤粘連、產后出血和胎盤植入發生率顯著高于對照組和藥流組(P<0.05),提示藥物流產對再次妊娠的影響小于人工流產,這與多數報道的結果一致。由于宮頸擴張時間長且強度大,以及自身內分泌紊亂,陰道內病原微生物逆行進入宮腔,引起輸卵管炎癥并梗阻,終致繼發性不孕。進行人工流產操作過程中應嚴格遵守無菌操作,把握手術進程,控制負壓吸引的壓力,切忌強行擴張宮頸管,動作輕柔,盡量減少子宮內膜或肌層損傷,降低術后感染和出血風險。綜上所述,人工流產對再次妊娠結局的影響較大,對于有人流史的產婦,應做好產前檢查,在分娩過程中嚴密觀察產程進展,并加強健康教育,減少計劃外妊娠。
[1] Henshaw S K,Singh S,Haas T.The incidence of abortion Worldwide[J].Int Fam Plann Perspect,1999,25(1):36.
[2] 鄒燕,羅軍,肖玉芳,等.藥物流產與手術流產對再次妊娠的影響[J].四川大學學報(醫學版),2004,35(24):543 -545.
[3] 樂杰.婦產科學[M].第2版.北京:人民衛生出版社,2012:1024.
[4] 李鳳霞,王雪影.780例初孕婦女人工流產原因分析[J].中國生育健康雜志,2011,22(2):116 -117.

