手足口病伴神經系統癥狀85例分析
1.深圳市人民醫院(暨南大學第二臨床醫學院)感染內科 (廣東 深圳 518020)
2.南方醫科大學附屬深圳婦幼保健院兒科 (廣東 深圳 518028)
彭 紅1董國慶2
·系統性疾病·
手足口病伴神經系統癥狀85例分析
1.深圳市人民醫院(暨南大學第二臨床醫學院)感染內科 (廣東 深圳 518020)
2.南方醫科大學附屬深圳婦幼保健院兒科 (廣東 深圳 518028)
彭 紅1董國慶2
目的 探討手足口病伴早期神經系統癥狀患者的臨床特征及結局。方法 對85例手足口病住院病例的臨床表現、實驗室檢查、治療轉歸及病原學等資料進行分析,其中熱性驚厥(FC)62例,占72.94%,HFMD重癥早期(易驚、肢體抖動、嗜睡)23例,占27.06%。結果 (1)FC組主要表現為在發熱第一天出現1-3次抽搐,持續1-10分鐘不等,發作停止后神志恢復正常,無陽性病理神經征,部分有既往史和家族驚厥史;重癥早期組主要表現為病后3-4天出現易驚、肢體抖動、嗜睡,于治療后1-3天正常,無陽性病理神經征。(2)兩組發熱及皮疹持續時間的差異均無明顯統計學意義,P均>0.05。(3)多數患者存在血白細胞、C反應蛋白、糖升高及低鈉血癥,部分有心肌酶譜升高、心電圖異常,以FC組為主。(4)病原檢測:EV71-RNA(+)45例(52.94%),CoxA 16-RNA(+)19例(22.35%),腸道病毒通用核酸(+)12例(14.12%),余9例(10.59%)檢測均陰性,無交叉陽性結果。(5)平均住院5.86±1.89天,隨訪均未見后遺癥。結論 早期識別HFMD伴神經系統癥狀患者的病情及病因,有助于指導治療及判斷預后。
手足口病;熱性驚厥;臨床特征;病原學
手足口病(HFMD)是由多種腸道病毒引起的傳染病,多見于兒童,主要表現為發熱、皰疹性咽峽炎、手足和/或臀、軀干部皮疹,大多數患者預后良好,少數重癥患者出現神經系統癥狀,如驚厥、易驚、驚跳、嗜睡、精神差,甚至昏迷,危重患者可出現無菌性腦膜炎、腦干腦炎、小腦炎、急性遲緩性麻痹等、神經源性肺水腫[1,2]等。兒童由于神經系統發育不完善,容易發生熱性驚厥(FC),為早期識別HFMD伴神經系統癥狀患者的原因及判斷預后,本文對85例伴神經系統癥狀的HFMD患者的臨床特征進行分析。
1 資料與方法
1.1 一般資料 選取2009年5月~2014年12月在深圳市人民醫院感染內科和深圳市婦幼保健院兒科住院的HFMD患者85例,其中男58例,女27例,男女比例為2.15:1;年齡7個月~5歲,其中<1歲28例(占32.94%),1~3歲47例(55.29%),3~5歲10例(11.77%);所有病例均有發熱和手、足、口腔出現斑丘疹或皰疹,其中20例同時有臀部和/或雙下肢、顏面部皮疹;均伴有神經系統癥狀,其中診斷FC 62例(占72.94%),HFMD重癥早期(易驚、肢體抖動、嗜睡)23例(占27.06%)。均符合HFMD住院病例標準[1,2]。
1.2 輔助檢查 患者入院后均進行血常規、血糖、C反應蛋白(CRP)、肝腎功能、心肌酶譜、電解質、腦脊液(常規、生化、培養)及心電圖、胸部X光片、頭部核磁共振等檢查,異常者定期復查監測。
1.3 病原學檢查 27例采集糞便、58例采集咽拭子,進行腸道病毒71型(EV71)和柯薩奇病毒A組16型(CoxA 16)核酸及腸道病毒通用核酸檢測,由專人按照說明書操作。
1.4 治療 所有患者進行重癥監護,予止痙、鎮靜、脫水及退熱等對癥治療;分別給予利巴韋林10~15mg/kg.d靜脈滴注或口腔噴霧3~5天;合并細菌感染者加用青霉素或頭孢呋辛或阿奇霉素抗感染,另予雙黃連沖劑口服、慶大霉素霧化吸入等治療;同時供給充足維生素B、C,適當控制液體入量和速度等;對易驚、肢體抖動、嗜睡等重癥早期患者給予丙種球蛋白500mg/kg.d靜滴,連用1~3d,其中10例給予地塞米松0.3mg/kg.d,連用2~3d。
2 結 果
2.1 臨床表現 熱性驚厥組主要表現為在發熱第一天出現抽搐,持續1~10分鐘不等,其中發作1次53例(占85.48%)、2~3次9例(14.52%),發作停止后神志恢復正常,無陽性病理神經征,部分有既往史和家族驚厥史;重癥早期組主要表現為病后3~4天出現易驚、肢體抖動、嗜睡,于治療后1~3天正常,無陽性病理神經征。兩組發熱及皮疹持續時間的差異均無明顯統計學意義,P均>0.05(見表1、表2)。
2.2 輔助檢查 心電圖異常表現為ST段下移和/或T波低平,胸部X光片異常為肺部小斑片影。所有患兒肝腎功能、血及咽拭子細菌培養、腦脊液及頭部核磁共振等檢查均正常(見表3)。
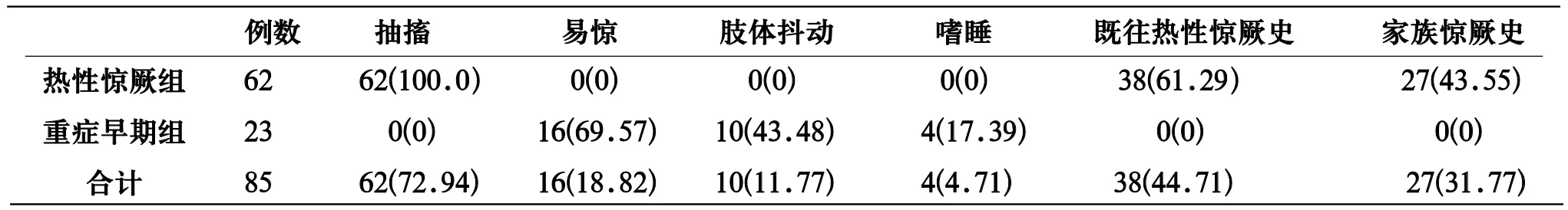
表1 手足口病神經癥狀及既往病史、家族史 (n,%)
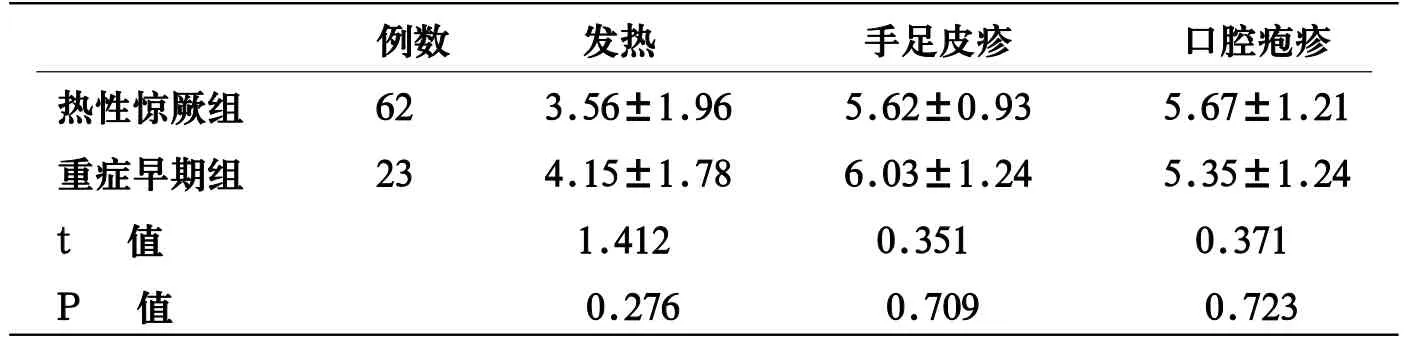
表2 患兒發熱及皮疹持續天數(天,X±s)
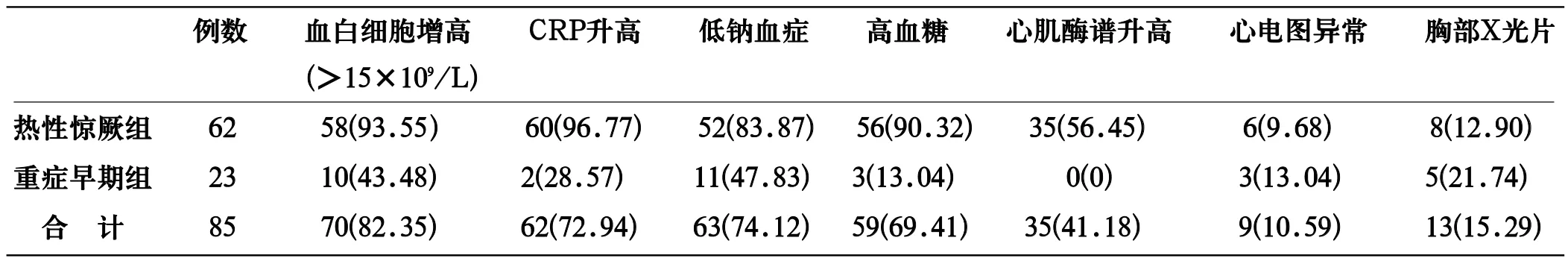
表3 輔助檢查異常結果(n,%)
2.3 病原學檢測 EV71-RNA(+)45例(52.94%),CoxA 16-RNA(+)19例(22.35%),腸道病毒通用核酸(+)12例(14.12%),余9例(10.59%)檢測均陰性,無交叉陽性結果。
2.4 轉歸 所有患者均“治愈”出院,平均住院天數5.86±1.89天,其中FC組5.53±1.12天,重癥早期組6.76±1.15天;有易驚、肢體抖動、嗜睡、血白細胞、CRP升高、低血鈉糖、心肌酶譜升高、心電圖異常異常者分別于治療后1~3天恢復正常,合并肺炎患者于治療后5~7天恢復正常,無一例轉為危重型病例,隨訪觀察均未見后遺癥。
3 討 論
HFMD大多數癥狀輕微,少數并發中樞神經系統病變,個別病情進展快,易發生死亡。本組大多數病例為熱性驚厥(占72.94%),其主要特征為在發熱初期出現抽搐,持續時間短,多數僅發作1次,發作停止后神志即恢復正常,無陽性病理神經征,部分有既往史和家族驚厥史;少數為重癥早期患者(占27.06%),主要表現為病后3~4天出現易驚、肢體抖動、嗜睡,與發熱無關,無陽性病理神經征。HFMD主要是早期對癥及抗病毒治療,本組熱性驚厥病例經常規治療均較快恢復正常;對易驚、肢體抖動、嗜睡等重癥早期患者加用丙種球蛋白、部分給予地塞米松治療,這兩種藥物可能通過抑制過度炎癥反應而阻止病情進展,丙種球蛋白還有中和病毒的作用[3,4],均取得較好療效。
本組多數患者存在血白細胞、CRP、糖升高及低鈉血癥,部分有心肌酶譜升高、心電圖異常,以FC組為主。患兒血白細胞和CRP升高可能是抽搐等應激反應和/或與合并細菌感染有關。低鈉血癥的原因可能是①患兒進食少、機體消耗增多;②驚厥導致腦缺氧,細胞能量代謝障礙,鈉泵功能失調,引起鈉離子內流;③腦缺氧可刺激壓力感受器引起抗利尿激素分泌增加,腎遠曲小管和集合管回收水分增多,導致稀釋性低鈉血癥[5,6]。而低血鈉可使驚厥閾降低,在同一次發熱過程中再次誘發驚厥,同時低血鈉導致機體低滲狀態,影響機體生理功能和能量代謝,出現精神差、嗜睡,甚至抽搐、循環衰竭等危重癥,應及時糾正。高血糖考慮是應激性反應,驚厥、缺氧、高熱和嚴重病毒或細菌感染引起交感神經興奮及炎癥因子產生,兒茶酚胺、腎上腺皮質激素和胰高糖素分泌增加,同時胰島素分泌和釋放受抑制,最終導致血糖升高[5,6]。文獻報道HFMD重癥病例出現高血糖者占81.85%,且持續時間較長,嚴重并發癥發生率較高[7],而FC患兒的血糖水平明顯高于普通發熱和正常兒童,但隨著驚厥停止而很快恢復正常[5]。持續高血糖是早期發現危重病例的指標之一,可作為判斷病情和預后的輔助指標。本組心肌酶譜升高及心電圖異常考慮為驚厥、缺氧、高熱及感染所致,隨著驚厥等癥狀控制而恢復正常。
手足口病主要由腸道病毒屬的柯薩奇病毒(Cox, A組16、4、5、7、9、10 型, B組2、5、13 型)、埃可病毒(Echo)和EV71引起,近幾年以EV71及CoxAl6、A6型常見。本組患兒病原學結果顯示,EV71感染占52.94%,CoxA 16感染占22.35%,其他腸道病毒感染占14.12%,病原不明占10.59%,與廣東省同期調查結果[8]基本一致。
綜上所述,早期識別HFMD伴神經系統癥狀患者的病情及病因,有助于指導治療及判斷預后。
[1] 中華人民共和國衛生部.手足口病診療指南(2010年版)[J].國際呼吸雜志,2010,30(24):1473-1475.
[2] 衛生部手足口病臨床專家組.腸道病毒71型(EV71)感染重癥病例臨床救治專家共識[J].中華兒科雜志,2011,49(9):675-678.
[3] 程紅球,黃彩華,劉衛東,等.丙種球蛋白對手足口病患者血循環中炎癥細胞因子水平的影響[J].中國病理生理雜志,2013,29(3):546-548.
[4] 何顏霞,付丹,操德智,等.重癥手足口病分組監護治療80例分析[J].中華兒科雜志,2009,47(5):338-343.
[5] 汪皓,董國慶.高熱驚厥患兒血鉀、鈉、氯、鈣、糖變化的意義[J].實用兒科臨床雜志,2006,21(12):772-773.
[6] 董國慶,蔣紅英,閔慧,等.手足口病22例病原學及臨床分析[J].實用兒科臨床雜志,2010,25(22):1723-1725.
[7] 魏海燕,李衛華,朱峰,等.重癥手足口病患兒血糖水平與預后的關系[J].山東醫學,2015,55(4):62-63.
[8] 張王劍,季振東,郭貔,等.廣東省2009-2012年手足口病流行趨勢分析[J].中山大學學報(醫學科學版),2014,35(4):607-613.
Analysis of 85 Cases with Hand, Foot and Mouth Disease with Symptoms of Nervous System
PENG Hong1, DONG Guo-qing2. 1 Department of Infectious Disease,Shenzhen People’s Hospital, Shenzhen 518020; 2 Department of Pediatrics, Shenzhen Maternal and Child healthcare Hospital affiliated to the Southern Medical University, Shenzhen 518028,Guangdong province, China
Objective To explore the clinical features and outcome of patients with hand, food and mouth disease (HFMD) with early symptoms of nervous system.Methods The clinical manifestations, laboratory data, therapeutic outcomes and etiology data of 85 hospitalized cases were analyzed, including 62 cases(72.94%) with febrile convulsion (FC) and 23 cases (27.06%) with severe symptoms in early stage (easily fright, limb shaking and somnolence).Results (1) In the FC group, there mainly were the seizures on the first day of fever (1-3 time, lasting 1~10 minutes) , the consciousness were back to normal after convulsion stop, no positive pathological nerve signs, and some patients had the past medical history and family history of convulsion; In the cases with severe symptoms in early stage, easily fright, limb shaking and somnolence appeared on the 3rd~4th day after onset, and disappeared after treatment for 1-3 days. (2) There was no statistically significant difference in duration of fever and rash between two groups, all P>0.05. (3) Most of the patients had elevated blood leukocytes, C-reaction protein, sugar and hyponatremia, some have elevated myocardial enzymes and EKG abnormalities, mainly in the FC group. (4) Pathogen detection: 45 cases (52.94%)-EV71 RNA (+), 19 cases (22.35%)-CoxA16 RNA (+), 12 cases (14.12%)-general intestinal virus nucleic acid (+), 9 cases (10.59%) nucleic acid (-), and no cross positive results. (5)The average hospitalization was 5.86±1.89 day, and sequela was not found in follow-up.Conclusions It is helpful for guiding the treatment and judging the prognosis that the conditions and causes of illness are early identified in patients with HFMD with symptoms of nervous system.
Hand, Foot and Mouth Disease(HFMD); Febrile Convulsion (FC); Clinical Feature; Etiology
R322.8
A
10.3969/j.issn.1009-3257.2015.04.018
2015-07-08
彭 紅,女,感染內科專業,副主任醫師,主要研究方向:慢性肝病與感染性疾病
董國慶

