孕期個體化營養(yǎng)指導(dǎo)對妊娠結(jié)局的影響
姜宋梅,姚雪偉,毛紅英
(浙江省嘉興市海鹽縣婦幼保健院,浙江 海鹽314300)
孕期個體化營養(yǎng)指導(dǎo)對妊娠結(jié)局的影響
姜宋梅,姚雪偉,毛紅英
(浙江省嘉興市海鹽縣婦幼保健院,浙江 海鹽314300)
目的 調(diào)查分析孕期個體化營養(yǎng)指導(dǎo)對妊娠結(jié)局的影響。方法 選取2012年7月至2013年12月在海鹽縣婦幼保健院產(chǎn)科門診常規(guī)行產(chǎn)前檢查并在營養(yǎng)門診行孕期個體化營養(yǎng)指導(dǎo)的孕婦120例作為研究組,選取同期在產(chǎn)科門診行常規(guī)產(chǎn)前檢查,但未行孕期個體化營養(yǎng)指導(dǎo)的孕婦120例作為對照組。比較兩組孕婦孕期的體重變化及妊娠期糖尿病、剖宮產(chǎn)及巨大兒(出生體重≥4 000g)的發(fā)生率。結(jié)果 對照組在孕晚期的體質(zhì)量指數(shù)及孕期增重均高于研究組,經(jīng)比較均有顯著性差異(t值分別為2.02、2.13,均P<0.05);對照組的妊娠期糖尿病發(fā)生率、剖宮產(chǎn)率及巨大兒的發(fā)生率均明顯高于研究組(χ2值分別為4.29、11.28、4.63,均P<0.05)。結(jié)論 給予孕婦孕期個體化營養(yǎng)指導(dǎo)能有效降低妊娠合并癥,改善妊娠結(jié)局。
孕期;個體化營養(yǎng)指導(dǎo);體重;妊娠結(jié)局
隨著人們生活水平的提高更加注重生活質(zhì)量。婦女一旦懷孕,要開始加強(qiáng)營養(yǎng),故孕婦普遍呈現(xiàn)營養(yǎng)過剩的現(xiàn)象,使孕婦的肥胖現(xiàn)象逐年增加。孕婦肥胖不僅增加了圍生期母嬰并發(fā)癥,導(dǎo)致子癇前期、妊娠期糖尿病(GDM)、早產(chǎn)、胎死宮內(nèi)等的發(fā)生率逐年增加,而且巨大兒、難產(chǎn)兒、產(chǎn)程進(jìn)展異常、剖宮產(chǎn)及產(chǎn)后出血等發(fā)生率也大幅度增高[1]。若在孕期出現(xiàn)營養(yǎng)不良,也會影響胎嬰兒的體格和智力發(fā)育,容易造成流產(chǎn)、早產(chǎn)、胎兒畸形和胎死宮內(nèi)。因此,如何使孕婦在孕期有一個合理、全面的膳食營養(yǎng)是至關(guān)重要的。本文對行孕期個體化營養(yǎng)指導(dǎo)的120例孕婦進(jìn)行觀察分析,現(xiàn)報(bào)道如下。
1 資料和方法
1.1 一般資料
選取2012年7月至2013年12月在海鹽縣婦幼保健院產(chǎn)科門診建檔并行常規(guī)產(chǎn)前檢查的240例單胎孕婦作為研究對象,其中120例在營養(yǎng)門診同時(shí)行孕期個體化營養(yǎng)指導(dǎo)者為研究組,120例未行孕期個體化營養(yǎng)指導(dǎo)者為對照組。所有孕婦孕前均無高血壓、糖尿病等內(nèi)外科合并癥。研究組孕婦年齡為20~36歲,平均26.8±7.2歲,孕周13~36周,平均25.2±1.3周,產(chǎn)次1~3次,平均建檔時(shí)體質(zhì)量指數(shù)(BMI)為17.20~29.50kg/m2,平均21.50±2.20kg/m2;對照組孕婦年齡為19~37歲,平均25.9±7.6歲,孕周12~37周,平均24.5±1.5周,產(chǎn)次1~3次,建檔時(shí)BMI為17.34~29.65kg/m2,平均21.63±2.28kg/m2。兩組孕婦在年齡、孕周、產(chǎn)次、BMI等方面比較均無顯著性差異(均P>0.05),具有可比性。
1.2 方法
兩組孕婦在孕期均定期參加本院組織的有關(guān)孕婦學(xué)校的健康教育活動,其中對照組孕婦在產(chǎn)前檢查時(shí)給予常規(guī)的營養(yǎng)指導(dǎo),包括讓孕婦有加強(qiáng)營養(yǎng)的意識,飲食上保持高能量、含豐富的蛋白質(zhì)、脂肪、碳水化合物和微量元素及維生素。研究組孕婦在給予與對照組常規(guī)營養(yǎng)指導(dǎo)的同時(shí),根據(jù)建檔時(shí)的BMI,按照2009年美國醫(yī)學(xué)研究院(IOM)推薦的單胎孕婦孕期增重標(biāo)準(zhǔn),給予個體化營養(yǎng)指導(dǎo)和運(yùn)動指導(dǎo),使孕婦BMI的增長在一個合理的范圍。具體的個體化營養(yǎng)指導(dǎo)如下:①向研究組的每位孕婦發(fā)放營養(yǎng)日記,并囑其回家記錄一日三餐及加餐中所攝入的各種食物的種類及重量,每周測量并記錄BMI,并鼓勵其多運(yùn)動;②由取得國家營養(yǎng)師資格的醫(yī)生在專設(shè)的營養(yǎng)門診坐診,隨時(shí)解答患者的有關(guān)問題;③按照2009年IOM推薦的單胎孕婦孕期增重標(biāo)準(zhǔn),將患者分為:低BMI組孕期增重為12.50~18.00kg,正常BMI組孕期增重為11.50~16.00kg,超重組孕期增重為7.00~11.50kg,肥胖組孕期增重為5.00~9.00kg[2];④飲食結(jié)構(gòu)多樣化,其中蛋白質(zhì)、脂肪、碳水化物的比例分別為15%~20%、25%~30%、50%~60%。
由于孕期對營養(yǎng)素需求的增加大于對能量需求的增加,通過增加食物攝入量以增加營養(yǎng)素?cái)z入極易引起體重的過多增長,因此根據(jù)不同食物產(chǎn)生的熱量及生糖指數(shù)來指導(dǎo)孕婦合理選配食物。孕婦在孕中期的膳食營養(yǎng)素推薦攝入量(RNI)在非孕基礎(chǔ)上每日增加200kcal,盡量選擇營養(yǎng)素密度高的食物,控制單純能量密度高的食物;孕早、中、晚期蛋白質(zhì)RNI增加值分別為每日5g、15g、20g。脂肪占總能量的25%~30%,其中飽和脂肪酸、單不飽和脂肪酸、多不飽和脂肪酸分別為<10%、10%和10%。膳食中應(yīng)增加魚、肉、蛋等富含優(yōu)質(zhì)蛋白的動物性食物,含鈣豐富的奶類食物,含無機(jī)鹽和維生素豐富的蔬菜、水果等。
1.3 觀察指標(biāo)
比較兩組孕婦在孕期的BMI變化及GDM、剖宮產(chǎn)率及巨大兒的發(fā)生率。
1.4 統(tǒng)計(jì)學(xué)方法
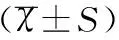
2 結(jié)果
2.1 兩組孕期體質(zhì)量指數(shù)的變化情況
兩組孕婦孕前BMI比較無顯著性差異(P>0.05),對照組在孕晚期的BMI及孕期增重高于研究組,均有顯著性差異(均P<0.05),見表1。


Table 1 Comparison of weight change during pregnancy between two groups
2.2 個體化營養(yǎng)指導(dǎo)與妊娠結(jié)局的情況
對照組孕婦中GDM、剖宮產(chǎn)、新生兒出生體重在4 000g以上的發(fā)生率均高于研究組,兩組各指標(biāo)發(fā)生率比較有顯著性差異(均P<0.05),見表2。
表2個體化營養(yǎng)指導(dǎo)與妊娠結(jié)局的比較[n(%)]

Table 2 Relationship between individualized nutrition guidance and pregnancy outcomes[n(%)]
3 討論
近年來,由于人們生活水平的提高,孕婦的飲食以高脂肪、高熱量為主,再加上孕婦運(yùn)動量少導(dǎo)致孕婦肥胖的發(fā)生率越來越多,從而使GDM、剖宮產(chǎn)及巨大兒的發(fā)生率也持續(xù)增加。肥胖是GDM的高危因素,這可能是肥胖者有較高的胰島素抵抗及葡萄糖不耐受性,對胰島素不敏感,胰島素分泌過多,引起胰島素降調(diào)節(jié),使血糖升高,刺激胰島使胰島β細(xì)胞功能減退發(fā)生GDM的緣故。美國糖尿病協(xié)會(ADA)對于GDM的治療也強(qiáng)調(diào)應(yīng)按個體化原則[3]。孕婦營養(yǎng)過剩、肥胖、體重過重是巨大兒的高危因素,妊娠早期,孕婦若增重1kg,則新生兒出生后的體重將增加31g;妊娠中期,孕婦若增重1kg,則新生兒出生后的體重將增加26g。相關(guān)研究顯示,孕婦孕前體重、孕前BMI及孕期體重增長與新生兒出生體重呈正相關(guān)[4];而且,隨著孕婦BMI的增加,剖宮產(chǎn)率也隨之增加。因孕婦肥胖,使脂肪堆積,肌肉力量薄弱,引起子宮收縮乏力,使產(chǎn)程進(jìn)展緩慢甚至產(chǎn)程停滯,從而增加了剖宮產(chǎn)率。
但是,若孕婦低于孕期最佳營養(yǎng)攝入將會導(dǎo)致胎兒宮內(nèi)發(fā)育遲緩及新生兒低出生體重[5],且低體重的新生兒、巨大兒是后天代謝疾病和肥胖的高危因素。2006年聯(lián)合國營養(yǎng)執(zhí)行委員會提出,從妊娠到出生后2歲是通過營養(yǎng)干預(yù)預(yù)防成年慢性病的機(jī)遇窗口期[6]。本院開設(shè)的營養(yǎng)門診正是針對不同BMI孕婦而進(jìn)行的個體化營養(yǎng)指導(dǎo)。根據(jù)孕婦建檔時(shí)的BMI,結(jié)合不同妊娠階段所需要的營養(yǎng)要求對其進(jìn)行個體化、合理化的營養(yǎng)膳食指導(dǎo),從而使孕婦的BMI指數(shù)維持在一個合理增長的范圍內(nèi),進(jìn)而使胎兒體重控制在合適的范圍。本研究結(jié)果顯示,孕婦在妊娠期經(jīng)過營養(yǎng)醫(yī)師的個體化營養(yǎng)指導(dǎo)后,其GDM、剖宮產(chǎn)及巨大兒的發(fā)生率均明顯低于未接受過個體化營養(yǎng)指導(dǎo)的孕婦,有效地降低了妊娠合并癥,改善了妊娠結(jié)局,值得臨床推廣。
[1]杜娟,李潔.孕婦體重對分娩方式的影響[J].中國實(shí)用婦科與產(chǎn)科雜志,2012,28(2):108-110.
[2]Kuehn B M.Guideline for pregnancy weight gain offers targets for obese women[J].JAMA,2009,302(3):241-242.
[3]American Diabetes Association, Bantle J P, Wylie-Rosett J,etal.Nutrition recommendations and interventions for diabetes[J].Diabetes Care,2008,31(Supple 1):861-878.
[4]Artal R, Lockwood C J, Brown H L.Weight gain recommendations in pregnancy and the ohesity epidemic[J].Obstet Gynecol,2010,115(1):152-155.
[5]Louiza B D, Miehae N, Mina D,etal.Maternal undernutrition influences Placentel-fetal development[J].Biol Reprod,2010,83(3):325-331.
[6]謝幸,茍文麗.婦產(chǎn)科學(xué)[M].8版.北京:人民衛(wèi)生出版社,2013:154.
[專業(yè)責(zé)任編輯:游 川]
Effect of individualized nutrition guidance during pregnancy on pregnancy outcomes
JIANG Song-mei, YAO Xue-wei, MAO Hong-ying
(JiaxingCityHaiyanMaternalandChildHealthCareCenter,ZhejiangHaiyan314300,China)
Objective To investigate the effect of individualized nutritional guidance during pregnancy on pregnancy outcomes. Methods In the study 120 pregnant women (study group) undergoing routine prenatal examination in Haiyan Maternal and Child Health Care Center during July 2012 to December 2013 were selected, and they
individualized nutritional guidance during pregnancy. Another 120 pregnant women taking routine prenatal examination without individualized nutritional guidance during pregnancy were recruited in control group. Two groups were compared in aspects of weight change during pregnancy and the incidence of gestational diabetes mellitus, cesarean section and macrosomia (birth weight≥4 000g). Results Compared with the study group, BMI and weight gain during pregnancy of the control group were higher, and the differences were significant (tvalue was 2.02 and 2.13, respectively, bothP<0.05). The incidence of gestational diabetes mellitus, rate of cesarean section and incidence of macrosomia were higher in the control group (χ2value was 4.29, 11.28 and 4.63, respectively, bothP<0.05). Conclusion Individualized nutrition guidance during pregnancy can effectively reduce the incidence of pregnancy complications and improve pregnancy outcomes.
pregnancy;individualized nutrition guidance;weight;pregnancy outcomes
2015-02-26
姜宋梅(1976-),女,主治醫(yī)師,主要從事產(chǎn)科臨床工作。
姚雪偉,副主任醫(yī)師。
10.3969/j.issn.1673-5293.2015.03.079
R714
A
1673-5293(2015)03-0619-02

