輸血前不規則抗體篩查與輸血安全
苗伶俐
(榆林市星元醫院輸血科,陜西 榆林 719000)
Rh、Lewis、MNS等血型系統是人類ABO血型系統外的不同血型系統,紅細胞抗原刺激機體產生的抗體主要為IgG型,統稱為不規則抗體。不規則抗體是患者治療后出現新生兒溶血、明顯輸血相關不良反應、疑難配型、輸相關疾病發生的常見原因。如出現不規則抗體輸血后不良反應時,重者可能會危及患者生命[1-3]。故加強對輸血治療前的不規則抗體檢測,可加強輸血安全。現選取我院2009年3月至2012年3月3215例行輸血治療患者的臨床資料,探究在臨床輸血安全中對輸血前患者體內不規則抗體篩查的臨床重要性。現報告如下。
1 資料及干預
1.1 臨床資料
選取我院2009年3月至2012年3月共3 215例輸血患者為試驗組,其中男性1 715例,年齡14~79歲,平均(49.1 ±8.1)歲;女性1 500 例,年齡9 ~66歲,平均(48.4±7.9)歲。其中非孕產婦799例,孕產婦701例。以2006年1月至2009年2月我院3 113例輸血患者為對照組,其中男1 689例,年齡16~76歲,平均(48.1±4.8)歲;女性 1 424例,年齡11~69歲,平均(49.4±4.93)歲。其中非孕產婦724例,孕產婦700例。兩組年齡、性別、病情等一般資料差異無統計學意義(P>0.05)具有可比性。
1.2 研究儀器、試劑
微柱凝膠抗人球蛋白卡,標準試劑紅細胞,抗人球蛋白試劑,37℃專用孵育器,血型血清學多用離心機,均購自達美中國有限公司。
1.3 研究方法
1.3.1 聚凝胺法 主側:2滴血清(受血者)加1滴3%~5%紅細胞(供血者);次側:2滴血清(供血者)加1滴3% ~5%紅細胞(受血者)。兩管各加入0.65 mL低聚液、2滴聚凝胺液,混合均勻以3 000轉/分離心,時間控制60 s,去其上清,加入2滴解聚液,輕度混搖后觀測結果,在1 min內凝集散開為(- ),不散開/無改變為(+)[2]。
1.3.2 微柱凝膠法 ①做卡標記:I、II、III;②向凝膠孔分別對應加入0.8%篩查紅細胞I、II、III50μL;③被檢者血漿/血清分離,充分去除纖維蛋白塊,將被檢患者血清50 μL加入;④置標本于37℃孵育器內育熱15 min;⑤置入卡式離心機內工作10 min,觀測結果;⑥如紅細胞凝集,滯留在凝膠分離柱上/中部為(+);紅細胞通過分離柱滯留在底部為(- )[2]。
1.4 統計學分析
采用SPSS13.0對數據進行分析,計數資料采用卡方檢驗,P<0.05表明差異具有統計學意義。
2 結果
2.1 研究對象中不規則抗體檢測分布情況
男性患者中檢出率為0.17%,女性為0.60%,女性陽性率為男性3.5倍;在女性陽性患者中,孕產婦陽性率為1.14%,非孕產婦為0.25%,孕產婦陽性率是非孕產婦4.5倍,差異均有統計學意義(P<0.05),詳見表1。
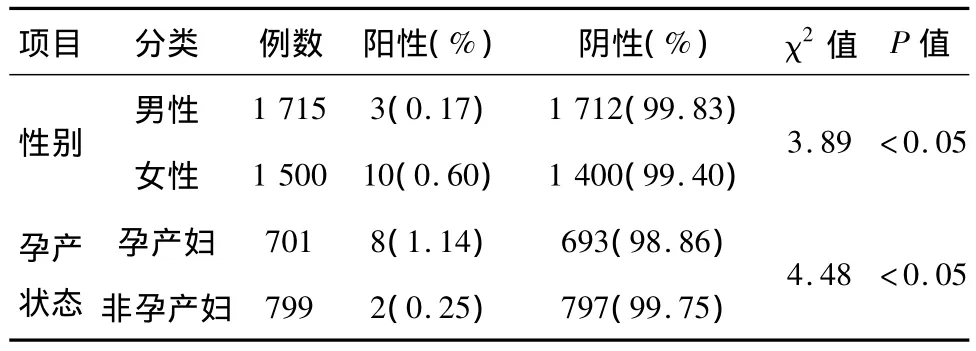
表1 研究對象中不規則抗體檢測分布情況[n(%)]
2.2 不規則抗體檢測結果類型分布
不規則抗體檢測結果類型分布見表2,其中以抗-D例數最高,達30.38%。
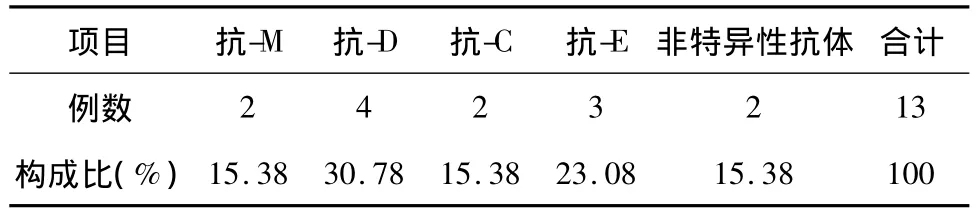
表2 不規則抗體檢測結果類型分布
2.3 高危科室及主要影響因素分析
13例不規則抗體檢測陽性患者中,肝膽外科、普外科、腎內科共10例(76.92%),其他科室3例(23.08%),差異有統計學意義(χ2=8.112,P <0.05)。13例中曾經有輸血史10例(76.92%),抗體效價>1/256者10例(76.92%)。
2.4 效果分析
以2006年1月至2009年2月期間我院3 113例行輸血治療患者為對照,期間發生輸血不良反應發生29例,發生率為0.93%。而在嚴格執行不規則抗體檢測過程后,3 215例輸血患者在治療過程中、輸血治療后均無嚴重輸血反應,且自科室執行“百分之百”不規則抗體檢測以來,臨床輸血不良反應發生3例,發生率為0.093%,兩者比較,差別有統計學意義(χ2=9.239,P <0.05)。
3 討論
人體內不規則抗體可定義為除抗-B、抗-A外的其他血型抗體。人體血液中血型抗體可分為lgM、IgG兩類,IgM型主要存在ABO血型系統中的抗-A、抗-B中,而其余均為lgG型。lgM型抗體在血液中可同包含對應抗原的RBC產生肉眼可識別的凝固物體,lgG型抗體在鹽水介質中可使包含對應抗原的RBC致敏,需進行酶學試驗及抗人球蛋白試驗才出現肉眼可見的凝固物體[4-6]。因此,不規則抗體在交叉配血時可能漏檢,可引起嚴重的輸血反應。
不規則抗體在正常人群中檢出率較低,據報道臨床篩查陽性率約0.3% ~2%[7],往往被臨床醫生忽視。本研究篩查陽性率為0.43%(13/3215),與臨床既往報道相符[8-9]。但近年的研究顯示,不規則抗體是導致遲發性免疫反應和溶血性輸血反應的主要原因。而孕婦群體中的不規則抗體輸注還易出現新生兒溶血性疾病,嚴重者危及患兒生命[10-11]。因此,嚴格執行不規則抗體檢測可降低輸血不良反應[12-13]。本研究中,2006 年 1 月至 2009 年 2 月3 113例輸血患者不良反應發生率0.93%,2009年3月至2012年3月3 215例輸血患者采用聚凝胺法、微柱凝膠法行輸血前不規則抗體篩查,輸血不良反應發生率0.093%,可見在嚴格執行不規則抗體檢測過程后,輸血患者臨床輸血不良反應發率明顯降低,提示了該項檢測的重要意義。
本研究中3 215例患者中出現陽性13例,13例陽性病例主要抗體為抗-E、抗-M、抗-C、抗-D,其中以Rh系統所占比例居首,四者發生率分別為23.08%、15.38%、15.38%、30.78%,故提示 Rh 血型抗體為導致輸血危險的主要因素。進一步對上述13例患者的性別、孕產情況進行比較,結果顯示,女性患者陽性檢出率為男性患者的3.5倍;在女性陽性患者中,孕產婦陽性率為非孕產婦的4.5倍。13例陽性病例中曾經有輸血史10例(76.92%)。表明不規則抗體的產生常與妊娠、輸血因素相關,輸血治療可因同種異體RBC的抗原刺激患者產生不規則抗體,妊娠過程中胎兒可從母體內被動獲取IgG抗體,在母體中可作為抗原刺激母體內產生相應的不規則抗體,故在臨床中應加強對上述高危患者不規則抗體的檢測,以準確的選擇出更為匹配的血液行輸血治療,避免血不良反應的發生[14]。
本研究結果顯示本院高危科室為肝膽外科、普外科、腎內科,與國內報道略有差異[15]。肝膽外科收治患者多為肝硬化伴有貧血患者,患者血紅蛋白常較低,入院血液輸注治療極為重要,慢性患者、反復輸注,特別在感染肝炎相關病毒微環境下,慢性、長期病毒刺激,機體所產生的自身抗體危險度提高;腎內科患者常處腎病終末階段,在促紅細胞生成素缺失下,伴隨體內毒素在腎排毒低下時期,貧血癥狀尤為突出,據相關報道慢性患者反復輸血時,每輸紅細胞、血漿1單位,致敏風險增加1% ~2%,多次輸血后機體內所產生同種抗體概率上升至15%~20%。
因此,應盡量減少慢性患者的輸血量及次數,對肝膽外科、普外科、腎內科等高危科室患者,必須嚴格把握輸血量,減少患者體內不規則抗體的產生。必須輸血時,應注意輸血前行不規則抗體篩查,防止含不規則抗體的血制品對病情需要輸血患者輸注,確保臨床輸血安全;減少血制品的變相浪費,可將檢測出包含不規則抗體的血制品制備為抗體血清用于稀有血型檢測。這將有利于選擇血液,從而獲取更為充裕的時間選取無針對受血者抗體的血液,降低孕期需輸血而發生新生兒溶血病機率,降低不規則抗體對胎兒的傷害概率,提高胎兒、新生兒身體素質。
[1]秦秀娟,郭長青,楊梅花,等.不規則抗體篩查對臨床安全輸血的意義[J].河北醫藥,2012,34(8):1254 -1255.
[2]王玲,陳曉曼,王倩,等.臨床輸血前常規檢查RhE、C抗原必要性分析[J].國際檢驗醫學雜志,2012,33(16):2032 -2034.
[3]陳學軍,徐興強,金小波,等.凝聚胺試驗在抗體檢測和交叉配血中的應用概況[J].中國輸血雜志,2002,15(6):432 -434.
[4]劉家瑞,王遠杰,馮寧,等.抗體篩查細胞抗原涵蓋范圍與電子配血技術的安全應用[J].西部醫學,2013,25(9):1401-1403.
[5]陳靜嫻,陳強,宋寧,等.不規則抗體篩查與稀有血型庫的現狀調查[J].中國輸血雜志,2008,21(10):792 -794.
[6]高樂俊.輸血中采用微柱凝膠抗人球蛋白法檢測不規則抗體的臨床分析[J].中國現代醫藥雜志,2012,14(6):61 -62.
[7]陳煒,孫建良,趙鳳慶,等.術中限制性輸血與開放性輸血的臨床對比研究[J].上海醫學,2012,35(4):284 -286.
[8]Jain A,KaurR.Hemovigilance and blood safety[J].Asian J Transfus Sci,2012,6(2):137 -138
[9]陳玉昆,楊亞曉,魏世錦,等.預輸血患者輸血前檢測結果與感染趨勢分析[J].實用醫院臨床雜志,2014,11(4):247 -249.
[10]王寶宏,吳玉梅,王克煊,等.限制性輸血與非限制性輸血對貧血極低出生體重早產兒病情預后的影響[J].中國醫師雜志,2013,15(12):1666 -1669.
[11]張旻潔.多次輸血產生不規則抗體致輸血反應一例[J].現代醫學,2010,38(2):194 -195.
[12]Cabaud JJ,Bourguignat L.Blood products transport,pedagogy and application[J].TransfusClin Biol,2012,4:11 -12.
[13]車素俠,周素蓮.不規則抗體陽性致配血不合1例[J].中外健康文摘,2012,9(3):261.
[14]王淑平,湯偉嫻,陳慧芬,等.22481例孕婦不規則抗體篩查的臨床價值研究[J].中國輸血雜志,2014,27(2):116 -117.
[15]楊世明,潘曉莉,張勇萍,等.紅細胞血型不規則抗體篩選及其特異性鑒定[J].細胞與分子免疫學雜志,2010,26(4):396-397.

