約翰霍普金斯跌倒風險評估量表應用于住院患者的信效度分析
章梅云,馮志仙,邵鳳玲,鐘 艷,葉婷婷,黃麗華
(浙江大學醫學院附屬第一醫院,浙江杭州 310003)
Hnizdo等[1]研究表明,約翰霍普金斯跌倒風險評估量表內容與跌倒風險及造成傷害密切相關,該工具在約翰霍普金斯醫院所有的成年住院患者運用2年后進行了評價和相應的修訂,可操作性強,適用于臨床所有的成年患者,研究結果提示量表對跌倒造成傷害預測值達82.0%,敏感性和特異性 達100%和65.9%[2-3]。澳 大利 亞Kim等[4]對最常用的跌倒工具進行了對比研究,表明許多跌倒評估量表的特異性和敏感性不高,一些跌倒評估量表不能涵蓋跌倒的各種原因和風險因子[5]。因此,研究高風險導向性的跌倒傷害暴露因素并據此制訂出相應的預防措施具有較高的臨床應用價值[6]。國內張俊紅等[7]對住院老年患者跌倒危險評定量表信效度進行了評價,為了明確中文版約翰霍普金斯跌倒風險評估量表是否適用我國成年住院患者,筆者對其進行信效度分析,現將研究結果報告如下。
1 對象與方法
1.1 對象 根據醫院前24個月各科跌倒發生率數據和患者年齡進行分層隨機抽樣,于2013年12月1日至7日,對浙江省1所三級甲等綜合醫院自愿參與本研究的400 例住院患者(其中18~59歲、60~69 歲、70~79 歲、80 歲 及 以 上 各100例)進行評估,被評估患者分布在全院35個臨床科室(見表1),住院期間跌倒發生數據收集到被調查患者跌倒發生后或出院止。
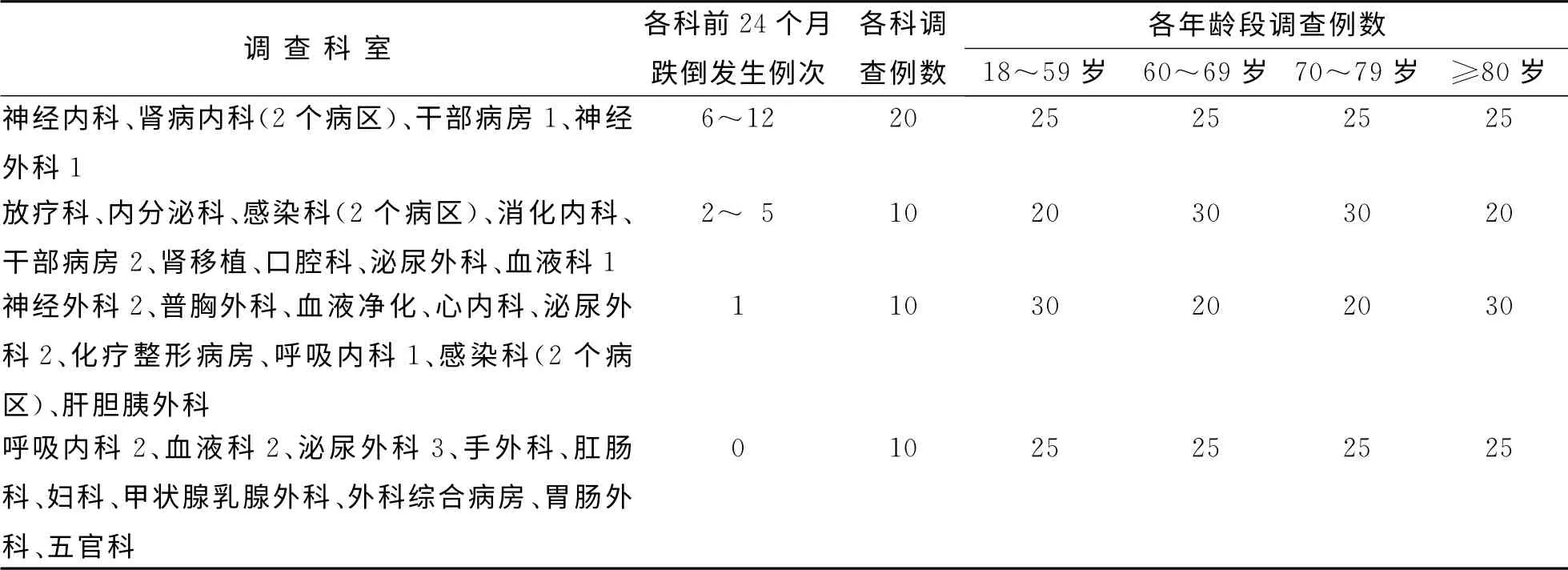
表1 研究對象科室分布情況(n=400) 例
1.2 方法
1.2.1 研究工具
1.2.1.1 約翰霍普金斯跌倒風險評估量表的漢化 征得Stephanie的授權同意后,對約翰霍普金斯跌倒風險評估量表進行漢化。研究者將評估量表翻譯,邀請2 名具有較高英語水平的護理學專家,對翻譯后的內容進行討論與修改,然后請1名英語專業教授對譯文進行回譯,并對譯文提出修改意見。最后請1名具有國外工作經驗的護理專家進行審閱,將譯文與原始問卷逐項分析比較并修正,形成中文版約翰霍普金斯跌倒風險評估量表。量表由兩部分組成。第一部分根據患者是否有下列4種情況直接進行跌倒風險分類,判定標準為:患者昏迷或完全癱瘓為低風險;住院前6個月內有>1次跌倒史、住院期間有跌倒史、醫院有制度規定為跌倒高風險狀況為高風險。如果患者情況不符合量表第一部分的任何條目,則進入第二部分的評定。第二部分由7條目組成,內容包括患者年 齡(60~69 歲1 分、70~79 歲2 分、≥80 歲3分),跌倒史(最近6個月有1次不明原因跌倒經歷5分),大小便排泄(失禁2分、緊急和頻繁的排泄2分、緊急和頻繁的失禁4分),高危用藥如鎮痛藥(患者自控鎮痛PCA 和阿片類藥)、抗驚厥藥、降壓利尿劑、催眠藥、瀉藥、鎮靜劑和精神類藥數量(1個高危藥物3分、2個及以上5分、24h內有鎮靜史者7分),患 者 攜 帶 管 道 數(1 根1 分、2 根2分、3根及以上3分),活動能力(患者移動/轉運或行走時需要輔助或監管2分、步態不穩2分、視覺或聽覺障礙而影響活動2分),認知能力(定向力障礙1分、煩躁2分、認知限制或障礙4分)。活動能力和認知能力兩個條目為多選題,其余為單選題,計分方式為各選項分值累計相加,如果條目選項未被選中,該條目得分為0分。第二部分得分范圍為0~35 分,為3 個等級,<6 分為低度風險,6~13分為中度風險,>13分為高度風險。
1.2.1.2 一般資料問卷 研究者自行設計,內容包括性別、年齡、科室、疾病診斷、視力狀況、慢性病史、跌倒史、有無陪護、是否使用助行器等。
1.2.2 資料收集方法 由2名研究者按照中文版約翰霍普金斯跌倒風險評估量表和一般情況問卷對成年患者分別獨立進行評估,記錄評估分值和相關內容。
1.2.3 統計學分析 信度采用通過評定者間信度、內部一致性信度Cronbach’sα 系數進行評價;效度采用內容效度、結構效度來驗證。
2 結 果
2.1 研究對象一般情況 本組400例,男245例(61.2%),女155例(38.8%);視力正常者158例(39.5%),視力欠佳者242例(60.5%);疾病診斷:各類惡性腫瘤114 例,慢性腎病68 例,慢性肝病12例,高血壓、心臟病30例,其他疾病伴有高血壓91例,糖尿病17例,其他疾病伴有糖尿病24 例、白內障4例,其他疾病40例(主要為頭暈、發熱待查、前列腺增生、肢體骨折等疾病);無跌倒史者306例(76.5%),有跌倒史者94例(23.5%);住院期間跌倒7例,1例1級傷害,6例未造成傷害;有陪護357例(89.2%),無陪護43例(10.8%);使用助行器者62例(15.5%),不使用助行器者338例(84.5%)。
2.2 約翰霍普金斯跌倒風險評估量表評分情況 使用量表第一部分直接評定風險等級48 例患者,使用量表第二部分評估風險等級352 例。139例患者低度風險,190 例中度風險,71 例高度風險;住院期間7 例跌倒患者1 例評分為12 分,6例評分15~25分。
2.3 量表的信度評價結果
2.3.1 評定者間信度相關系數 由2名評估者分別對400名參與本研究的患者進行獨立評估。2人評估所得數據進行組內相關系數分析,當r≥0.8時,視為高度相關。本研究結果顯示,兩次評估結果r=0.949,說明中文版約翰霍普金斯跌倒風險評估量表具有良好的評定者間信度。
2.3.2 內部一致性信度 采用Cronbach’s a 系數評估量表的內部一致性。中文版約翰霍普金斯跌倒風險評估量表總的Cronbach’s a 系數為0.791,剔除當前條目后量表Cronbach’s a 系數影響較少,在0.649~0.703之間,表明量表中每一個條目內容均較好(見表2)。
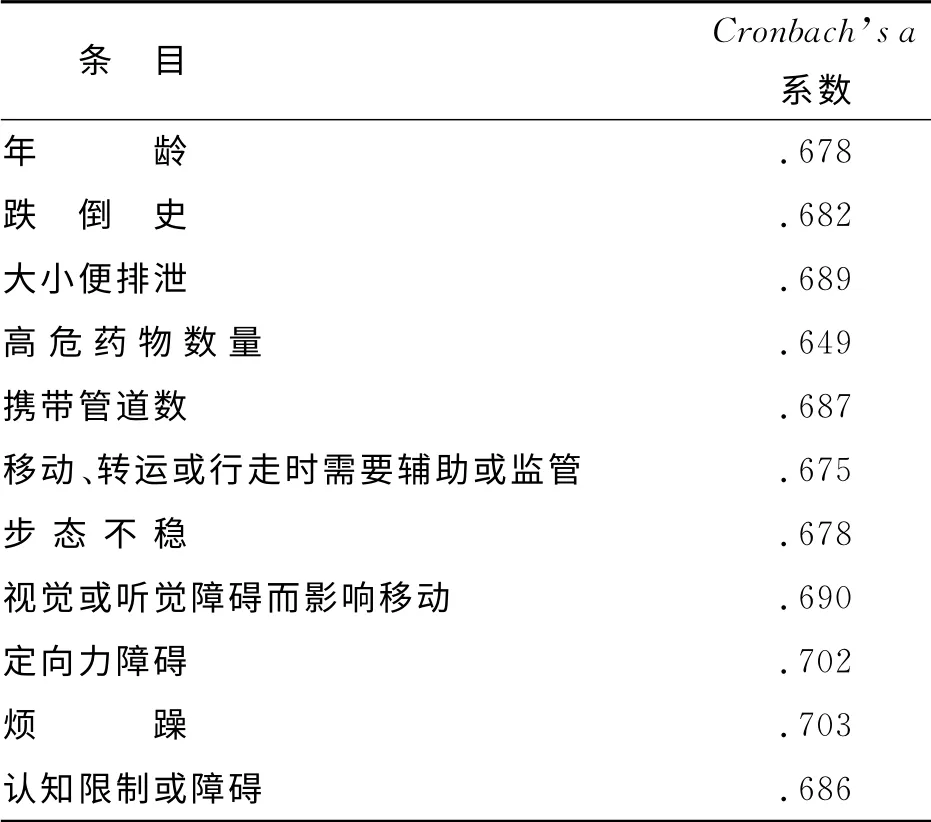
表2 剔除當前條目后量表Cronbach’s a 系數
2.4 量表的效度測評結果
2.4.1 量表內容效度 本研究通過專家評價來進行量表的內容效度指數(Content Validity Index.CVI)測定,選取了6位跌倒質量控制專家參與評價,其中主任護師2人、副主任護師4人,每位專家分別對問卷的各條目進行評定,根據“非常同意”“同意”“不同意”“非常不同意”4級評定標準進行評價,并對條目內容是否符合中國文化、條目比例是否得當、是否需要增加條目內容等提出意見,量表的CVI=0.970。
2.4.2 量表結構效度 首先對樣本進行KMO 及Bartlett’S 檢驗,KMO 值為0.646,說明可以進行因子分析;Bartlett’S 檢驗,P<0.01,認為該因子模型適合進行因子分析。以特征值>1為標準,利用主成分分析法對量表提取公因子,然后進行正交旋轉變換,以取得最佳分析效果,共提取出4個公因子,累計解釋62.437%的方差具體見表3、表4和圖1。
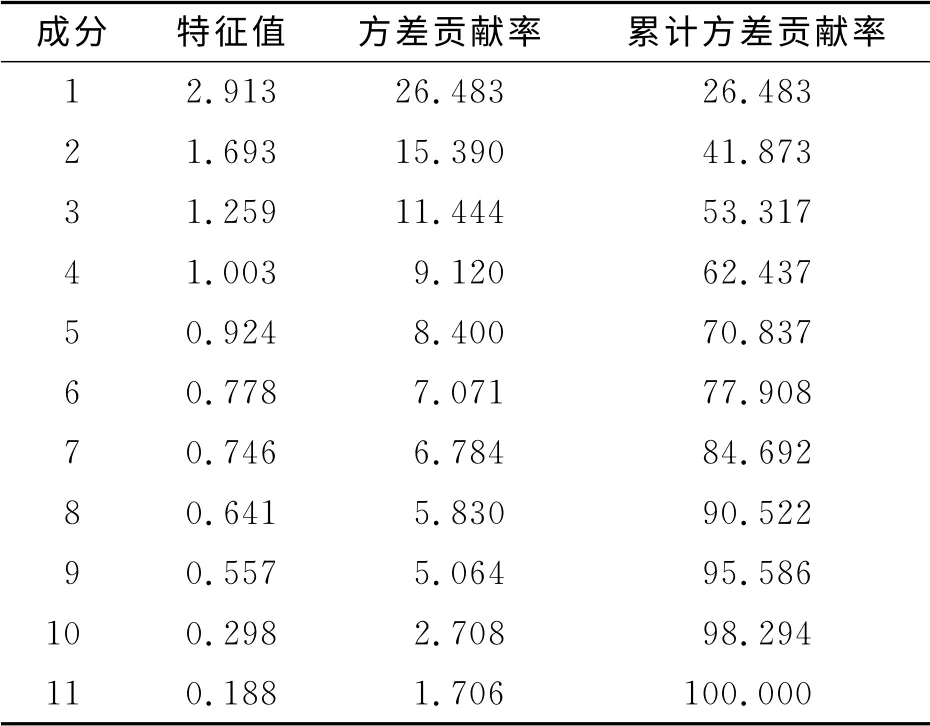
表3 中文版約翰霍普金斯跌倒風險評估量表各成分的特征值及方差貢獻率
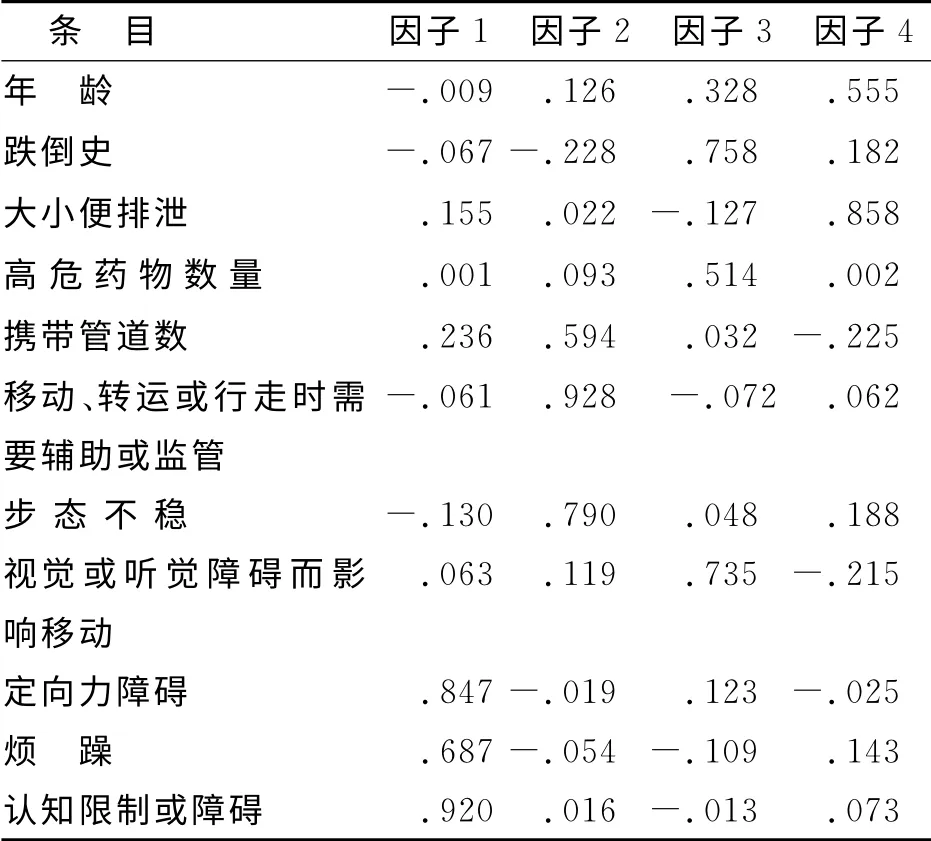
表4 中文版約翰霍普金斯跌倒風險評估量表旋轉后因子成分矩陣
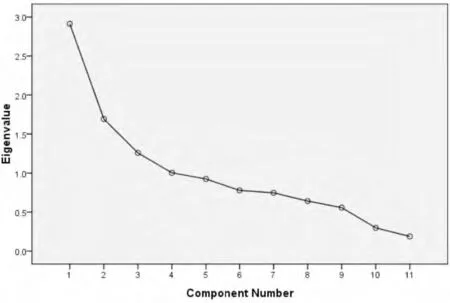
圖1 公共因子碎石圖
3 討 論
3.1 量表的信度分析 信度主要是用來評價量表的穩定性、準確性和一致性,信度評價的常用指標有分半信度、重測信度、內部一致性信度、調查員信度等[8]。
3.1.1 評定者間信度較好 評定者間信度指通過不同的評估者對同一組測試對象進行兩次測量,檢測兩次測量結果的一致性。當兩次測量結果的相關系數r 大于0.7,可認為量表的信度較好,量表的穩定性高。本研究中兩個評估者的測量總分的相關系數r=0.949,達到了0.7以上,兩者測試結果有相關性,表明采用此量表評價住院患者的跌倒風險時,不同的評估者評估結果具有很高的一致性。
3.1.2 具有良好的內部一致性信度 內部一致性信度主要反應的是測驗內部項目之間的信度關系[9],采用Cronbach’sα 系數來測定,本量表總的Cronbach’sα 系數為0.791,剔除當前條目后量表Cronbach’s a 系數在0.649~0.703之間,表明每一個條目在量表中的作用是一致的,說明該量表具有良好的內部一致性。這與量表中的條目客觀有關,如條目內容患者攜帶導管數分為1根、2根、3根及以上;服用高危藥物數量分為1種藥物、2種及以上藥物、24h內鎮靜史等。
3.2 量表的效度分析 效度主要是評價量表的有效性、準確性和正確性,效度評價的常用指標有校標效度、內容效度和結構效度[8]。
3.2.1 有較高的內容效度 CVI 的取值為0~1之間,CVI值越高,表示該條目代表性越好,越適合作為量表的條目。一般認為CVI>0.8,內容效度可以接受,本量表的CVI=0.970,專家評定有較好的內容效度。
3.2.2 結構效度較好 中文版約翰霍普金斯跌倒風險評估量表公因子累計方差貢獻率為62.437%,表明該量表具有良好的結構效度。從表4可見第1個公因子主要反映意識狀態對跌倒可能性的影響,包括定向力障礙、煩躁、認知限制或障礙;第2個公因子主要反映患者活動能力和攜帶管道對跌倒的影響,包括患者移動、轉運或行走時需要輔助或監管、步態不穩、攜帶導管根數;第3個公因子主要反映跌倒史、患者視力情況、高危藥物使用對跌倒的影響;第4個公因子主要反映患者年齡和排泄對跌倒的影響。由圖1同樣可以看出,主成分1、2、3、4的特征值均大于1,且圖中顯示明顯的拐點,說明因子分析的效果較好。
3.3 國內外量表運用比較
3.3.1 量表國外運用情況 量表已在美國約翰霍普金斯醫院及其他合作醫院廣泛應用,該工具的表面效度和內容效度均達到了新量表制定的要求。Hnizdo等[1]將量表運用到老年護理院進行了信效研究,量表的Cronbach’s a 系數為0.714,對跌倒發生有良好的預測效果。
3.3.2 量表國內運用情況 國內張俊紅等[7]將量表運用于我國住院老年患者評估,內部一致性信度Cronbach’s a 系數為0.703,而本研究中Cronbach’s a 系數為0.791,兩者研究結果都有較好的內部一致性信度。本研究高于張俊紅等研究結果,這于選擇的人群、樣本抽樣不同有關,張俊紅等采用方便抽樣,樣本量201例,研究對象為老年人,而在本研究中,根據年齡和醫院前24個月跌倒發生率隨機抽樣,樣本更具有代表性,樣本量增加1倍;因子分析中,張俊紅等提取2個公因子,分為患者外部因素和內在生理因素,而本研究提取了4個公因子,將患者內在因素更加細化與外在因素結合如步態不穩和攜帶導管根數、患者視力或聽力問題與高危藥物使用疊加作用是導致跌倒的高危因子。
3.4 本量表使用特點和注意事項 漢化的約翰霍普斯跌倒風險測估量表分為兩部分,第一部分直接根據患者情況給予跌倒風險程度分類,護士按分類結果給予相應的護理措施,分類客觀、快速、省時[10]。如完全癱瘓或完全行動障礙的患者,給予低風險的安全干預措施;住院前6個月內至少有1次以上的跌倒經歷的患者或此次住院期間有跌倒經歷的患者,在住院冶療期間按高風險患者給予安全干預措施。對6個月內有跌倒史患者均按高風險等級進行護理干預,這與成磊等[11]跌倒評估重點轉向常見并可以修正的跌倒危險因素及對有跌倒史的患者研究相一致。第二部分評估在不符合第一部分任何條目時才進行,條目內容客觀,不需要護士主觀判斷,根據評分確定患者的風險級別并給予相應的干預手段。在評估第二部分量表時要特別注意,評分選項分為單選題和多選題,計算評分時要加以區分。
3.5 本研究的局限性 本研究樣本抽取僅限于浙江省1所三級甲等綜合醫院的患者,樣本代表性不夠全面,追蹤樣本量不夠多,納入本研究的400 例患者中只有7例發生跌倒,1例發生1級傷害,無法對該量表進行敏感性、特異性以及陽性和陰性預測值分析,有待擴大樣本量或抽取更多不同級別的醫院,繼續追蹤研究。
[1]Hnizdo S,Archuleta RA,Taylor B,et al.Validity and reliability of the modified John Hopkins Fall Risk Assessment Tool for elderly patients in home health care[J].Geriatr Nurs,2013,34(5):423-427.
[2]Poe SS,Cvach M,Dawson PB,et al.The Johns Hopkins Fall Risk Assessment Tool:postimplementation evaluation[J].J Nurs Care Qual,2007,22(4):293-298.
[3]Poe SS,Cvach MM,Gartrelu DG,et al.An evidence-based approach to fall risk assessment,prevention,and management:lessons learned[J].J Nurs Care Qual,2005,20(2):107-116.[4]Kim EA,Mordiffi SZ,Bee WH,et al.Evaluation of three fallrisk assessment tools in an acute care setting[J].J Adv Nurs,2007,60(4):427-435.
[5]Oliver D,Healy F.Falls risk prediction tools for hospital inpatients:do they work?[J].Nurs Times,2009,105(7):18-21.
[6]馮志仙,黃麗華,胡斌春.住院患者跌倒造成傷害的風險因素分析[J].中華護理雜志,2013,48(4):323-325.
[7]張俊紅,田玲,鄧玲,等.中文版跌倒危險評定量表在住院老年患者中應用的信度和效度評價[J].解放軍護理雜志,2010,27(11A):1601-1603.
[8]凌文柱,方俐洛.心理與行為測量[M].北京:機械工業出版社,2003:363-373.
[9]周彩華,張玲芝,饒艷,等.護理專科生臨床能力指標體系的構建與信效度研究[J].護理與康復,2013,12(9):815-818.
[10]Toyabe S.World Health Organization fracture risk assessment tool in the assessment of fractures after falls in hospital[J].BMC Health Serv Res,2010(10):106.
[11]成磊,胡雁,吳金球,等.《住院患者跌倒預防臨床實踐指南》的設計和初步應用[J].中華護理雜志,2011,46(3):267-268.

