腦膠質瘤術后早期癲癇發作的危險因素分析
楊少偉 夏 雷 高長慶 謝 煜 王安幫 董發達
1)陜西咸陽市第一人民醫院神經外科 陜西 712000 2)北京三博腦科醫院(首都醫科大學第十一臨床醫學院) 北京100093
腦膠質瘤,又稱腦膠質細胞瘤,是由神經外胚層衍化而來的起源神經膠質細胞發生的腫瘤,是常見的神經系統疾病之一,占整個顱內腫瘤的46%左右,發病率呈逐年上升趨勢,浸潤性生長導致其預后較差[1-4]。良性腫瘤生長較為緩慢,病程較長;惡性腫瘤瘤體生長快,病程短,70%~80%的患者自出現癥狀到就診均在6個月內。臨床中腦膠質瘤的治療主要以手術切除輔助放、化療為主;癲癇既是腦膠質瘤的主要臨床癥狀,也是其術后嚴重并發癥之一[5]。癲癇是指大腦神經元的反復過度異常放電,進而引起的發作性和暫時性大腦功能障礙[6]。腦膠質瘤術后癲癇發作嚴重影響患者神經功能恢復,導致術后致殘率、致死率顯著增加,影響其生存質量[7]。目前,腦膠質瘤術后早期癲癇的發作機制還未闡明,我院于2011-08—2014-08手術治療腦膠質瘤患者173例,探討其術后早期癲癇發作的相關危險因素,針對性采取有效干預措施,改善患者預后,現報道如下。
1 資料與方法
1.1 一般資料 選取2011-08—2014-08來我院手術治療的腦膠質瘤患者173例,男101例,女72例;年齡21~74歲,平均(35.83±14.17)歲;住院時間7~45d,平均(18.68±11.24)d;并發術后早期癲癇發作37例(21.39%)為觀察組,其中部分癲癇發作15 例(40.54%),全身性癲癇發作22 例(59.46%);余136例為對照組。
1.2 納入標準(1)術前顱腦CT、MRI顯示膠質瘤,術后病理確診;(2)病變位于幕上;(3)術后生存期>3個月;(4)患者病史、體格檢查、手術治療過程、監測、隨訪等資料完整[8]。
1.3 手術治療方法所有患者于術前給予抗癲癇藥3~7 d,術前30min肌內注射苯巴比妥鈉0.1g;術前和術后均口服丙戊酸鈉緩釋片,0.5g/次,2 次/d。入院后行顱腦MRI影像學檢查,根據患者自身具體狀況、腫瘤所在位置、影像學結果及臨床表現共同選擇合適的手術方案。
非功能區、額極、顳極或頂后等“啞區”腫瘤,給予全部切除或連同腦葉切除;功能區腫瘤,考慮到保留患者語言及運動功能,給予腫瘤全切除或次全切除,術后輔助放、化療同時治療;術前合并癲癇患者,術中嚴密監測電生理指標變化,切除癲癇灶。
術后所有患者均給予營養支持、抗感染、抗癲癇等支持治療。術后早期癲癇發作患者,靜脈注射地西泮10mg,丙戊酸鈉800mg/d靜滴,療程3~7d,隨后丙戊酸鈉口服治療。
1.4 危險因素分組(1)性別:男、女;(2)年齡:≤40歲、41~50歲、51~60歲、>60歲;(3)術前癲癇史:有、無;(4)病理級別:≤Ⅱ級、Ⅲ級、Ⅳ級;(5)腫瘤位置:額顳葉、其他;(6)腫瘤大小:<3cm、3~5cm、>5cm;(7)切除程度:全部切除、部分切除;(8)瘤周水腫:水腫帶寬≤2cm、水腫帶寬>2cm。1.5 統計學處理 應用SPSS 20.0進行統計學處理分析。計量資料采用均數±標準差(±s)表示,組間比較采用獨立樣本t檢驗;計數資料描述采用頻數(%)表示,組間單因素比較采用χ2檢驗,P<0.05 為差異有統計學意義。以單因素中有統計學意義的變量為自變量,以是否出現術后早期癲癇發作為因變量,進行Logistic逐步多元回歸分析(α入=0.05,α出=0.10)。
2 結果
2.1 單因素分析把性別、年齡、腫瘤位置、大小等因素逐一進行單因素分析顯示,術前癲癇史、病理級別較低、腫瘤位于額顳葉、腫瘤較大、部分切除及瘤周水腫帶較寬者更易出現術后早期癲癇發作,差異有統計學意義(P<0.05);其余因素差異無統計學意義(P>0.05)。見表1。
2.2多因素分析以出現術后早期癲癇發作為因變量,以表2中各有關因素作為自變量,對173例腦膠質瘤術后患者進 行 二 分 類Logistic 逐 步 回 歸 分 析(α 入=0.05,α 出=0.10),探討相關因素對腦膠質瘤術后早期癲癇發作的影響。
如表3所示,與腦膠質瘤術后早期癲癇發作相關的因素有術前癲癇史、病理級別、腫瘤位置、腫瘤大小及瘤周水腫(P<0.05)。術前無癲癇史者,術后早期癲癇發作風險降低,OR 和95%CI分別為0.198與0.096~0.410。病理級別越高者,術后早期癲癇發作風險越低,OR 和95%CI 分別為0.695與0.529~0.911。位于額顳葉的腫瘤,術后早期癲癇發作風險高,OR 和95%CI分別為0.833與0.701~0.991。腫瘤越大、瘤周水腫帶越寬者,術后早期癲癇發作風險越高,OR 分別為2.552、2.048。

表1 術后早期癲癇發作的單因素分析 (n)
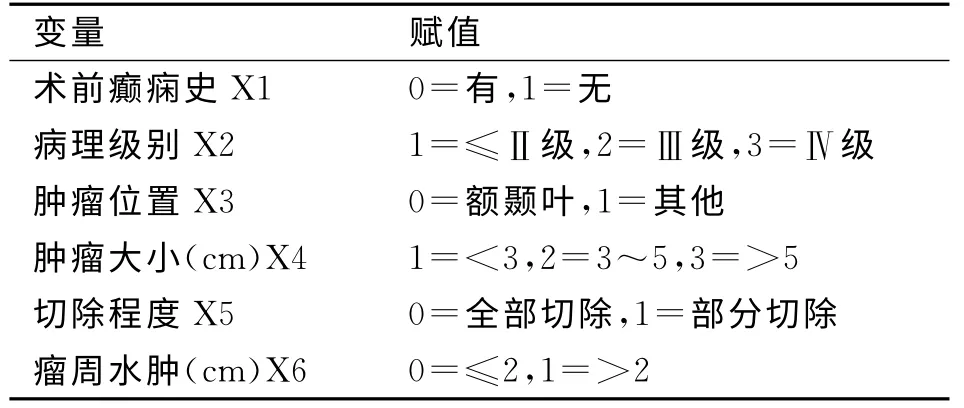
表2 術后早期癲癇發作的二分類Logistic逐步回歸分析自變量賦值

表3 影響術后早期癲癇發作的二分類Logistic逐步回歸分析結果
3 討論
腦膠質瘤由腦內膠質細胞癌變產生,患者臨床中以頭暈頭痛、惡心嘔吐、視物模糊及癲癇發作等為主要表現[9]。癲癇發作作為膠質瘤術后嚴重并發癥,以全身性、局限性肌肉強直、抽搐等為主要癥狀,嚴重影響患者生活質量。多數學者認為,腦膠質瘤術后患者顱內血管損傷,血液循環改變,壞死組織及血液成分等滲出,自由基產生增多,導致神經細胞電生理學發生改變,腦組織發生壞死變性,慢性供血不足等均是其術后早期癲癇的發生機制。同時,手術的侵入性操作也會不同程度破壞腦部結構。
術前癲癇史是術后早期癲癇發作的最危險因素之一。本研究顯示,術前無癲癇史的患者術后早期癲癇發作的風險僅為有癲癇史者的0.198倍。術前癲癇史患者在其腦組織內已經形成致癇灶,該類人群是癲癇發作的易感人群,即使腫瘤被切除,其致癇灶周圍腦組織的逐漸萎縮粘連仍會誘發癲癇發作[10]。因此,在患者耐受的情況下,臨床手術中提倡連同致癇灶一并切除。腫瘤病理級別與術后早期癲癇的發生呈負相關,病理級別越高的腫瘤,其生長速度過快,浸潤性生長明顯,出血、壞死等普遍,腫瘤組織與正常組織混雜,破壞神經纖維、投射纖維及神經元回路,干擾神經元過度放電現象的發生[11]。本研究顯示,病理級別越高者,癲癇發生率越低,OR 值為0.695。術后早期癲癇好發于額顳葉腫瘤患者,額葉體積大,額顳葉神經元的異常放電可擴展到下丘腦、基底節等部位,誘發癲癇發作[12-13]。其他部位癲癇發作的風險是額顳葉的0.833倍。腫瘤較大的患者,更容易壓迫正常腦組織,導致周圍腦神經缺血缺氧、代謝紊亂,細胞內外離子濃度失調,使癲癇發作風險升高[14]。本研究顯示,隨著腫瘤的增大,癲癇發作風險升高,OR 值為2.552。瘤周水腫由腫瘤侵襲所致,瘤周水腫帶越寬,癲癇發生率越高。本研究發現,瘤周水腫帶寬>2cm 者術后早期癲癇發作的風險是帶寬≤2cm 者的2.048倍。水腫累及瘤周星形膠質細胞后,細胞攝取谷氨酸等遞質的能力下降,神經興奮性增加;調節突觸活動的能力受阻后,影響膜離子通道及細胞內外離子濃度,神經元去極化,導致癲癇發作[15]。
綜上所述,術前癲癇史、病理級別、腫瘤位置、腫瘤大小及瘤周水腫均是腦膠質瘤術后早期癲癇發作的危險因素。臨床中應針對上述危險因素,采取有效干預措施,降低術后早期癲癇的發生率,改善預后,提高患者生活質量。
[1] Dolecek TA,Propp JM,Stroup NE,et al.CBTRUS statistical report:primary brain and central nervous system tumors diagnosed in the United States in 2005-2009[J].Neuro Oncol,2012,14(5):21-49.[2] 孫瑞玲,牛廣明,孫寶泉.腦膠質瘤的治療現狀[J].內蒙古民族大學學報:自然科學版,2011,26(2):226-228.
[3] 湯漢心.腦膠質瘤患者72例手術療效觀察[J].中國現代藥物應用,2011,5(6):18-19.
[4] Wisniewski JR.Mass spectrometry-based proteomics:principles,perspectives,and challenges[J].Arch Pathol Lab Med,2008,132(10):1 566.
[5] 公方和,王國良,王偉民.腦膠質瘤術后晚期癲癇發生的危險因素分析[J].中華神經外科疾病研究雜志,2012,11(1):66-68.
[6] 劉建軍.42例缺血性卒中后癲癇發作危險因素探討[J].臨床醫藥實踐,2011,20(7):483-485.
[7] 張鵬,盧穎.腦膠質瘤術后早期癲癇發作的相關因素分析[J].中國實用神經疾病雜志,2014,17(7):68-70.
[8] 桂學寶,傅先明,牛朝詩,等.幕上膠質瘤術后早期癲癇發作危險因素分析[J].立體定向和功能性神經外科雜志,2012,25(5):288.
[9] 趙東暉,李慶軍,何建芳,等.頭顱MR、DWI、MRS、術中快速冰凍與腦膠質瘤病理分級對比[J].中國實用神經疾病雜志,2011,14(11):4-7.
[10] You G,Sha ZY,Yan W,et al.Seizure characteristics and outcomes in 508Chinese adult patients undergoing primary resection of low-grade gliomas:a clinicopathological study[J].Neuro Oncol,2012,14(2):230-241.
[11] 張眉,裘五四,姜啟周.腦膠質瘤患者術后復發的相關影響因素探討[J].中國現代醫生,2013,51(22):11-13.
[12] 胡鈞濤,呂艷霞,王輝,等.腦膠質瘤術后癲癇發生的影響因素分析[J].陜西醫學雜志,2014,43(4):471-473.
[13] 張雪峰,高潔,王亮,等.MRS及DWI在腦膠質瘤中的應用價值[J].中國實用神經疾病雜志,2013,16(24):6-8.
[14] 韋軍葆,朱小東,陳龍,等.133例腦膠質瘤患者預后因素分析[J].重慶醫學,2013,42(32):3 908-3 910.
[15] 常亮,張學新,蘇君,等.腦膠質瘤致癲癇發作的危險因素分析[J].現代腫瘤醫學,2011,19(1):23-25.

