益氣散結消臌湯配合西藥治療乙肝肝硬化腹水的臨床觀察
蔣兆榮 顧生旺 劉歡 葛琴
(1.中國人民解放軍第八二醫院,江蘇淮安223001;2.江蘇省淮安市腫瘤醫院,江蘇淮安223300)
益氣散結消臌湯配合西藥治療乙肝肝硬化腹水的臨床觀察
蔣兆榮1顧生旺1劉歡1葛琴2
(1.中國人民解放軍第八二醫院,江蘇淮安223001;2.江蘇省淮安市腫瘤醫院,江蘇淮安223300)
目的觀察益氣散結消臌湯配合西藥治療乙肝肝硬化腹水的臨床療效。方法將乙肝肝硬化腹水患者80例隨機分為觀察組和對照組,各40例。兩組患者均給予西醫常規治療及生活指導,觀察組在此基礎上加用自擬益氣散結消臌湯治療。兩組均連續治療3個月。結果觀察組臨床總有效率為90.00%,高于對照組的70.00%(P<0.05);治療后兩組肝功能指標較治療前均有不同程度的改善(P<0.05),觀察組血清丙氨酸氨基轉移酶、天冬氨酸氨基轉移酶、總膽紅素降低較對照組更為顯著(P<0.05);白蛋白組間差異無統計學意義(P>0.05);治療后兩組前后門靜脈、脾靜脈血管內徑及門靜脈、脾靜脈血流量較治療前均有不同程度的降低(P<0.05);治療期間兩組不良反應發生率相當,差異不具有統計學意義(P>0.05)。結論益氣散結消臌湯配合西藥治療乙肝肝硬化腹水效果顯著,可明顯改善肝功能,降低門脈壓力,糾正血流動力學紊亂。
益氣散結消臌湯乙肝肝硬化腹水肝功能門靜脈高壓
病毒性肝炎是導致門靜脈肝硬化發生的主要因素之一,據調查,我國肝硬化占肝病總發病率的16%,其中約80%的患者與乙型肝炎病毒感染有關[1]。腹水是肝功能失代償的常見臨床表現,也是預后不良的指標之一,其形成增加了上消化道出血、肝性腦病、腎功能衰竭等風險[2]。乙肝肝硬化腹水屬中醫學“臌脹”范疇,是中醫四大危重癥之一。中醫認為本病的基本特征為“本虛標實”,治療應從整體觀念出發,結合辨證施治,做到瀉實而不忘虛,補虛而不忘實。目前,西醫治療肝硬化腹水,雖短期療效顯著,但易誘發肝性腦病、上消化道出血等并發癥。近年來中醫藥結合西醫常規治療肝硬化腹水已成為臨床研究熱點。據報道[3],中醫治療肝腹水在改善肝功能、促進腹水吸收、減輕癥狀、安全性等方面具有獨特的優勢。筆者采用自擬益氣散結消臌湯配合常規西藥治療乙肝肝硬化腹水患者,取得了較好的療效,現報告如下。
1 資料與方法
1.1病例選擇所有患者西醫標準均符合《病毒性肝炎的診斷標準》[4]中有關乙型病毒性肝炎肝硬化的診斷標準。并依據《2010年歐洲肝硬化腹水臨床實踐指南》[5]分級標準進行分級。中醫診斷及辨證標準參照《中醫內科學疾病診療常規》[6]中臌脹的診斷及辨證標準。納入標準:1)符合上述診斷標準;2)肝硬化腹水失代償期2級(中度);3)凝血酶原時間≤17 s;4)血清肌酐<256 μmol/L;5)血清-腹水白蛋白梯度≥1.1g/dL;6)簽署知情同意書。排除標準:1)排除經檢查疑似肝臟腫瘤或其他臟器腫瘤者;2)排除細菌性、癌性、心源性、腎源性、血管性、結核性等其他性質腹水;3)伴有肝性腦病、上消化道出血者、肝腎綜合征、腎功能衰竭等嚴重并發癥者;4)合并嚴重心腦血管疾病、腎病、內分泌等疾病者;5)妊娠或哺乳期婦女;6)對本研究藥物成分過敏患者。
1.2臨床資料選取2013年1月至2015年1月本院收治的乙肝肝硬化腹水患者80例,按隨機數字表法分為對照組和觀察組,各40例。觀察組腹水病程3~36個月,對照組腹水病程3~35個月。兩組患者在性別、年齡、腹水病程方面均無顯著差異(P>0.05),見表1。

表1 兩組患者臨床資料比較
1.3治療方法兩組均給予臥床休息、低鹽高蛋白飲食、控制水攝入量等生活指導及核苷酸抗病毒治療。對照組給予注射用還原型谷胱甘肽(重慶藥友制藥有限責任公司,規格:0.6 g,批準文號:國藥準字H19991067)1.2~1.8 g加入250 mL 5%葡萄糖注射液靜滴,每日1次;呋塞米片(邯鄲市冀南制藥有限公司,規格:20 mg,批準文號:國藥準字H13020898)每次20 mg,每天2次,口服等常規治療。血清白蛋白低于30 g/L者,給予人血白蛋白(深圳市衛武光明生物制品有限公司,規格:2 g/瓶,批準文號:國藥準字S10960057);合并感染者給予抗感染治療。觀察組在對照組常規治療的基礎上加用自擬益氣散結消臌湯治療。組方:黃芪30 g,黨參15 g,炒白術20 g,大腹皮15 g,丹參20 g,當歸12 g,豬苓、茯苓各15 g,澤瀉15 g,白茅根20 g,五味子6 g,車前子12 g,鱉甲20 g,柴胡15 g,桂枝6 g,莪術10 g,甘草10 g。臨癥加減:濕熱偏甚者加茵陳蒿10 g,黃柏10 g,大黃6 g;肝腎陰虛者加沙參15 g,山茱萸肉10 g,菟絲子10 g,白芍15 g;脾腎陽虛者加干姜10 g,附子6 g,巴戟天10 g;兩脅脹痛者加青皮、郁金、香附各10 g;腹脹明顯者加厚樸10 g,佛手、砂仁各15 g,雞內金20 g;伴黑便、嘔血者去丹參、莪術加茜草12 g,仙鶴草20 g,側柏葉15 g。每日1劑,水煎,早、晚兩次頓服。兩組連續治療3個月。
1.4觀察指標檢測兩組治療前后肝功能指標,包括血清丙氨酸氨基轉移酶(ALT)、天冬氨酸氨基轉移酶(AST)、總膽紅素(TBil)、白蛋白(ALB),并進行比較分析;檢測并計算治療前后門靜脈、脾靜脈血管內徑(PVD、SVD)及門靜脈、脾靜脈血流量(PVQ、SVQ)進行門靜脈血流動力學評估。觀察兩組治療前后腹圍、24 h尿量的變化,并記錄治療期間不良反應的發生情況。
1.5療效標準臨床療效評價標準:臨床緩解:腹水及肢體水腫完全消退,B超檢查陰性;主要癥狀消失,24 h尿量≥1200 mL以上,體質量、腹圍恢復至腹水出現前水平。顯效:腹水及肢體水腫大部分消退,B超檢查腹水減少≥50%;癥狀明顯改善,腹脹明顯減輕,24 h尿量≥1000 mL,體質量減輕≥2 kg,或腹圍縮小>5 cm。有效:腹水及肢體水腫有所消退,B超檢查腹水減少<50%;癥狀略有改善,腹脹略減輕,24 h尿量<1000 mL,體質量有所減輕但<2 kg,或腹圍縮小>3 cm但<5 cm。無效:腹水、體質量、腹圍、癥狀均無改善或加重者。總有效率=(臨床緩解+顯效)/總例數×100%。
1.6統計學處理采用SPSS17.0統計軟件分析。計量資料以±s)表示,并對數據采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1兩組患者臨床療效比較見表2。結果示觀察組總有效率為90.00%,對照組為70.00%,兩組比較,差異具有統計學意義(P<0.05)。
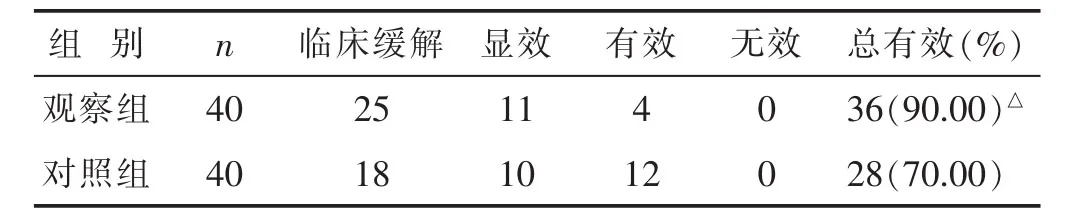
表2 兩組患者臨床療效比較(n)
2.2兩組患者治療前后腹圍及24 h尿量比較見表3。結果示治療前兩組患者的腹圍及24 h尿量均無顯著差異(P>0.05),具有可比性。治療后兩組患者的腹圍及24 h尿量較治療前均有明顯改善,差異具有統計學意義(P<0.05);治療后腹圍組間比較,差異不具有統計學意義(P>0.05);治療后觀察組24 h尿量明顯高于對照組,差異具有統計學意義(P<0.05)。
表3 兩組患者腹圍及24 h尿量比較(±s)
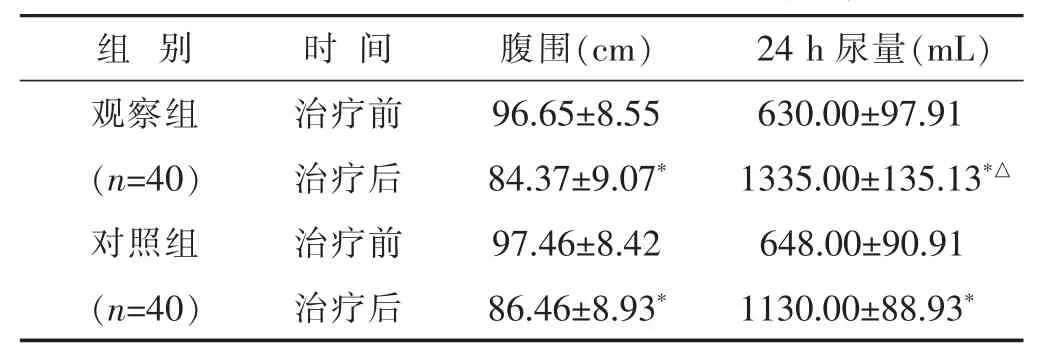
表3 兩組患者腹圍及24 h尿量比較(±s)
與本組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05。下同。
組別時間腹圍(cm)24 h尿量(mL)觀察組治療前96.65±8.55630.00±97.91(n=40)治療后84.37±9.07*1335.00±135.13*△對照組治療前97.46±8.42648.00±90.91(n=40)治療后86.46±8.93*1130.00±88.93*
2.3兩組患者治療前后肝功能指標比較見表4。治療前兩組患者肝功能指標無明顯差異(P>0.05)。治療后,兩組患者肝功能指標均有不同程度改善(P<0.05);其中,觀察組ALT、AST、TBil降低較對照組更為顯著(P<0.05),ALB組間無統計學差異(P>0.05)。
表4 兩組患者肝功能比較(±s)
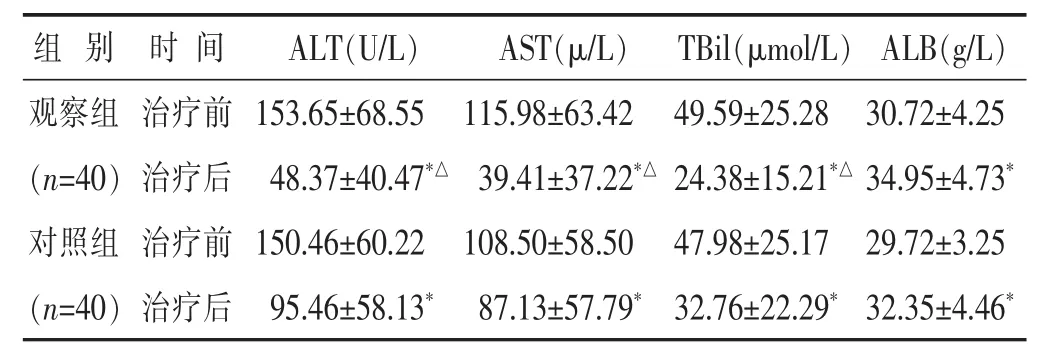
表4 兩組患者肝功能比較(±s)
組別時間ALT(U/L)AST(μ/L)TBil(μmol/L)ALB(g/L)觀察組治療前(n=40)治療后對照組治療前153.65±68.55115.98±63.4249.59±25.2830.72±4.25 48.37±40.47*△39.41±37.22*△24.38±15.21*△34.95±4.73*150.46±60.22108.50±58.5047.98±25.1729.72±3.25(n=40)治療后95.46±58.13*87.13±57.79*32.76±22.29*32.35±4.46*
2.4兩組患者治療前后門靜脈血流動力學比較見表5。結果示治療前兩組患者PVD、SVD、PVQ、SVQ水平無統計學差異(P>0.05)。治療后,兩組患者上述指標均較治療前有顯著降低(P<0.05),且觀察組較對照組改善更為明顯(P<0.05)。
表5 兩組門靜脈血流動力學比較(±s)
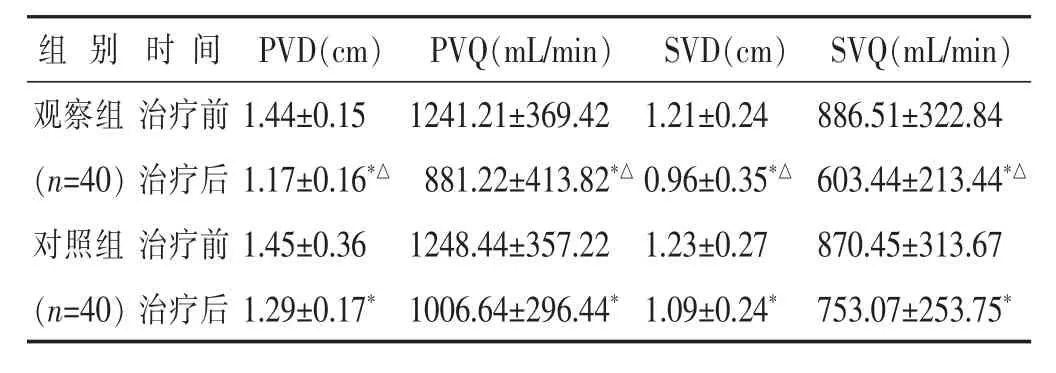
表5 兩組門靜脈血流動力學比較(±s)
組別時間PVD(cm)PVQ(mL/min)SVD(cm)SVQ(mL/min)觀察組治療前(n=40)治療后對照組治療前1.44±0.151241.21±369.421.21±0.24886.51±322.84 1.17±0.16*△881.22±413.82*△0.96±0.35*△603.44±213.44*△1.45±0.361248.44±357.221.23±0.27870.45±313.67(n=40)治療后1.29±0.17*1006.64±296.44*1.09±0.24*753.07±253.75*
2.5兩組不良反應發生率比較結果為治療過程中,觀察組有1例出現惡心,1例頭暈,不良反應發生率為5.00%;對照組有2例惡心,1例頭痛,不良反應發生率為7.50%。兩組比較,差異無統計學意義(P>0.05)。
3 討論
乙肝病毒感染引發細胞免疫反應,隨著病情的發展,肝細胞損傷壞死、肝纖維化增生,會形成假小葉,最終導致門脈高壓和肝功能受損。而門脈高壓、低蛋白血癥是腹水形成的始動因素。2級乙肝肝硬化腹水的臨床治療以利尿劑為主要治療措施。但易引發低鈉、鉀血癥,代謝性低氯性堿中毒,低血容量等,最終導致腎功能衰竭。
肝硬化腹水屬于中醫學“臌脹”范疇,其發病機制為人體正氣虛弱,久則損及肝脾腎臟,致使氣、血、水互結于腹中,瘀血內停,氣機壅滯,水濕潴留[7]。病位責之肝脾,久則及腎。屬本虛標實之證,治療應標本兼顧,攻補兼施,以扶正為主,祛邪為輔,健脾益氣、疏肝理氣、行血利水。方中以黨參、茯苓、白術、甘草(四君)加黃芪以健脾益氣、燥濕利水,以絕水之源;大腹皮、澤瀉、豬苓、白茅根、車前子健脾化濕、利水消腫;丹參、莪術活血化瘀,莪術可增鱉甲散結之效,又加當歸補血以防活血過度;鱉甲、五味子滋陰補肝,使利水而不傷陰,且鱉甲入肝脾血分,有軟堅散結之效,《本草綱目》云“鱉甲善能攻堅,又不損氣,陰陽上下有痞滯不除者,皆宜用之”;柴胡疏肝理氣;桂枝助陽化氣,又可防滋膩太過。諸藥合用,共奏益氣扶正、健脾燥濕、疏肝理氣、活血祛瘀、化濕利水、軟堅散結之功,正是補虛而不忘實,瀉實而不忘虛。且現代研究證實[8-10],黃芪可促進血清和肝臟蛋白質的更新,具有提高機體免疫力、保肝、利尿等作用;茯苓具有利尿、護肝作用;白術有一定提升白細胞作用,可糾正白球蛋白比例,促進鈉的排泄,此外還有利尿、保肝、抗凝抗菌等作用;丹參有保護肝細胞損傷,促進肝細胞再生,抗纖維化,改善腎功能作用;澤瀉有利尿,增加尿量的作用,可增加尿素與氯化物的排泄;莪術有改善肝臟微循環,抑制纖維細胞增殖作用;柴胡有較好的抗肝損傷、抗脂肪肝、降低轉氨酶,增加蛋白質生物合成等作用;鱉甲有促進肝細胞再生、修復作用,并能改善肝內微循環,抑制纖維增生,提高血紅蛋白含量。
在本次研究中,觀察組臨床總有效率優于對照組(P<0.05)。治療后兩組肝功能指標較治療前均有不同程度的改善(P<0.05);其中,觀察組ALT、AST、TBil降低較對照組更為顯著,差異具有統計學意義(P<0.05);治療后兩組SVD、SVQ、PVD、PVQ較治療前均有不同程度的降低,差異具有統計學意義(P<0.05)。治療期間兩組不良反應發生率相當(P>0.05)。
綜上所述,益氣散結消臌湯配合西藥治療乙肝肝硬化腹水效果顯著,可明顯改善肝功能,降低門脈壓力,糾正血流動力學紊亂,具有臨床推廣價值。
[1]應楹,張常晶,姚定康,等.肝硬化病因流行病學研究進展[J].人民軍醫,2001,44(10):594-596.
[2]貝光明,李海強,韋剛,等.肝硬化腹水形成機制及治療的研究進展[J].中國臨床新醫學,2011,4(7):677-680.
[3]楊富志.益氣散結消水湯治療肝硬變腹水臨床研究[J].中醫學報,2012,27(8):1016-1018.
[4]夏莉,祝峻峰.肝硬化腹水的中醫藥診治進展[J].重慶醫學,2013,42(32):3961-3963,3969.
[5]王菲,王炳元.2010年歐洲肝硬化腹水臨床實踐指南介紹[J].中華肝臟病雜志,2010,18(12):951-954.
[6]朱文峰.中醫內科學疾病診療常規[M].長沙:湖南科技出版社,1999:401.
[7]中華中醫藥學會脾胃病分會.肝硬化腹水中醫診療規范專家共識意見(2011年,海南)[J].中國中西醫結合雜志,2012,32(12):1692-1696.
[7]李小紅,葉軍.中醫及中西醫結合治療肝硬化研究進展[J].實用中醫內科雜志,2011,25(12):49-51.
[8]高學敏.中藥學[M].北京:中國中醫藥出版社,2007:77,212,215,322,340,429.
[9]白明學.白術的現代藥理研究與臨床新用[J].中國中醫藥現代遠程教育,2008,6(6):609-610.
[10]李彬,郭力城.鱉甲的化學成分和藥理作用研究概況[J].中醫藥信息,2009,26(1):25-27.
R575.2
B
1004-745X(2015)11-2000-03
10.3969/j.issn.1004-745X.2015.11.040
2015-05-09)

