675株多重耐藥菌的分布及耐藥譜分析
龐載元 敖茂程 吳賢麗 華毅
(攀枝花市中心醫院,四川攀枝花617067)
675株多重耐藥菌的分布及耐藥譜分析
龐載元敖茂程吳賢麗華毅
(攀枝花市中心醫院,四川攀枝花617067)
目的:了解我院多重耐藥菌的分布和流行情況,為控制和預防提供依據。方法:采用Whonet 5.6軟件對我院2014年臨床分離的675株多重耐藥菌的分布和耐藥譜進行分析。結果:耐碳青霉烯鮑曼不動桿菌(CR-AB)耐藥譜型1(89株)和耐甲氧西林金黃色葡萄球菌(MRSA)兩個耐藥譜型(15株)存在流行趨勢,主要分布在ICU、神經科和呼吸科,標本主要來源于痰。結論:我院應加強對CR-AB和MRSA的監測管理,除了實施常規的隔離防護措施以外,要特別加強對呼吸機插管類的使用管理。
多重耐藥菌;臨床分布;耐藥譜分析
隨著細菌的耐藥問題日趨嚴重,多重耐藥菌的監控管理已納入醫院的常規工作。由于細菌的耐藥譜型與耐藥基因型存在關聯[1-4],通過對多重耐藥菌進行耐藥譜型分析及觀察不同時間在科室和標本中的分布,可以初步判斷多重耐藥菌是否存在流行趨勢和感染爆發問題,還可以分析存在的危險因素。本研究對我院2014年監測的675株多重耐藥菌進行了相關分析,期望能為加強多重耐藥菌的監控管理,積極預防醫院感染爆發提供參考。
1 材料與方法
1.1菌株來源
2014年1-12月,從我院臨床送檢的各種標本中分離的675株多重耐藥菌(已去除同一患者分離的重復菌株)。
1.2標準菌株
大腸埃希菌ATCC25922,銅綠假單胞菌ATCC 27853,肺炎克雷伯菌ATCC700603,金黃色葡萄球菌ATCC29213,糞腸球菌ATCC29212,均來自四川省臨床檢驗中心。
1.3菌株鑒定和藥敏試驗
采用法國梅里埃公司生產的Vitek2 compact全自動微生物鑒定和藥敏分析系統對分離菌株進行鑒定及藥敏試驗。鑒定卡型號為GN,GP,藥敏卡型號為AST GN13,AST GP67,藥敏試驗結果判定根據臨床實驗室標準化協會(CLSI)2012版標準。
1.4耐藥譜型劃分
根據不同耐藥機制,選擇有代表性的抗菌藥作敏感和耐藥(含中介)劃分,見表1。
1.5統計學處理
數據采用Whonet 5.6軟件進行統計分析(表中數據已剔除重復菌株)。
2 結果
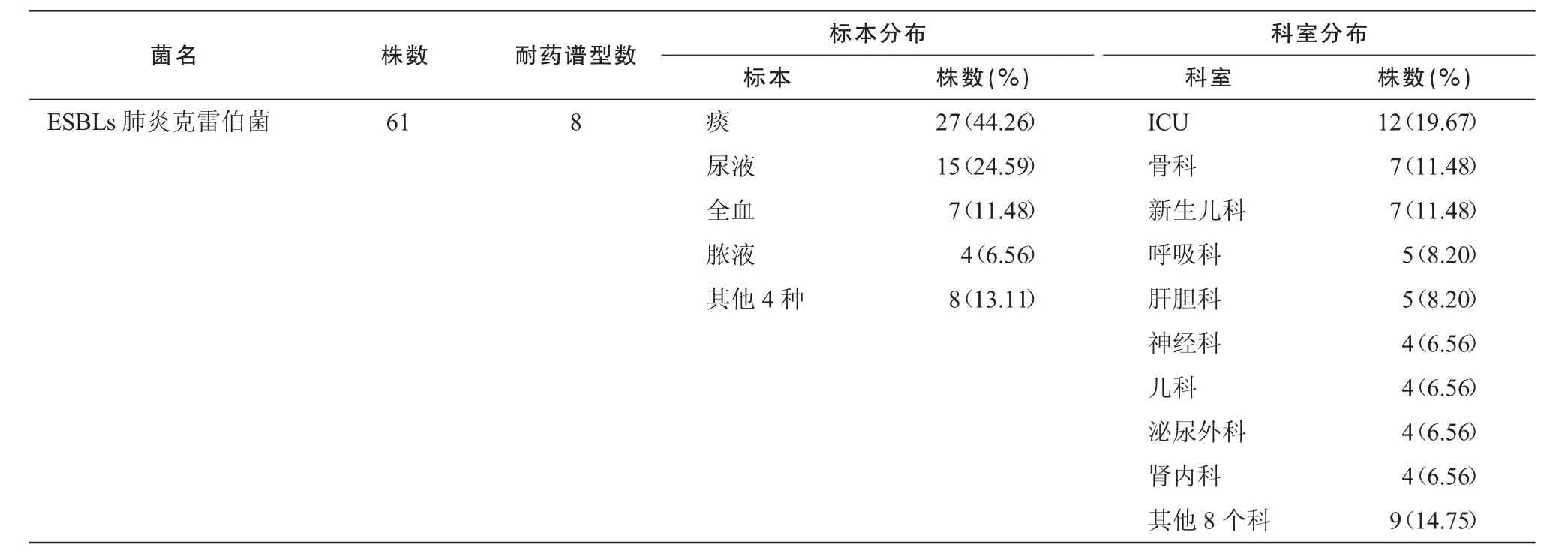
耐碳青霉烯鮑曼不動桿菌(CR-AB)126株,標本分布情況從高至低依次為痰77.78%,全血6.35%,分泌物4.76%,引流液3.17%,腦脊液和尿液2.38%,劃分為3個耐藥譜型,以譜型1為主,存在流行趨勢;耐甲氧西林金黃色葡萄球菌(MRSA)89株劃分為12個耐藥譜型,有2個表型存在流行趨勢;多重耐藥銅綠假單胞菌(MDR-PA)37株劃分為6個耐藥譜型;耐萬古霉素腸球菌(VRE)4株劃分為4個耐藥譜型;產超廣譜β-內酰胺酶(ESBLs)大腸埃希菌358株劃分為24個耐藥譜型;ESBLs肺炎克雷伯菌61株劃分為8個耐藥譜型,其分布見表2~3。
CR-AB,MRSA耐藥譜劃分見表1,1個月內存在流行趨勢的只有CR-AB和MRSA,見表4~5,其他多重耐藥菌耐藥譜型劃分與表1相似,由于在1個月內相同科室耐藥譜相同的菌株未出現3例,略記。
3 討論

表1 CR-AB,MRSA耐藥譜劃分
675株多重耐藥菌的分布,從表2~3可見,126株CR-AB標本主要來源于痰,占77.78%,其他標本所占比例遠低于痰,與文獻[5-6]報道相似,科室分布以ICU、神經科、呼吸科為主,分別占57.94%,15.87%,8.73%。有文獻報道碳青霉烯類耐藥鮑曼不動桿菌存在同源菌流行問題[7-10]。在我院CR-AB有相同耐藥譜,同一科室1個月內出現3例及以上的分布中(表4),耐藥譜型1有89例,存在流行趨勢,主要分布在ICU(77.53%)、神經科(15.73%)和呼吸科(6.74%),其他科室未出現,標本分布也主要為痰(87.64%)。有文獻報道,鮑曼不動桿菌醫院感染暴發的主要原因為非一次性使用呼吸機回路[11],這可能與呼吸機的濾氣裝置及通氣管道被污染有關。從我院CR-AB的分布來看,主要分布在ICU、神經科和呼吸科,這些科室使用呼吸機的頻率較高,與文獻的報道較為吻合。鮑曼不動桿菌不但對廣譜抗菌藥物耐藥嚴重,而且據文獻報道耐消毒劑基因的攜帶率也較高[12],容易以生物膜形式定植,常規消毒清洗難以奏效,需要引起足夠重視!
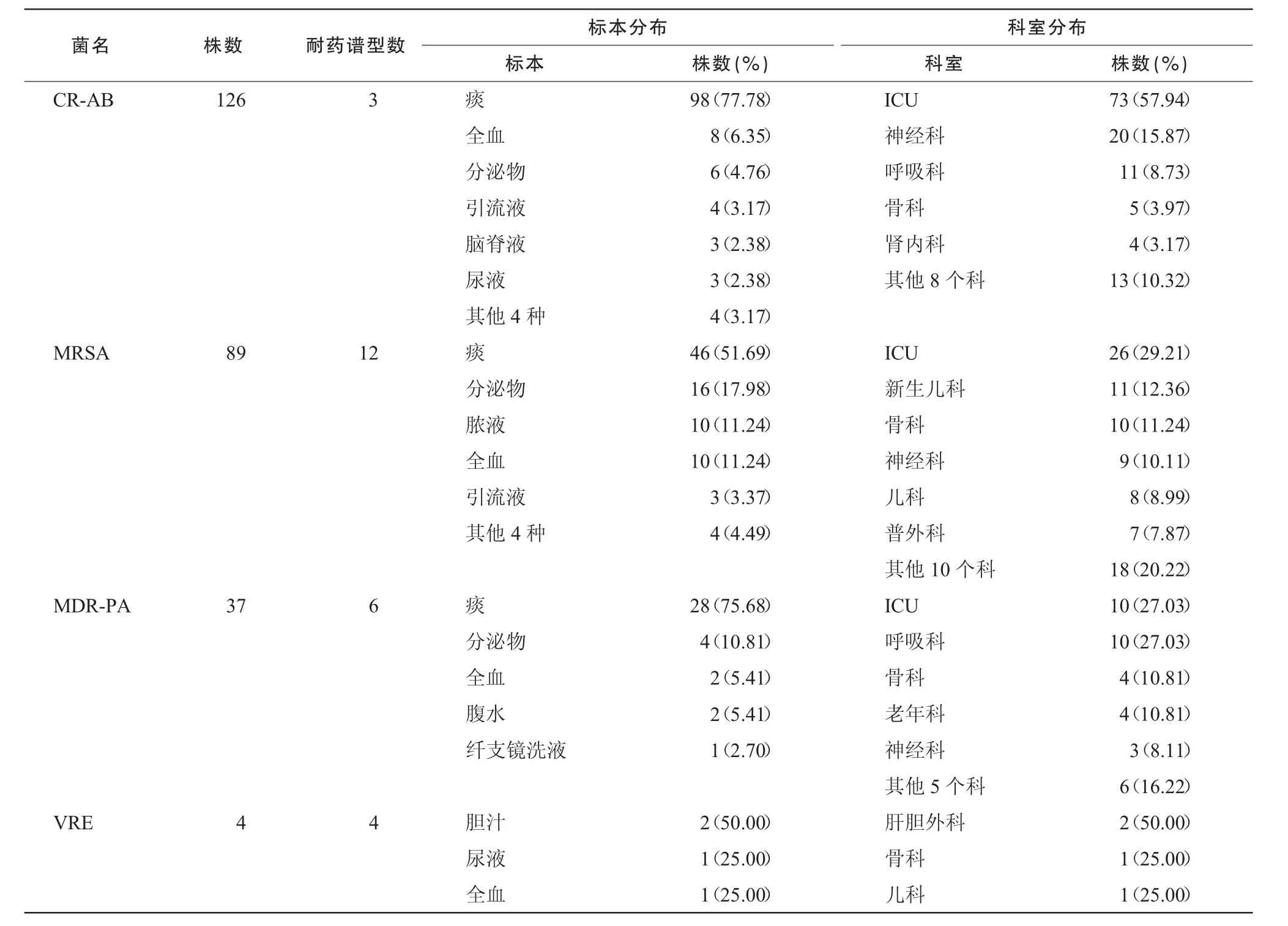
表2 256株多重耐藥菌的分布
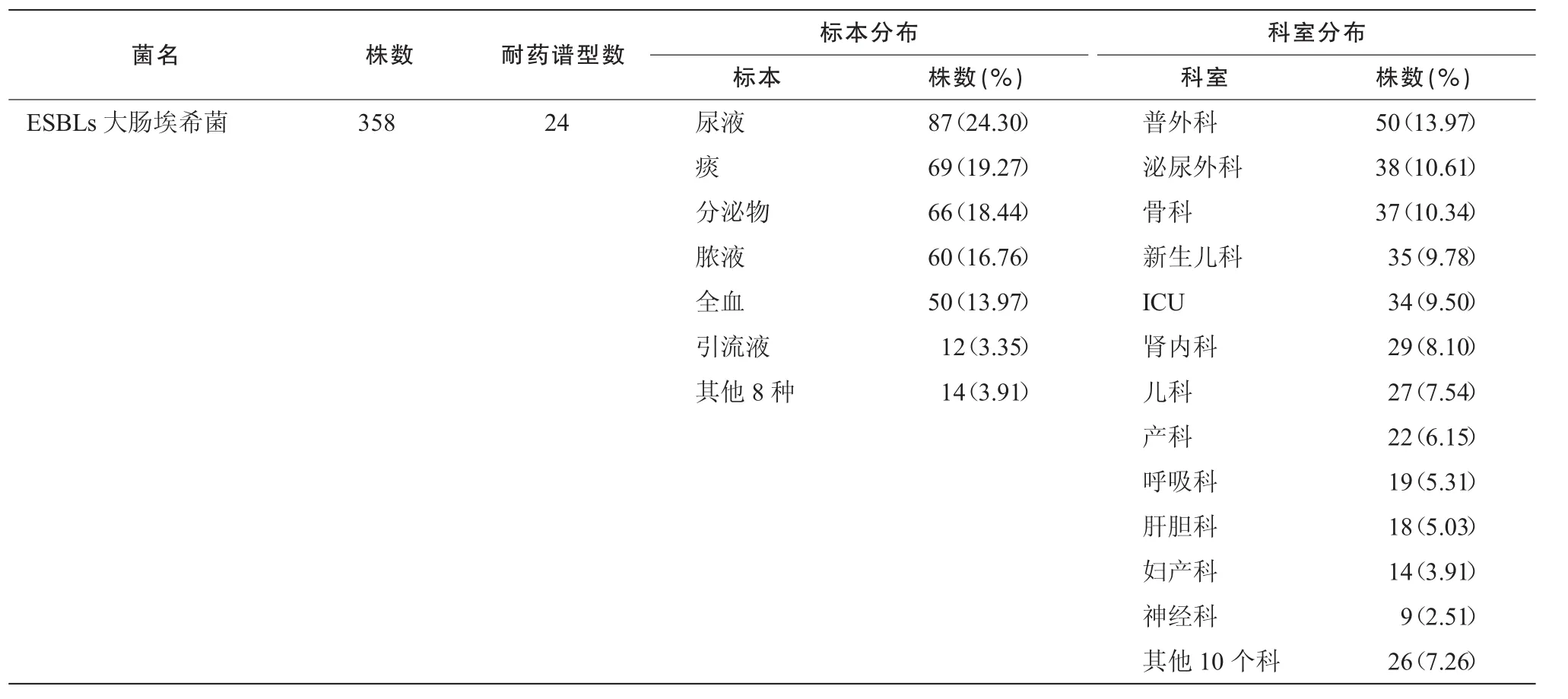
表3 419株ESBLs陽性菌株的分布
續表3

表4 CR-AB相同耐藥譜型同一科室1個月內出現3例及以上的分布
續表4
89株MRSA標本來源以痰、分泌物、膿液、血液為主,分別占51.69%,17.98%,11.24%,11.24%,與文獻[13]報道相似,科室分布以ICU、新生兒科、骨科、神經科為主,分別占29.21%,12.36%,11.24%,10.11%(表2)。在我院MRSA有相同耐藥譜,同一科室1個月內出現3例及以上的分布中(表5),有兩個耐藥譜型(15例)存在流行趨勢問題,科室主要分布在ICU,標本主要來源于痰,與CR-AB的情況類似。
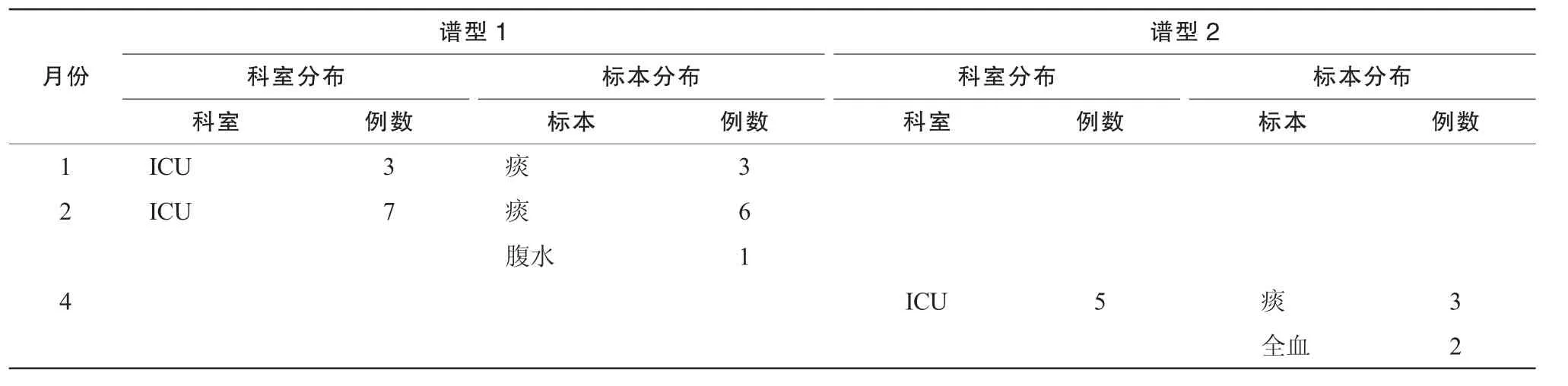
表5 MRSA相同耐藥譜型同一科室1個月內出現3例及以上的分布
37株MDR-PA標本來源以痰、分泌物為主,分別占75.68%,10.81%,科室分布以ICU、呼吸科為主,各占27.03%(表2),與文獻[14]報道相似;ESBLs大腸埃希菌358株,標本來源以尿液、痰、分泌物、膿液、全血為主,分別占24.30%,19.27%,18.44%,16.76%,13.97%;科室分布以普外科、泌尿外科、骨科、新生兒科、ICU為主,分別占13.97%,10.61%,10.34%,9.78%,9.50%;ESBLs肺炎克雷伯菌61株,標本來源以痰、尿液、全血為主,分別占44.26%,24.59%,11.48%,科室分布以ICU、骨科、新生兒科為主,分別占19.67%,11.48%,11.48%(表3)。
通過對我院675株多重耐藥菌的分布和耐藥譜的分析發現,只有CR-AB和MRSA存在流行趨勢,而其他多重耐藥菌未見。CR-AB和MRSA耐藥程度高,治療用藥非常有限,一旦感染容易造成嚴重問題。我院應加強對CR-AB和MRSA的監測管理,除了實施常規的隔離防護措施以外,要特別加強對呼吸機插管類的使用管理(包括帶菌監測、消毒及消毒效果監測)。
[1]姜德波,欒林,呂銳,等.HAP鮑曼不動桿菌耐藥譜型與IRSPCR基因型關聯性研究[J].交通醫學,2009,23(4):340-343.
[2]余方友,李美蘭,林曉梅,等.耐甲氧西林金黃色葡萄球菌的SCCmec基因型及耐藥譜研究[J].中華微生物學和免疫學雜志,2006,26(6):543.
[3]周玉美,魏蓮花,鄒鳳梅,等.耐甲氧西林金黃色葡萄球菌SCCmec分型及同源性研究[J].中華醫院感染學雜志,2014,24(5):1041-1043.
[4]李靜,胡志東,田彬,等.應用DiversiLab系統對肺炎克雷伯菌進行同源性分析[J].天津醫藥,2013,41(11):1076-1078.
[5]李文青,吳偉元,盧月梅,等.碳青霉烯不敏感鮑曼不動桿菌耐藥性與碳青霉烯酶耐藥基因檢測[J].實用預防醫學,2013,20(5):549-552.
[6]羅湘蓉,李紅凌,何平,等.鮑曼不動桿菌的感染分布及耐藥性分析[J].檢驗醫學與臨床,2012,9(10):1248-1249.
[7]陳藝升,應春妹,李永麗.2011至2013年仁濟醫院神經外科病房分離的鮑曼不動桿菌的耐藥性變遷與同源性分析[J].檢驗醫學,2014,29(9):909-912.
[8]羅湘蓉,李恒翠,袁軍,等.ICU患者分離的耐亞胺培南鮑曼不動桿菌同源性及耐藥機制[J].中國醫科大學學報,2014,43(7):612-614.
[9]梁偉,鄒明祥,鄔靖敏,等.長沙地區臨床分離碳青霉烯類耐藥鮑曼不動桿菌的分子流行病學特征[J].中南大學學報(醫學版),2012,37(5):521-526.
[10]蘇運欽,葉聰秀,車玉傳,等.多位點序列分型技術在鮑曼不動桿菌同源性分析中的應用[J].中國抗生素雜志,2013,38(5):360-362.
[11]王國琴,古滿平.重癥監護病房鮑曼不動桿菌醫院感染暴發調查與對策分析[J].檢驗醫學與臨床,2014,11(6):744-746.
[12]鐘海波,伍曉鋒,林健濂,等.廣州三所醫院鮑曼不動桿菌攜帶耐消毒劑基因及耐藥基因的調查[J].中國醫藥,2014,9(4):575-579.
[13]鄭恩金.132株耐甲氧西林金黃色葡萄球菌的臨床分布及耐藥性變遷分析[J].醫學檢驗與臨床,2014,25(1):36-38.
[14]呂平.多重耐藥銅綠假單胞菌醫院感染分布及耐藥性分析[J].基層醫學論壇,2014,18(31):4261-4262.
Analysis of Distribution and Drug-resistant Spectrum of 675 Strains of Multiple Resistant Bacteria
Pang Zaiyuan,Ao Maocheng,Wu Xianli,Hua Yi
(Central Hospital of Panzhihua City,Sichuan Panzhihua 617067,China)
Objective:To understand the distribution and prevalence of the multiple resistant bacteria in our hospital and to provide an evidence for the control and prevention of multiple resistant bacteria.Methods:The distribution and drug-resistant spectrum of 675 strains of multi-drug resistant bacteria isolated from our hospital in 2014 were analyzed by Whonet 5.6.Results:There were two kinds of bacteria in the epidemic trend,one was the resistant spectrum type 1(89 strains)of carbapenem-resistant Acinetobacter baumannii(CR-AB),and the other was two kinds of drug resistance spectrum(15 strains)of methicillin-resistant Staphylococcus aureus(MRSA),which mainly distributed in ICU,neurology and respiratory departments,and the main source of the specimen was sputum.Conclusion:The monitoring and management of MRSA and CR-AB should be strengthened.In addition to the implementation of conventional isolation and protection measures,and special attention should be paid to the use and management of medical devices such as ventilator incubation.
Multiple Resistant Bacteria;Clinical Distribution;Drug-resistant Spectrum Analysis
10.3969/j.issn.1672-5433.2015.09.005
2015-06-20)
龐載元,男,副主任技師。主要從事臨床微生物檢驗工作。E-mail:yangfan621225@qq.com

