開腹與腹腔鏡子宮肌瘤剝除術的近期療效對比
周群英
(六安市第二人民醫院微創婦科,安徽六安 237000)
子宮肌瘤,又稱子宮平滑肌瘤,是女性的生殖系統中一種常見的良性腫瘤,臨床多無癥狀,少數表現為陰道出血,多發生于育齡階段的婦女[1]。子宮肌瘤的傳統手術方法多行開腹子宮肌瘤剝除術,創傷較大。伴隨著目前微創手術的不斷發展及人們對子宮肌瘤認知的不斷深入,腹腔鏡子宮肌瘤剔除術逐漸顯示出明顯的微創優勢[2]。本研究對腹腔鏡子宮肌瘤剝除術與開腹子宮肌瘤剝除術進行對照研究,回顧性分析2011年3月—2014年12月于我院行子宮肌瘤剝除術的患者97例,現將結果報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2011年3月—2014年12月于我院行子宮肌瘤剝除術的患者97例,其中50例患者行腹腔鏡手術(腹腔鏡組),47例患者行開腹子宮肌瘤剝除術(對照組)。腹腔鏡組:患者年齡 27~44歲,平均年齡(36.71±2.21)歲,單發肌瘤 31例,多發肌瘤 19例;對照組患者的年齡28~46歲,平均年齡(37.15±2.63)歲,單發肌瘤26例,多發肌瘤21例。行B超檢查獲得患者的肌瘤部位及數目情況,兩組子宮肌瘤患者的一般資料差異無統計學意義(P >0.05)。
1.2 納入及排除標準
1.2.1 患者納入標準 (1)因子宮肌瘤引起的腹痛、壓迫以及不孕癥患者;(2)肌瘤的數量≤3個,單個肌瘤直徑≤8 cm;(3)肌瘤位于子宮肌壁間或漿膜下;(4)術前已排除內膜病變和心肝肺腎等器官疾病患者;(5)已簽署知情同意書且無手術禁忌證。
1.2.2 患者排除標準 (1)有嚴重腹腔黏連或過度肥胖患者;(2)肌瘤位置較為特殊或肌瘤較多難以剝除干凈;(3)肌瘤巨大,直徑>8 cm;(4)子宮懷疑惡變或子宮脫垂者。
1.3 方法
1.3.1 腹腔鏡組 給予患者氣管插管全麻醉,常規的消毒、鋪巾,術前保留尿管。取膀胱結石位,將其臀部墊高并常規安置舉宮器,于患者臍下做10.0 mm的切口,常規將 CO2氣體注入至腹腔(腹內壓<14.0 mmHg)。經臍孔處放入套管,置入腹腔鏡進行探查病變,于下腹部的左右做穿刺處理。在子宮肌瘤周圍注射6 U的垂體后葉素(0.9%氯化鈉溶液10 mL稀釋),使用單極電鉗切開肌瘤所在的假包膜,采取抓鉗將肌瘤進行向外旋轉與牽拉,剝離肌瘤,采取雙極電凝止血,創面用可吸收線進行“8”字縫合。
1.3.2 對照組 患者術前麻醉、消毒及鋪巾等同腹腔鏡組,于下腹部行6~8 cm縱切口,準確定位并充分暴露子宮,行縱形或者梭形切口切除肌瘤后縫合瘤腔,并做逐層縫合。
1.4 觀察指標 兩組患者術中及術后指標主要包括:(1)手術時間;(2)術中出血量;(3)肛門排氣時間;(4)住院時間及住院費用;(5)術后并發癥;(6)術后疼痛情況等。采用視覺模擬評分量表(Visual Analogue Scale,VAS)評估患者術后1、3、6、12、24及48 h在安靜狀態下 VAS疼痛分值,對于疼痛劇烈無法忍受者(7~10分)給予小劑量氯胺酮全身靜脈麻醉。術后全部隨訪1~3個月,常規行婦科檢查和婦科B超檢查,以術后B超檢測發現子宮肌瘤為判斷復發的標準。
1.5 統計分析 將本次研究設計的數據錄入SPSS17.0行數據分析,組間比較行t檢驗,計數資料行卡方檢驗,計量資料用(±s)表示,P <0.05,差異具有統計學意義。
2 結果
2.1 兩組患者一般資料 與對照組相比,腹腔鏡組患者在年齡、肌瘤位置、類型、個數及肌瘤直徑之間的差異無統計學意義(P >0.05),結果見表1。
2.2 兩組患者的手術及術后情況對比 兩組患者的復發情況差異無統計學意義(χ2=0.151,P >0.05);與對照組相比,腹腔鏡組的住院費用較高且手術時間較長,差異具有統計學意義(t=11.058、4.707,均 P < 0.05);但在出血量、術后病率、肛門的排氣時間、離床時間、術后的住院時間方面均要低于對照組,差異具有統計學意義(均P<0.05),結果見表2。
表1 兩組患者一般情況比較(±s)
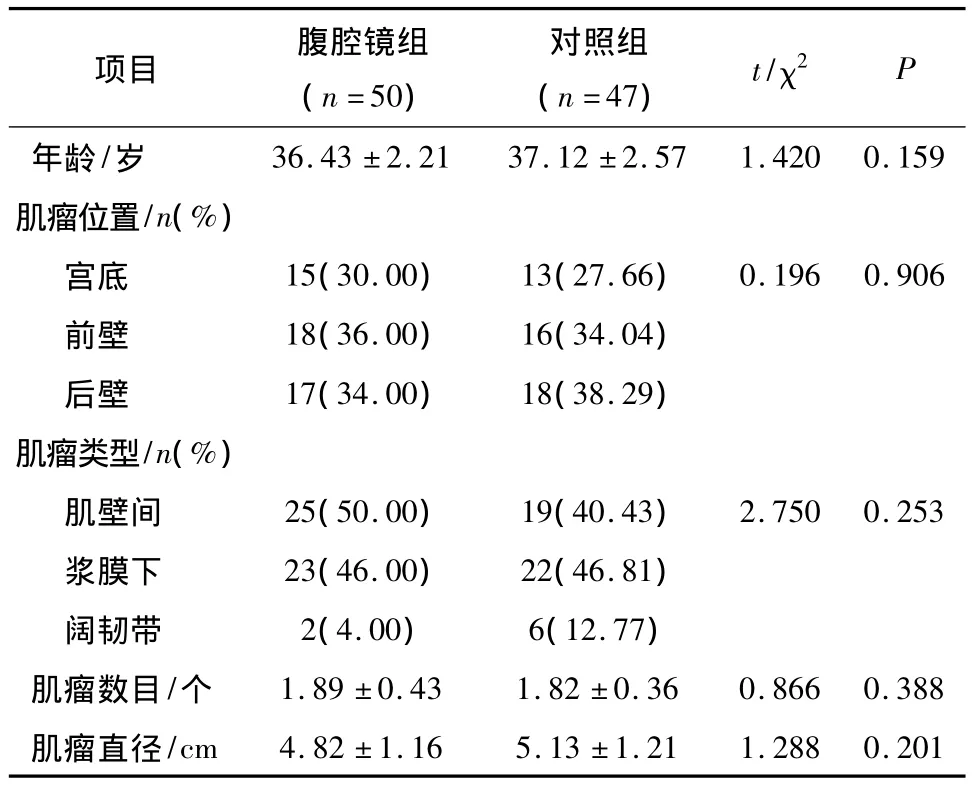
表1 兩組患者一般情況比較(±s)
項目 腹腔鏡組(n=50)對照組(n=47) t/χ2P年齡/歲36.43 ±2.21 37.12 ±2.57 1.420 0.159肌瘤位置/n(%)宮底 15(30.00) 13(27.66) 0.196 0.906前壁 18(36.00) 16(34.04)后壁 17(34.00) 18(38.29)肌瘤類型/n(%)肌壁間 25(50.00) 19(40.43) 2.750 0.253漿膜下 23(46.00) 22(46.81)闊韌帶 2(4.00) 6(12.77)肌瘤數目/個 1.89 ±0.43 1.82 ±0.36 0.866 0.388肌瘤直徑/cm 4.82 ±1.16 5.13 ±1.21 1.288 0.201
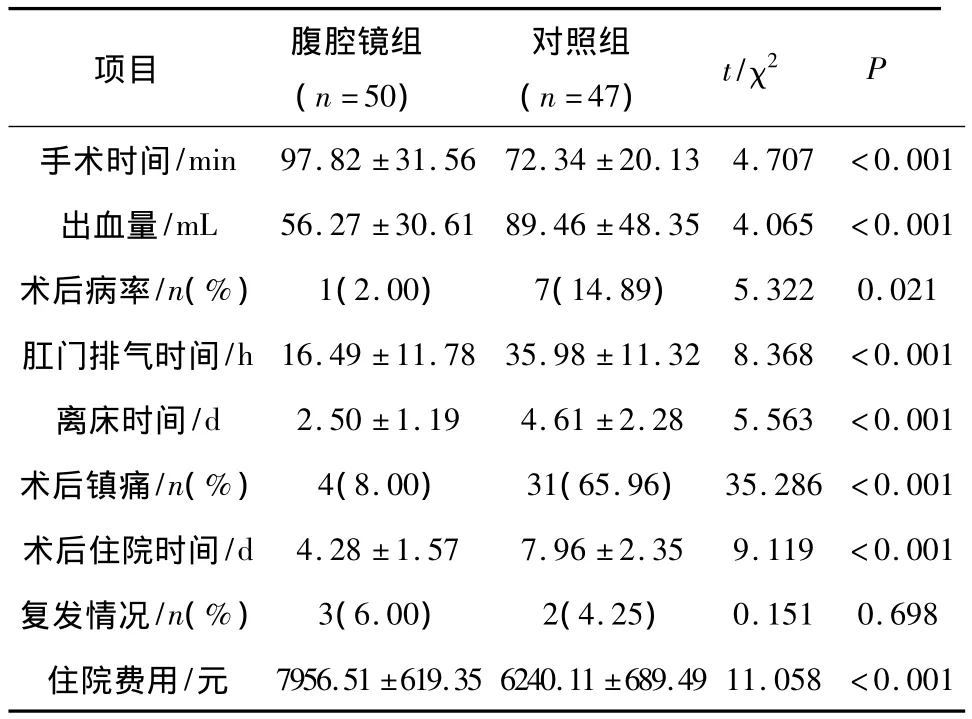
表2 兩組子宮肌瘤患者術中及術后情況比較
3 討論
子宮肌瘤是女性生殖系統中的常見良性腫瘤,根據肌瘤位置可分為漿膜下肌瘤、肌壁間肌瘤、黏膜下肌瘤等。在進行子宮肌瘤剝除術中需要注意在保留患者生育功能的同時,也要避免破壞子宮的正常的生理功能及盆腔結構的完整[3]。傳統子宮肌瘤剝除術雖應用廣泛,但由于開腹的創傷性大,因而存在患者術后的恢復時間長、術后疼痛嚴重及腹部瘢痕明顯、出血和感染發生的幾率較高等缺點[4-5]。相關研究顯示,腹腔鏡子宮肌瘤剝除術在治療子宮肌瘤方面效果良好,且具有創傷小、術后恢復快及住院時間短等諸多優點[6-7]。因而在婦科領域應用中受到醫生和患者的青睞,逐步取代了傳統的開腹手術成為了主要的手術方式[8]。
研究顯示,對于部分子宮肌瘤患者而言,子宮壁間或近黏膜下肌瘤過多(大于4個)或直徑過大(超過10 cm)會增加手術時的操作難度,手術時間及出血量明顯增加,是目前行宮腔鏡子宮肌瘤剝除術的禁忌證[9]。另外,肌瘤數量過多會使得肌瘤剔除干凈的難度增加,二次手術的風險較高[10]。本次研究中選取肌瘤數目不超過3個、肌瘤直徑不超過8 cm且無其他器質性病變的患者進行研究。結果顯示,在術中出血方面,腹腔鏡組患者明顯減少,其可能原因如下:(1)避免直接開腹過程中破壞血管,減少了出血量;(2)使用雙極迅速分離和凝固組織,止血快;(3)腹腔鏡結合氣腹能夠開闊視野,便于手術操作。
本研究的結果顯示,兩組患者術后復發情況差異不明顯,腹腔鏡組手術時間較開腹組延長,可能為臨床上對腹腔鏡下縫合技術對醫師的要求較高,不同經驗及水平的醫師手術操作時間差別較大[11]。此外,由于腹腔鏡手術的住院費較高,因此會導致部分患者因經濟原因而選擇傳統手術方式,但隨著社會的發展及醫療制度的改進與完善,腹腔鏡手術的普及率也會逐步增高。而在出血量、術后病率、肛門的排氣時間、離床時間、術后的住院時間均要低于對照組,顯示腹腔鏡手術治療子宮肌瘤的效果良好。與伍萍等[12]研究一致。
目前,腹腔鏡手術仍然存在一定局限性。對于多發性肌瘤并且有生育需求的年輕患者,行開腹手術時易發現肌壁間的小肌瘤,并且對切口的方向無特殊要求,能更好的恢復子宮形狀,保護子宮功能,降低術后的復發風險。綜上所言,在嚴格把控適應證的情況下,腹腔鏡子宮肌瘤剝除術具有創傷小、出血少及恢復快等優勢,值得臨床推廣。
[1]陳紅菊,尹 伶.子宮肌瘤病因學的研究進展[J].實用預防醫學,2012,19(6):959 -961.
[2]Hsiao SM,Lin HH,Peng FS,et al.Comparison of robot- assisted laparoscopic myomectomy and traditional laparoscopic myomectomy[J].Obstet Gynaecol Res,2013,39(5):1024 -1029.
[3]游艷琴,孟元光,李立安,等.腹腔鏡下假包膜內子宮肌瘤剔除術患者的預后和生育結局[J].南方醫科大學學報,2013,33(8):1185-1188.
[4]宋萌穎,李麗娜.腹腔鏡與小切口手術及傳統手術治療子宮肌瘤的臨床療效比較[J].山東醫藥,2014,54(17):66 -68.
[5]劉英姿,張 靚,劉 平,等.腹腔鏡手術和開腹手術治療巨大子宮肌瘤的臨床對比研究[J].河北醫學,2014,20(12):2009-2012.
[6]Nash K,Feinglass J,Zei C,et al.Robotic - assisted laparoscopic myomectomy versus abdominal myomectomy:a comparative analysis of surgical outcomes and costs[J].Arch Gynecol Obstet,2012,285(2):435-440.
[7]侯 征,熊光武.腹腔鏡子宮肌瘤剔除術中減少出血的方法[J/CD].中華臨床醫師雜志(電子版),2012,6(1):7 -9.
[8]楊春紅,岳 瑛.腹腔鏡治療子宮肌瘤的研究進展[J].中國婦幼保健,2013,28(10):1685 -1687.
[9]任思平.單發或多發子宮肌瘤腹腔鏡與宮腔鏡子宮肌瘤切除術的臨床療效[J].中國醫藥指南,2014,12(34):102 -103.
[10]李 群.開腹和腹腔鏡剔除子宮肌瘤的復發和受孕率比較分析[J].安徽醫藥,2014,18(6):1136 -1138.
[11]黃 鑫,張璐芳,侯 征,等.腹腔鏡下子宮肌瘤剔除術中子宮創面縫合方法的探討[J].中國微創外科雜志,2013,13(11):1005-1008.
[12]伍 萍.腹腔鏡與開腹子宮肌壁間肌瘤剔除手術的比較[J].河北醫學,2012,18(2):200 -202.

