糖尿病
——中國人的健康災難
北京聯合大學應用文理學院 米生權
中國疾病預防控制中心 趙文華
糖尿病
——中國人的健康災難
Diabetes - a health disaster of Chinese people
北京聯合大學應用文理學院 米生權
中國疾病預防控制中心 趙文華
全球糖尿病發病現狀
近年來,糖尿病發病率不斷攀升,糖尿病及其并發癥在許多國家已成為致死、致殘的主要原因之一。按照國際糖尿病聯盟(International Diabetes Federation,IDF)2013年公布的統計數字,目前全世界有3.82億人患有糖尿病,幾乎2/3的糖尿病患者居住在城市。還有3.16億糖耐量受損的人群,這些人如果不加干涉將會在未來很快發展成糖尿病患者。到2035年,全世界將有4.71億糖尿病患者。據世界衛生組織最新統計數字,在非洲,60歲以下人群76%的死亡是因為糖尿病引起的;在歐洲,兒童1型糖尿病的患病率為全球最高;在中東和北非,10個成年人中有1個患有糖尿病;在北美和加勒比地區糖尿病患者的人數到2035將增加60%;在東南亞,幾乎一半的糖尿病患者尚未診斷。糖尿病已經成為全球最嚴重的慢性病,也將占用大量醫療資源,造成巨大的經濟負擔(見圖1)。
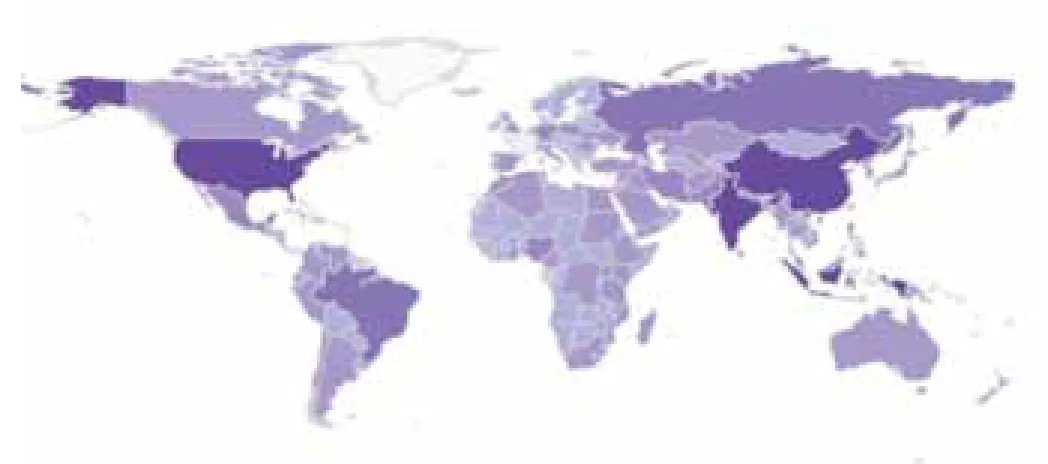
圖1 2013年世界各國20~79歲糖尿病患者人數分布地圖
中國目前有超過1億的人口患有糖尿病,占全世界糖尿病患者總數的1/3,這個數字遠遠超過世界上的其他國家。據2010年中國慢性病檢測數據獲悉,我國糖尿病發病率為11.6%,其中城市居民發病率高達14.3%。更讓人觸目驚心的是還有50%的18歲及以上人群處于糖尿病前期(見表1),有人形象的把這些“糖尿病前期”人群比作一個隨時可能噴發的活火山,如果不加以干預,這些糖尿病前期的人群會很快轉成不可逆轉的糖尿病患者。這些糖尿病前期人群和患者同時處于罹患其他如心血管疾病、慢性腎臟病及腫瘤等主要健康問題的高危風險之中。在中國約70%的糖尿病患者不知道自己患有糖尿病(這一比例遠高于美國,美國僅有30%)。這些糖尿病患者接受治療的僅有25.8%(美國近60%)。此外,以糖化血紅蛋白(HbA1c)小于7.0%作為血糖獲得控制
的標準,中國糖尿病患者接受治療的人群中血糖控制率不到40%。這一結果自2013年9月發表在知名雜志《美國醫學會雜志》(JAMA)以來備受各界關注,2014年9月世界知名醫學雜志《柳葉刀子刊-糖尿病與內分泌》連發三文對中國糖尿病形勢進行了深入報道。普遍認為如果沒有一個覆蓋全國的有效干預措施,中國可能在不久的將來會大量出現與糖尿病相關的并發癥,這些并發癥包括心血管疾病、中風及慢性腎病,中國人將面臨嚴重的疾病災難!大量醫療資源被占用,醫療費用將不可估計。
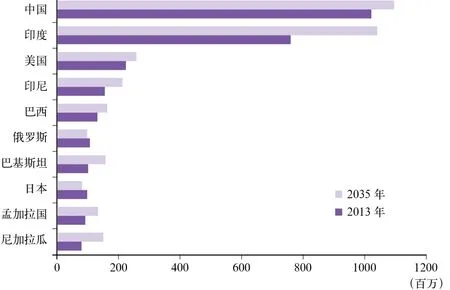
圖2 2013年糖尿病患者人數前十位國家分布情況
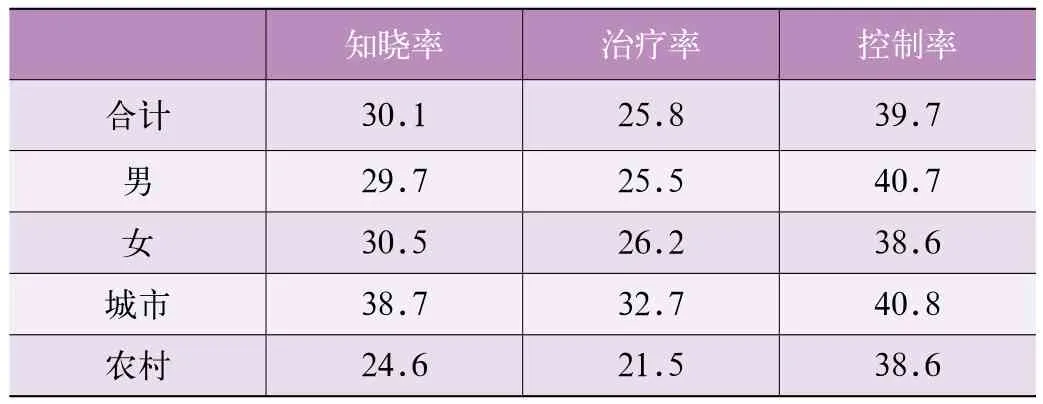
表1 2010年中國成年人糖尿病有關情況統計
什么是糖尿病?
糖尿病(Diabetes Milltery,DM)是由遺傳因素、免疫功能紊亂、微生物感染及其毒素、自由基毒素、精神因素等各種致病因子作用于機體,導致胰島功能減退、胰島素抵抗等而引發的糖、蛋白質、脂肪、水和電解質等一系列代謝紊亂綜合征。臨床上以高血糖為主要特點,持續高血糖與長期代謝紊亂等可導致全身組織器官,特別是眼、腎、心血管及神經系統的損害及其功能障礙和衰竭。嚴重者可引起失水、電解質紊亂和酸堿平衡失調等急性并發癥酮癥酸中毒和高滲昏迷。典型病例可出現多尿、多飲、多食、消瘦等表現,即“三多一少”癥狀。根據糖尿病發病原因不同,可分為1型糖尿病,2型糖尿病,妊娠糖尿病和特殊類型糖尿病。1型糖尿病多發生于青少年,其胰島素分泌缺乏,必須依賴胰島素治療維持生命。其發病機制主要是由于遺傳以及環境因素中病毒、化學物質所致的胰島β細胞自身免疫性疾病(Ⅳ型超敏反應引起)。約占糖尿病患者總數的5%~10%。2型糖尿病多見于30歲以后中老年人。2型糖尿病是一種多因子疾病,其發病受遺傳和環境的影響,2型糖尿病的病理生理機制主要包括胰島β細胞功能受損和胰島素抵抗。約占糖尿病患者總數的90%~95%,近年來,肥胖人群增多,尤其是青少年肥胖,2型糖尿病在兒童中發病也屢見不鮮,年齡最小的只有9歲。妊娠糖尿病,指妊娠期首次發生或發現的糖尿病,包含了一部分妊娠前已患有糖尿病但孕期首次被診斷的患者。特殊類型糖尿病包括線粒體突變型糖尿病、感染、藥物或化學試劑導致的糖尿病等。妊娠糖尿病和特殊類型糖尿病患者在糖尿病患者總數中所占的比例較小,在1%左右。
糖尿病可怕嗎?
糖尿病不僅發病率高,患者生活質量下降,還具有高死亡率、高致殘率,發生諸多并發癥,患者往往最后死于并發癥。糖尿病能夠使心腦血管疾病的發病危險增加2~4倍,并能導致腎臟、神經等多種病變,據估計糖尿病導致人的期望壽命減少15年。
糖尿病并發癥是糖尿病及糖尿病狀態而發生的涉及全身的急性或慢性病變,常見的急性并發癥有糖尿病酮癥酸中毒、糖尿病性心臟病、非酮癥性高滲性昏迷、糖尿病乳酸性酸中毒、低血糖昏迷。常見的慢性并發癥,是由糖尿病病變轉變而來,后果相當嚴重。足病(足部壞疽、截肢)、腎病(腎功能衰竭、尿毒癥)、眼病(模糊不清、失明)、腦病(腦血管病變)、心臟病、皮膚病、性功能障礙等是糖尿病最常見的并發癥,也是導致糖尿病患者致殘和死亡的主要因素。
糖尿病足是糖尿病最嚴重的、治療費用最高的慢性并發癥之一,嚴重者可以導致截肢。糖尿病患者下肢截肢的相對危險性是非糖尿病患者的40倍。大約85%的截肢是由于足潰瘍引發的,15%左右的糖尿病患者會在其
一生中發生足潰瘍,這也是糖尿病致殘和影響生活質量的主要并發癥之一。

糖尿病腎病是糖尿病引起的嚴重和危害性最大的一種慢性并發癥,是糖尿病全身性微血管病變表現之一,臨床特征為蛋白尿、漸進性腎功能損害、高血壓、水腫,晚期出現嚴重腎功能衰竭,是糖尿病患者的主要死亡原因之一。
糖尿病性視網膜病是糖尿病性微血管病變中最重要的表現,是一種具有特異性改變的眼底病變,也是糖尿病的嚴重并發癥之一。它是工作年齡段的成年人致盲的主要原因之一,1/3失明的原因是糖尿病視網膜病。在青少年中,86%的失明是糖尿病視網膜病變所致。
糖尿病心臟病是糖尿病患者致死的主要原因,尤其是在2型糖尿病患者中。糖尿病性心臟病包括糖尿病植物神經病變、糖尿病性心肌病和糖尿病所致的冠心病。糖尿病心臟病與非糖尿病患者相比,常起病比較早,糖尿病患者伴冠心病常表現為無痛性心肌梗死,梗死面積比較大,穿壁梗死多,病情多比較嚴重,愈后比較差,病死率較高。
糖尿病神經病變是糖尿病最常見的慢性并發癥之一,病變可累及中樞神經及周圍神經,后者尤為常見。主要可累及周圍神經、自主神經、顱神經,腦及脊髓也可受累。表現為遠端對稱性感覺運動性多發神經病變,從肢體遠端開始,逐步向近端發展,呈手套襪子樣分布,一般從下肢開始。以感覺障礙為主,伴有程度不同的自主神經癥狀,而運動障礙相對較輕。發病多隱匿。可引起直立性低血壓、靜息時心動過速、無痛性心肌梗塞、猝死等。發生在胃腸道系統,可表現為惡心、食后腹脹腹痛、早飽、嘔吐等,糖尿病人大多有便秘。37%~50%的糖尿病患者可見膀胱功能障礙,癥狀包括排尿不暢,尿流量減少、殘余尿多、尿不盡、尿潴留、有時尿失禁,容易并發尿路感染。30%~75%男性糖尿病患者可出現陽痿。
糖尿病患者腦部微血管發生病變則形成另一種并發癥——糖尿病腦病。長期慢性高血糖可造成毛細血管基底膜增厚,使管腔狹窄,加上糖尿病患者脂代謝紊亂,造成血液黏稠度升高,血流緩慢,可致腦血流量減少,易發生中風,尤其是腦梗塞,有些可發生腦萎縮和腦硬化。也可使大腦對信息的認識、加工、整合等過程發生障礙,認知反應和處理能力下降,最終導致學習記憶功能受損,加速老年性癡呆早期發病。此外,糖尿病患者易發低血糖反應,低血糖還可以誘發情緒的改變,產生焦慮、抑郁以及對再次發生低血糖的恐懼,同時又反過來影響血糖的控制質量。反復發作的嚴重低血糖會使認知功能的損傷累加、對低血糖的敏感性降低,從而產生慢性后遺癥。
糖尿病是怎么診斷的?
對于糖尿病的診斷標準,國際糖尿病相關組織先后制定了一系列的標準,如國際糖尿病數據組(NDDG)、美國衛生實驗院糖尿病資料組(NDPG)、世界衛生組織(WHO)、美國糖尿病學會(ADA)、IDF等都先后提出了糖尿病診斷標準。世界各國廣泛應用的是世界衛生組織及美國國家糖尿病工作組推薦的糖尿病診斷標準,經多次修訂,診斷標準越來越嚴格,并增加了更為穩定反應血糖水平的糖化血紅蛋白(HbAlc)指標。
2014年我國正式發布的最新《中國2型糖尿病防治指南》指出,我國采用WHO(1999年)的糖尿病診斷標準(見表2)。實際上由于空腹血糖的診斷標準敏感性低,影響因素多,變異系數較大,而且要求患者空腹8小時以上,受患者依從性、血液離心時間、實驗室誤差以及藥物的影響,該標準在使用過程中,仍然有較多患者因為漏診得不到及早干預。因此2010年ADA指南認為HbAlc檢查可以作為糖尿病診斷的重要標準之一,并認為是優先使用的診斷方法。在最新公布的《美國ADA糖尿病防治指南(2014)》中公布的診斷標準,依然優先使用HbAlc,提出糖尿病診斷標準如下(以下條件具備其一即可認定):
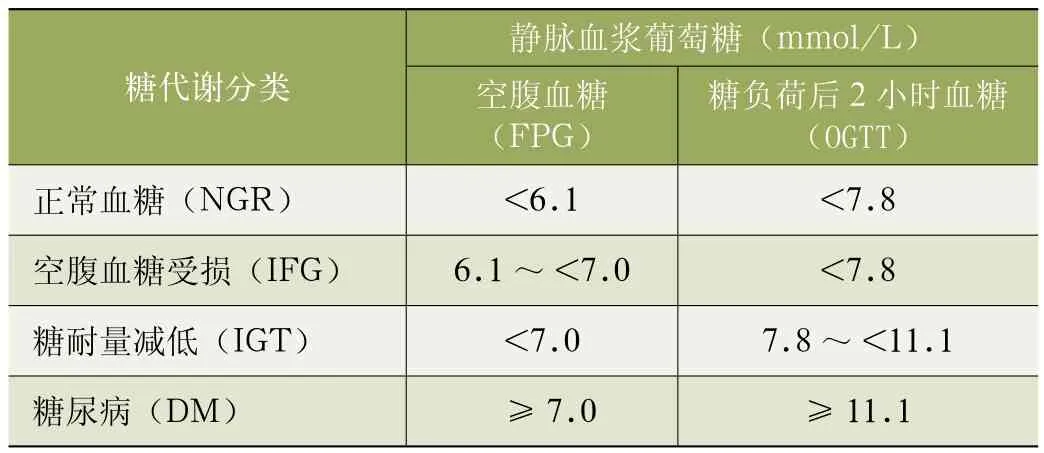
表2 糖代謝狀態分類(WHO 1999)
(1)HbAlc≥6.5%。試驗應該用美國糖化血
紅蛋白標準化計劃組織(NGSP)認證的方法進行,并與糖尿病控制和并發癥研究(DCCT)的檢測進行標化。
(2)空腹血糖(FPG)≥7.0 mmol/L。空腹的定義是至少8小時無熱量攝入。
(3)口服糖耐量試驗(OGTT)2小時血糖≥11.1 mmol/L。試驗應按世界衛生組織(WHO)的標準進行,用相當于75 g無水葡萄糖溶于水作為糖負荷。
(4)在有高血糖典型癥狀或高血糖危象的患者,隨機血糖≥11.1 mmol/L。如無明確的高血糖,結果應重復檢測確認。
自2010年ADA指南把HbAlc列入糖尿病診斷的指標之外,其他國際組織IDF、歐洲糖尿病研究協會(EASD)、WHO等組織均紛紛把HbAlc作為糖尿病診斷的標準,同時,不以OGTT作為金標準,而以HbAlc與視網膜病變關系來確定診斷標準。但2014年發布的最新《中國2型糖尿病防治指南》中指出,盡管HbAlc較OGTT試驗簡單易行,結果穩定,變異性小,且不受進食時間及短期生活方式改變的影響,患者依從性好,許多國際組織也采用HbAlc作為診斷標準之一,但鑒于HbAlc作為糖尿病診斷切點的資料相對不足,且HbAlc測定的標準化程度不夠,因此暫不推薦在我國將HbAlc作為糖尿病診斷切點。但對于采用標準化檢測方法,并有嚴格質量控制,正常參考值在4.0%~6.0%的醫院,HbAlc≥6.5%可作為診斷糖尿病的參考。
糖尿病都有哪些發病原因?
糖尿病發病原因非常復雜,既受遺傳基因影響,也受微生物、病毒感染,自身免疫,精神因素,環境因素,肥胖和行為因素等外部因素影響,大多數情況下糖尿病發病是多種因素協同作用的結果。
遺傳因素:無論1型糖尿病還是2型糖尿病都可以遺傳,糖尿病家族史作為遺傳因素重要證據之一,已被公認是糖尿病的重要危險因素。中國有研究表明,如果父母有一方患糖尿病,那么子女患糖尿病的概率是父母沒有患糖尿病的子女的3.9倍,而且,母親患病,子女患病的可能性越大。挪威的一項為期22.5年的前瞻性研究在調整了年齡、體質指數、空腹血糖、甘油三酯等因素后也得到了類似的結果。其中僅父、母患糖尿病者,其子女患病的相對危險度分別為1.41、2.51,父母親均患糖尿病者,其相對危險度為3.96,接近4倍。這些證據都有力的支持了遺傳在糖尿病發病中的作用。近年來隨著分子生物學技術和分子流行病學的發展,目前已經先后確定了2型糖尿病的遺傳基因10余種。需要說明的是,糖尿病遺傳是指個體對糖尿病易感性的遺傳,子女遺傳到父母受損或變異的遺傳信息便成為糖尿病易感者,糖尿病易感者在環境、生活方式或病毒等外界因素的影響下才會發病。

聯合國糖尿病日專題講座

遠離糖尿病,健康新生活
環境因素:環境因素主要包括年齡、肥胖、高血壓及高血脂等,隨著年齡增加、體質量增長或患有高血壓與高血脂癥均會導致胰島素分泌功能下降,引起胰島素抵抗而誘發。
年齡也是糖尿病相關環境危險因素之一,1型糖尿病好發于青少年,2型糖尿病好發于30歲以上人群。且隨著年齡的增長其患病率增加。2010年中國慢性病危險因素調查中發現,目前我國居民2型糖尿病在50到70歲組最高,城市地區高達20%以上。其患病率是30歲以下人群的5~7倍。在歐美各國也有類似結果,在美國過去常將45歲作為評估糖尿病患病率的切割點。然而最近幾年,在30~39歲和40~49歲人群糖尿病增長明顯,
其患病率分別增長了70%、40%。
2型糖尿病的另一個重要環境相關危險因素就是超重和肥胖,肥胖可導致胰島素抵抗,致使血液中胰島素濃度提高和高甘油三脂血癥,促使2型糖尿病的發生。有研究認為如果體脂超過30%,體重指數[BMI=體重(kg)/身高(m2)]超過24,女性腰圍超過85厘米,男性腰圍超過90厘米就會引發胰島素抵抗,進而引發糖尿病。這主要原因是由于肥胖患者脂肪細胞數量較多、體積較大,易影響其分泌激素能力,進而不同程度影響胰島素功能。一般認為中國人群體重指數(BMI)大于等于24,小于28被認為是超重,大于等于28則被認為肥胖,糖尿病和糖耐量減低患病率隨體重的增加而上升,超重患糖尿病的危險是正常人的2.36倍,而肥胖人群患糖尿病的危險是正常人的3.43倍。也有研究表明,對于中心型肥胖,內臟脂肪多的人群糖尿病的發生率更為顯著,因此提出,腰臀比大于1的中國人群糖尿病患病率是腰臀比小于1人群糖尿病患病率的5.1倍,一般認為腰臀比在0.9以上就會造成糖尿病患病率的增加。中國在經濟轉型,居民生活水平顯著提高,近10年,肥胖和超重比例迅速增加,普遍認為這一原因成為中國糖尿病患病率顯著升高的主要因素(見圖2)。


圖3 2004、2007、2010年成人超重率變化情況(%)

圖4 2004、2007、2010年18~69歲成人肥胖率變化情況(%)
高血壓和高血脂也被認為是2型糖尿病的重要危險因素,有調查研究表明:高血壓人群發生糖尿病的風險是血壓正常人群的4.83倍。血清總膽固醇、甘油三酯水平也與血糖水平正相關,而高密度脂蛋白水平與血糖水平呈負相關。另外,一些常用藥物如苯妥英鈉、利尿劑(尤其噻嗪類)、皮質類固醇、類固醇避孕藥、β受體阻滯劑
類的降壓藥也可能引起葡萄糖耐量異常,在易感個體中引發糖尿病。
膳食結構:高膳食脂肪、高熱量、高糖攝入與餐后2小時血糖呈正相關,高脂肪攝入,尤其是飽和脂肪酸攝入量高是糖耐量減低和糖尿病的主要危險因素。在德國的一項研究發現:糖、精制谷類、加工過的肉類攝入過多,葡萄酒、咖啡、十字花科蔬菜、黃根菜(如胡蘿卜等) 攝入過少能增加2型糖尿病的發病風險。而蔬菜、豆制品等與血糖呈負相關。另外維生素與微量元素的攝入與糖尿病的發生呈負相關。在美國進行的一項長達18年的前瞻性研究表明,膳食中鎂的攝入與2型糖尿病的發病呈現出負相關,且有明顯的劑量反應關系。
生活方式和行為因素:生活方式和行為因素是引發2型糖尿病最主要的外部因素。不良的生活方式如吸煙與糖尿病患病率之間顯著相關,在瑞典進行的一項前瞻性研究發現:每天吸煙大于20支者,患2型糖尿病的風險增加1.64倍。在澳大利亞進行的一項橫斷面研究發現:平均每周看電視超過14小時,其患糖尿病的OR值男性為2.4,女性為2.2。身體活動不足也是糖尿病發病的主要危險因素之一,有研究表明活動最少的人與最愛活動的人相比,2型糖尿病的患病率相差2~6倍。適當身體活動不僅可以降低糖尿病發病風險,還能提高糖尿病患者的生活質量,減少并發癥的發生。在芬蘭一項對2型糖尿病患者19年的隨訪中發現,1423例死亡患者中有906例死于心血管疾病,進行中、高強度體力活動的患者不論是否具有心血管疾病的危險因素,其心血管及其他疾病造成的死亡率均低于不經常參加體力活動的患者。
糖尿病可以預防嗎?
大量的實踐證明,糖尿病可以通過生活方式干預延緩或者推遲發病,甚至不發病,對糖尿病前期進行有效干預,其收益將遠遠大于對糖尿病治療的投入,大大減輕醫療機構的負擔,是一項造福后代的工程。其實對于糖尿病的預防,我國有著舉世矚目的成就:“中國大慶糖尿病研究”從1986年起,到2009年止,持續了23年,研究結果引起世界轟動,被譽為世界糖尿病預防里程碑。該研究是把糖尿病高危人群分成小組,以合理飲食和適當體力活動的生活方式干預使糖尿病發病率降低50%,且效果長達20年之久。這一干預方式最終導致心血管病死亡下降40%,視網膜病變發生率下降47%,減低任何死亡30%。
按照我國糖尿病防治指南,2型糖尿病的有效控制應包括減少其發病率的一級預防,以早發現、早診斷和早治療為主要內容的二級預防,以及減少并發癥的三級預防。理想的防治策略應把一級預防放在首位,一級預防是指針對未患病人群,通過有針對性地改變和減少不利的環境因素或行為因素,采取非藥物或藥物干預措施,最大限度地降低發病的危險因素。積極維持健康體重,每日進行6千步~10千步當量身體活動,提倡低鹽、低脂肪的膳食結構,養成戒煙、少靜多動的良好生活習慣。
糖尿病高危人群策略,是一級預防的策略之一,是針對高危人群進行的健康教育,具有更高的成本效益。高危人群是指糖尿病的易感人群,發生糖尿病的風險較高,一般具有多個糖尿病危險因素。依據《中國糖尿病防治指南》,2型糖尿病高危人群是指具有以下特征的人群(見表3)。
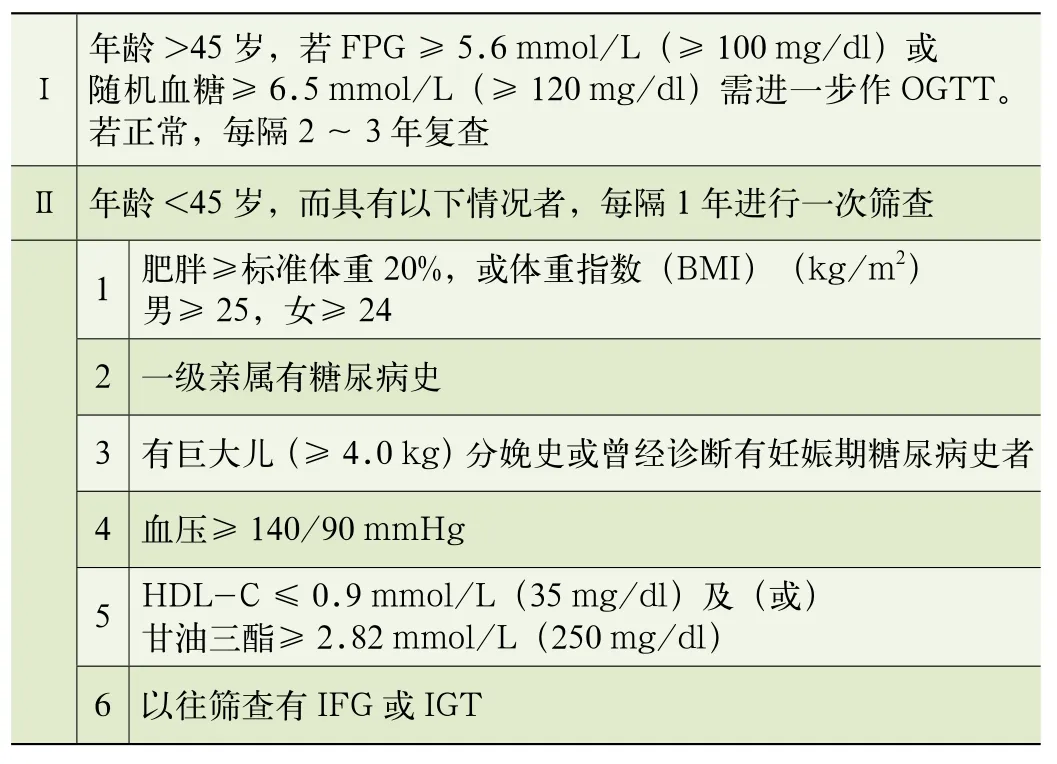
表3 無癥狀未被診斷的人群作糖尿病篩查的指征
糖尿病防治需要多部門合作,社會廣泛參與,而要達到預防的效果和目的,需要政府的支持,科學的教育,媒體的有效溝通,民眾的正確認知。政府、公眾以及私企、營養及醫療研究人員以及醫生需要共同合作,不僅要繼續深入研究導致糖尿病流行的關鍵原因,還需要提供更好的飲食和營養推薦意見,同時要制定相關政策、實施有效的公眾教育和干預措施,創造一個更利于健康生活的環境。
中國政府先后推出的醫改、《中國居民膳食指南》、《身體活動指南》、《中國糖尿病防治指南》、《中國慢性病防治工作規劃》等,都有助于糖尿病的防治,但是這些措施還需要具體落實到實處,更需要媒體作為政策、指南與居民之間的溝通橋梁,有必要在全社會普及對糖尿病及其并發癥危害的認識,并意識到其對人類健康的影響和對社會產生的巨大的經濟負擔,倡導居民主動減少自身糖尿病危險因素,維持健康體重,合理膳食,適當身體活動,養成健康良好的生活習慣。


