腫瘤醫院神經外科輸血現狀分析
王書鋒 杜 平
鄭州大學附屬腫瘤醫院 1)門診辦 2)放療科 鄭州 450008
腫瘤醫院神經外科的顱腦手術風險較大,術中出血較多,輸血是必不可少的治療措施之一,而異體輸血會導致受血者產生不良反應及增加感染傳染病的危險。為了提高神經外科輸血的安全性,降低不良反應發生率,對神經外科住院的腫瘤患者的輸血情況進行調查分析,報道如下。
1 資料與方法
1.1 一般資料 選取2013-09—2014-09在神經外科住院,手術及治療過程中輸血792人次,血液成分均來自本地血液中心。懸浮紅細胞及濾白紅細胞輸注每袋2U(400mL全血制備),普通冰凍血漿1袋(200mL)、機采血小板1袋(200 mL)為1個治療量,冷沉淀6袋為1個治療量,全血2袋(400 mL)為1個治療量。
1.2 血清學檢查 輸血前對所輸血液成分和受血者的血型進行雙向復檢,采用凝聚胺法交叉配血試驗,配血相合后將血液成分發到臨床使用,全部為同型輸注。試驗所用試劑有中山生科公司的ABO、RH(D)定型血清,珠海貝索公司的凝聚胺介質試劑,嚴格按操作規程進行試驗。
1.3 方法 臨床輸血治療后有不良反應的填寫“輸血不良反應回報單”送回輸血科,對所選病例的病案資料、輸注的血液成分進行匯總分類。
2 結果
2.1 輸血不良反應率 輸血治療792人次,發生輸血反應1例,不良反應發生率為0.13%;不良反應者為女性,以體溫升高和寒戰為主要不良反應,對癥處理后癥狀消失;查閱患者的病案資料發現其有多次妊娠史,對輸注的懸浮紅細胞產生非溶血性發熱反應。
2.2 血液成分和構成比 792人次所輸注的各種血液成分和構成比,見表1。
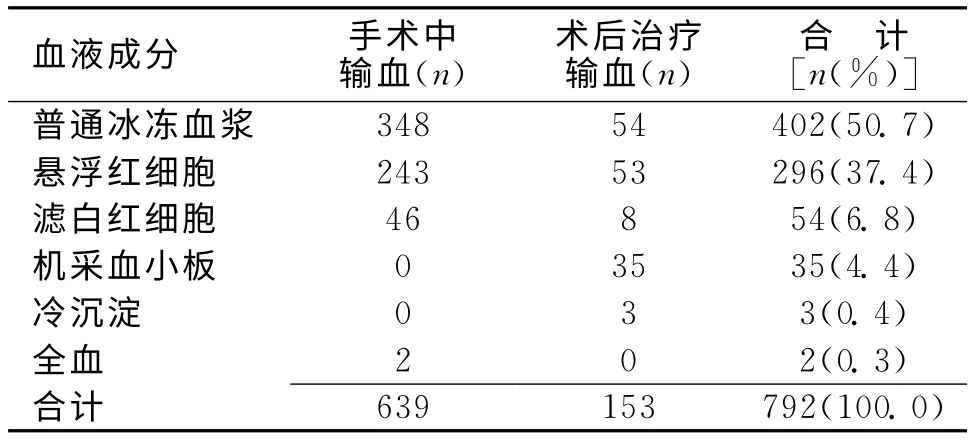
表1 792人次所輸注的各種血液成分和構成比
3 討論
惡性腫瘤患者由于術中出血或放、化療后外周血三系細胞減少,一般離不開輸血治療,有研究認為放、化療的療效與血紅蛋白(Hb)的含量呈正相關[1],而對于血小板減少的腫瘤患者,及時補充血小板能預防出血,降低其死亡的風險;輸注血漿及冷沉淀可有效補充凝血因子控制出血,對腫瘤患者的治療有積極作用。但輸血后可能會有術后感染、免疫抑制、腫瘤復發等不良后果,有報道神經外科輸血患者手術部位感染的危險性是未輸血患者的5倍,輸血所導致的免疫抑制狀態是受血者抗生素耐藥的因素之一[2]。
近年來,有很多報道對神經外科患者手術時采取血液保護,包括手術前自體血儲備、血液稀釋、術中自體血回輸3種方法[3],可以減少同種異體血液的使用及輸血相關的并發癥。神經外科腫瘤患者手術前自體血儲備有待探討,姚艷瓊等[4]的研究顯示,術中自體血回輸的器材費用較高,環節較多,影響在臨床的推廣使用。姜洪剛[5]的報道認為,急性高容量血液稀釋應用于神經外科手術效果較好,可以擴充血容量,減少術中紅細胞的丟失,提高機體的耐受性,減少或避免了異體血液的輸注,還有操作簡單、價格低的優點,方便臨床使用。
本次調查顯示,臨床使用的血液成分主要是普通冰凍血漿、懸浮紅細胞、濾白紅細胞,成分輸血利于血液的各種成分發揮不同作用,提高其有效性。神經外科的輸血不良反應率為0.13%,低于腫瘤醫院的0.23%[6],可能有以下原因:(1)80.7%的輸血發生在手術中,患者全身麻醉,輕微輸血反應未能顯示出來;(2)神經外科手術中常用10~15mg地塞米松,用來減少患者腦水腫反應,增強了機體對不良反應的耐受程度[7];(3)部分血液成分濾除了白細胞,降低了不良反應發生率;(4)本院自2008年以來對備血的患者開展了不規則抗體篩查試驗,陽性患者選擇合適的血液成分輸注。
總之,神經外科患者由于病情和手術需要輸血治療,臨床可以采取適當的血液保護措施,減少輸血量,且輸注去除白細胞的成分血,可以降低患者輸血后不良反應和感染傳染病的危險。
[1]蔣學兵,張麗萍,王艷菊,等.臨床輸血與腫瘤研究進展[J].中國實驗血液學雜志,2010,18(4):1 092-1 095.
[2]保肇實,游贛,江濤.神經外科手術部位感染及抗生素耐藥因素研究[J].中華腦科疾病與康復雜志,2011,1(1):28-36.
[3]徐啟明主編.臨床麻醉學[M].2版.北京:人民衛生出版社,2005:195.
[4]姚艷瓊,衡新華.神經外科患者675例術中輸血現狀分析[J].昆明醫科大學學報,2013,34(5):153-154.
[5]姜洪剛.急性高容量血液稀釋對神經外科手術患者的可行性與安全性[J].中國實用神經疾病雜志,2014,17(9):91-93.
[6]董曉峰,周健,王艷.腫瘤患者輸血不良反應病例的回顧性分析[J].中國輸血雜志,201l,24(7):611-612.
[7]岳麗萍,李艷紅,宋桂榮,等.簡述現代輸血與臨床應用[J].中外健康文摘,2009,5(9):29-30 .

