血液透析患者甲狀腺功能異常分析
血液透析患者甲狀腺功能異常分析
胡延毅龍紅英王鯨竹
(南充市身心醫院腎內科,四川南充637700)
關鍵詞〔〕血液透析;甲狀腺激素;炎癥
中圖分類號〔〕R692.5〔
第一作者:胡延毅(1973-),男,副主任醫師,主要從事糖尿病胃病、血液凈化、慢性胃炎診治研究。
內分泌功能失調是慢性腎衰竭(CRF)患者臨床表現的重要方面〔1〕,其中以甲狀腺激素水平的變化較為常見,表現為游離三碘甲狀腺原氨酸(FT3)降低或高敏促甲狀腺素(h-TSH)升高〔2〕。CRF患者出現甲狀腺功能異常可進一步加重水腫及毒素蓄積,影響CRF患者的營養狀態〔3〕。血液透析是終末期腎臟病的主要替代治療。本文觀察血液透析后CRF患者甲狀腺功能指標及C反應蛋白(CRP)的變化,旨在探討血液透析對CRF患者甲狀腺功能的影響。
1資料和方法
1.1一般資料選取我院 2010年 3 月至 2013 年 12 月收治的106例CRF患者作為研究對象,男61例,女45例;年齡 27~71歲,平均(47.6±13.7)歲。原發病:慢性腎小球腎炎42例,高血壓性腎病31例,慢性腎盂腎炎17例,糖尿病腎病11例,狼瘡性腎炎3例,多囊腎2例。所有患者均排除合并惡性腫瘤及原發性內分泌疾病。106例患者中59例行規律血液透析治療,作為透析組,男34例,女25例,平均年齡(48.1±16.1)歲,均連續規律透析6個月以上;47例未行血液透析治療作為非透析組,男27例,女20例,平均年齡(47.0±15.3)歲。選擇同期門診健康查體者50例作為正常對照組,男31例,女19例,平均年齡(49.2±12.6)歲。三組之間在性別構成、年齡等方面差異無統計學意義(P>0.05),具有可比性。
1.2方法透析組患者采用金寶AK-200S血透機,透析器采用聚砜膜透析器(瑞典金寶公司生產),血流量為200~250 ml/min,透析液流量為500 ml/min。常規肝素抗凝,標準碳酸氫鹽透析液,單次治療時間為4 h,每周3次。
1.3檢測指標透析組患者入組后首次透析日在透析前采取清晨空腹靜脈血,非透析組及正常對照組患者采取清晨空腹靜脈血,采用化學發光免疫法分別測定FT3、游離甲狀腺素(FT4)、h-TSH。所有操作嚴格按照說明書進行。所有患者采清晨空腹血以透射比濁法檢測CRP水平。

2結果
2.1各組甲狀腺功能指標比較透析組及非透析組血FT3、FT4均顯著低于正常組(P<0.05);h-TSH高于正常組,但差異無統計學意義(P>0.05)。見表1。
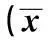

組別nFT3(pmol/L)FT4(pmol/L)h-TSH(mIU/L)非透析組472.53±1.021)14.83±3.141)3.42±1.371)透析組592.51±1.131)14.61±2.961)3.56±1.411)正常對照組504.36±0.8718.13±4.322.58±1.29
與正常對照組比較:1)P<0.05
2.2各組CRP水平的比較與正常對照組〔(1.71±0.84)mg/L〕比較,透析組〔(3.52±1.27)mg/L〕及非透析組〔(3.74±1.32)mg/L〕CRP水平均顯著增高(P<0.05),但透析組及非透析組無差異(P>0.05)。
2.3CRF患者組血清CRP與甲狀腺功能指標的相關分析經Pearson相關分析,CRF患者的CRP與FT3呈顯著相關(r=0.709,P<0.05),與FT4、TSH無明顯相關關系(r=0.136,P>0.05;r=0.317,P>0.05)。
3討論
甲狀腺激素水平異常是CRF患者常見的內分泌紊亂〔4〕,臨床表現為血清FT4水平正常或降低,FT3水平降低,稱為甲狀腺功能病態綜合征〔5〕,又稱低T3低T4綜合征〔6〕。其發生認為可能與以下因素有關:CRF存在蛋白質營養不良,蛋白分解代謝增加,機體代償性減少T3分泌以減少蛋白質分解〔7〕;機體攝入含碘物質不能充分排出,而碘潴留可損傷甲狀腺體細胞;Ⅰ型碘甲狀腺原氨酸5′-脫碘酶生物活性降低,導致T4向T3的轉化受阻,T3生成減少;CRF存在代償性甲狀旁腺功能亢進,甲狀旁腺激素(PTH)增高,進一步抑制T4向T3的轉化〔8〕。同時腎臟是多種激素降解及排泄的器官,在甲狀腺激素代謝、降解、排泄中有重要作用。
本文研究結果顯示,CRF患者存在甲狀腺功能異常,而血液透析對甲狀腺功能的指標無顯著改變作用〔9〕,有報道〔10〕其機制可能與透析患者甲狀腺結合球蛋白水平升高有關。
CRP是重要的炎癥因子,CRF時機體存在微炎癥狀態〔11〕,炎癥因子紊亂〔12〕。本文進一步說明CRF機體存在炎癥狀態,腎衰竭時炎癥反應可能是導致FT3顯著降低的影響因素,而FT3水平可在一定程度上反映機體的炎癥狀態。且有研究顯示,低 FT3增加透析患者心血管并發癥和心血管病死率〔13〕,是血液透析患者獨立的死亡預測因子〔14,15〕。因此,通過監測血清甲狀腺激素水平可對判斷 CRF 炎癥狀態及預后提供依據。
4參考文獻
1崔仲華,湯迎春,胡曉丹,等.不同基礎疾病慢性腎衰竭臨床事件分析〔J〕.中國中西醫結合腎病雜志,2011;12(4):352-3.
2趙璐杰,李超林.終末期腎臟病患者甲狀腺功能的變化〔J〕.中國血液凈化,2012,11(8):436-8.
3劉燁,田娜,陳孟華,等.腹膜透析患者并亞臨床甲減與營養及炎癥的相關性〔J〕.寧夏醫學雜志,2013;35(6):492-4.
4湯天清.老年人慢性腎衰竭的合理診斷治療及注意問題〔J〕.中國臨床醫生,2011;39(12):6-8.
5王永亮,范泉,李秀娟,等.正常甲狀腺功能病態綜合征的研究現狀〔J〕.實用臨床醫藥雜志,2011;15(23):167-70.
6趙珉,郝麗,王笑薇,等.慢性腎衰竭患者甲狀腺激素水平的變化及意義〔J〕.安徽醫學,2009;30(8):903-4.
7陳民.慢性腎衰竭患者血清鋅-α2-糖蛋白水平變化及與營養不良的關系分析〔D〕.大連醫科大學,2011.
8張建榮,耿燕秋,孫長麗,等.慢性腎衰竭繼發性甲狀旁腺功能亢進合并退縮人綜合征的臨床分析〔J〕.中華臨床醫師雜志(電子版),2013;(23):10563-6.
9Giuseppe E,Vincenzo P,Sebastiano C. Subclinical hypothyroidism is linked to micro-inflammation and predicts death in continuous ambulatory peritoneal dialysis. Nephrol Dial Transpl,2007;22(2):538-44.
10翁光明.血液透析對慢性腎衰竭患者甲狀腺激素水平的影響〔J〕.中國老年學雜志,2012;32(23):5280-1.
11魏丹丹,姚麗,焦亞彬,等.維持性血液透析患者微炎癥狀態的臨床研究〔J〕.中國血液凈化,2011;10(3):136-9.
12姚麗,魏丹丹,杜銀科,等.血液灌注對維持性血液透析患者微炎性反應狀態的影響〔J〕.中國醫師進修雜志,2011;34(16):18-20.
13黃智敏,孫彬,沈冬云等.慢性腎衰竭非透析患者心臟功能和甲狀腺功能的關系〔J〕.南通大學學報(醫學版),2013;(6):509-12,513.
14孔園珍,單彩娣.60例慢性腎功能衰竭患者甲狀腺功能分析〔J〕.中國醫師雜志,2009,11(4):503-4.
15楊松濤,覃蓮香,孫克冰,等.維持性血液透析患者營養不良、炎癥、心血管疾病及MIA綜合征的發生情況及其對預后的影響研究〔J〕.中國全科醫學,2013;16(14):1617-9,1622.
〔2013-12-03修回〕
(編輯袁左鳴)

