食管癌放療后局部復發(fā)再程放療療效觀察
姚鈞孫小兵陳昌英
食管癌放療后局部復發(fā)再程放療療效觀察
姚鈞①孫小兵①陳昌英①
目的:觀察食管癌放療后復發(fā)行再程放療的療效及不良反應。方法:本院2013年11月-2014年 7月共有32例放療后復發(fā)食管癌患者入院行再程放療,普通照射24例,三維適形放療8例,中位劑量64 Gy,3例患者行放化療綜合治療,TP方案,4例配合胃鏡下局部擴張治療,觀察其治療效果及不良反應。結果:所有患者近期療效有效率為62.5%,放射性食管炎發(fā)生率為68.8%,放射性肺炎發(fā)生率為46.9%,骨髓抑制發(fā)生率為65.6%,隨訪至2014年12月,共有4例患者死亡(12.5%)。結論:食管癌放療后復發(fā)再治療時,放射治療是較好的方法,建議采用3DCRT或IMRT技術,而再程放療配合化療時毒副作用卻明顯增加,應格外慎重。
食管癌; 復發(fā); 再程放療
食管癌是指下咽部到食管胃結合部之間的由食管腺上皮或鱗狀上皮非正常增生所形成的一種惡性腫瘤[1-2],是最常見的消化道腫瘤。流行病學研究顯示,世界范圍內食管癌發(fā)病率位于各腫瘤第8位,死亡率第6位;中國食管癌發(fā)病率位于第6位,死亡率第4位,中國食管癌病死率居世界第1位[3],是一種嚴重威脅人民生命健康的疾病。放射治療是食管癌的重要治療方法,但放療后局部復發(fā)率高達80%以上[4],導致治療失敗,復發(fā)提示腫瘤惡性度高,有較強的侵犯性和放化療抗拒性,預后差,一旦出現復發(fā),5年生存率0~11%[5]。復發(fā)后再治療是臨床較棘手的難題。本研究分析總結了食管癌放療后局部復發(fā)行再程放療的近期療效及不良反應,現報道如下。
1 資料與方法
1.1 納入標準 再程放療距首次放療結束后時間>1年[6];KPS評分>70分;經過胃鏡病理活檢確診為復發(fā);行食管鋇餐造影檢查證實無食管穿孔或穿孔前跡象;無明確遠處轉移;拒絕手術或有手術禁忌證,無放化療禁忌證。
1.2 一般資料 本院2013年11月-2014年7月共有32例食管癌放療后經胃鏡病理檢查診斷為局部復發(fā)的患者,均入院行再程放療,其中男22例,女10例,年齡57~83歲,中位年齡69歲。病變長度:3~5 cm者9例,占28.1%(9/32),5~7 cm者15例,占46.9% (15/32),大于7 cm者8例,占25.0%(8/32)。X線分型:髓質型20例,占62.5%(20/32);縮窄型8例,占25.0%(8/32);蕈傘型4例,占12.5%(4/32)。CT分期[7]:Ⅰ期7例,Ⅱ期20例,Ⅲ期5例。病理:高分化鱗癌27例,中分化鱗癌4例,腺癌1例。5例患者有縱隔淋巴結轉移,1例下段癌患者伴賁門癌。再程放療距首次放療間隔時間為13~192個月,中位時間34個月。
首次放療情況:病灶位于食管上段11例,中段16例,下段5例,其中1例中段癌患者伴縱隔淋巴結轉移,首次放療均采用常規(guī)二維放療(2DRT)技術,劑量59.4~70.0 Gy,中位劑量64 Gy,2例患者行放化綜合治療,奈達鉑+氟尿嘧啶方案,1例化療2周期,1例化療5周期。
1.3 治療方法 (1)24例采用2DRT技術:仰臥位,吞鋇透視確定病灶中心,8MVX,照射野(6~7)cm× (8~10)cm,前后對穿等中心照射,2 Gy/f,5 f/w,18~20 f后復查消化道鋇餐造影,根據瘤體退縮情況,重新透視定位避開脊髓,(5~6)cm×(7~8)cm,右前左后等中心照射;(2)8例采用三維適形放療(3DCRT)技術:仰臥位,采用碳纖維定位床及熱塑模固定體位,全頸部至上腹部5 mm間距CT增強掃描,圖像經數字化傳輸進入三維治療計劃系統(tǒng)勾畫靶區(qū),CT顯示食管壁厚度≥5 mm或不含氣食管直徑≥10 mm及縱隔腫大淋巴結(若有)為GTV,CTV為GTV前、后、左、右外擴1 cm,不包括縱隔淋巴引流區(qū),上、下外擴2 cm,PTV為CTV外擴0.5 cm,并勾畫重要器官(脊髓、肺、心臟)。要求90%等劑量線包繞PTV,肺V20≤30%,心臟V40≤50%,脊髓最大劑量≤40 Gy,照射角度盡量避開脊髓及首程放療時的照射角度。通過DVH圖評估計劃優(yōu)劣,經物理師、副主任及以上醫(yī)師共同確認計劃,計劃通過后行CT模擬復位,加速器驗證后實施放射治療。32例患者再程放療劑量56~68 Gy,中位劑量64 Gy。(3)1例患者配合多西他賽奧沙利鉑同步化療2周期,1例行多西他賽順鉑化療2周期,1例多西他賽順鉑化療1周期,化療過程中予以預防過敏、水化、補液、止吐、保肝等治療。(4)3例放療過程中因食管狹窄較嚴重,行胃鏡下局部球囊擴張治療,1例放療結束后1個月行局部球囊擴張治療。
1.4 觀察指標 (1)放化療反應評價:按照WHO不良反應分級標準和RTOG放療反應評價標準。(2)療效:根據放療結束后3個月食道鋇餐造影和增強CT檢查結果,采用RECIST1.1實體瘤療效評價標準進行近期療效評估,完全緩解(CR):病灶全部消失,且維持4周以上;部分緩解(PR):基線病灶最大徑之和減小30%以上,且維持4周以上;病變穩(wěn)定(SD):病灶無增大,但也無明顯好轉,介于PR與PD之間;病變進展(PD):基線病灶最大徑之和增加超過20%或出現新病灶,即病灶擴大或出現遠處轉移。有效(RR)=CR+PR。
2 結果
2.1 療效及放射反應 所有患者均完成整個放療療程,未有中斷放療者。其中完全緩解8例,部分緩解12例,穩(wěn)定9例,進展3例,近期療效有效率為62.5%,無效率為37.5%。放射性食管炎發(fā)生率為68.8%,其中1~2級15例(46.9%),3級7例(21.9%);放射性肺炎發(fā)生率為46.9%,其中1~2級10例(31.3%),3級5例(15.6%);骨髓抑制發(fā)生率為65.6%,其中1~2級18例(56.3%),3~4級3例(9.4%),見表1。
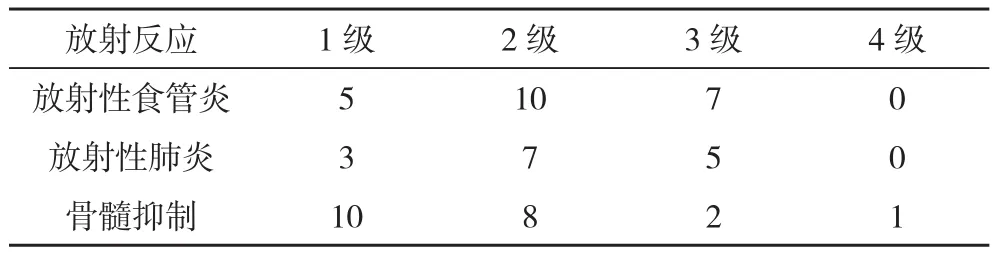
表1 32例患者放療后復發(fā)再程放療急性放射反應 例
2.2 死亡情況 隨訪至2014年12月,隨訪率100%,共有4例患者死亡(12.5%):1例患者因腦轉移瘤伴腦出血死亡;1例因食管氣管瘺,行鼻飼管營養(yǎng)支持,2個月后惡液質死亡;1例因食管氣管瘺,行支架置入,置入后3周突發(fā)大出血死亡;1例因呼吸衰竭死亡。
3 討論
食管癌的首次治療以手術為主,不能手術或不愿手術的患者可行放射治療或放化療綜合治療,以根治為目的,而復發(fā)后再治療則以改善臨床癥狀,延長患者生存期,提高生活質量為目的,是姑息、挽救性治療,主要有手術、放療、化療等方法。
李進科等[8]報道了109例食管癌放療后復發(fā)行手術治療的情況,手術切除率占87.2%,出現并發(fā)癥的占34.9%,出現死亡的占3.7%,1、3、5年生存率分別為57.9%、30.5%、13.7%。李向陽等[9]報道了21例復發(fā)后手術治療情況,手術切除率為95.2%,術后1、3、 5年生存率分別為71.4%、33.3%和14.3%。王偉等[10]報道了59例食管癌復發(fā)后再手術情況,手術切除率為93.2%,并發(fā)癥發(fā)生率為35.6%,死亡率為3.4%,1、3、5年生存率分別為71.9%、42.1%、38.6%。尤振兵等[11]報道了放療后復發(fā)的病例進行手術治療的療效,發(fā)現手術組無論在無瘤生存率還是在3年復發(fā)率上均有顯著優(yōu)勢,手術治療效果明顯優(yōu)于非手術治療。手術治療仍是食管癌放療后復發(fā)時再治療的首選方法[12]。復發(fā)后由于局部纖維化,微循環(huán)差,再手術風險較大,手術難度增加,創(chuàng)傷大,并發(fā)癥多,死亡率高,但手術若成功,則療效較其他方法好,故手術適應證需嚴格控制,并重視圍手術期準備,方能減少并發(fā)癥,給患者帶來根治機會,或延長生存時間,提高生活質量[10]。首程放療后復發(fā)的食管癌患者若能選擇手術治療,大多數患者均能取得較為理想的治療效果[13],但由于在首次治療時,多數已是中晚期患者,且年齡大,80%的患者已失去根治性手術的機會[14],且部分可手術的患者由于各種原因選擇了放療,故復發(fā)后能再選擇手術治療的患者比例較首次治療時更低。
挽救性放射治療也是食管癌放療復發(fā)后普遍采用的手段。陳小軍[4]報道了43例行三維適形再程放療的結果,放療劑量為50~60 Gy,近期療效總有效率為93.02%。不良反應:放射性食管炎為44.19%,放射性肺炎為20.93%,骨髓抑制為53.49%。王權等[15]報道了50例首程放療后復發(fā)的食管癌患者行IMRT治療的結果,中位劑量54 Gy,治療有效率為70%,急性放射性食管炎、急性放射性肺炎、骨髓抑制發(fā)生率分別為22%、34%、32%。本研究近期療效有效率為62.5%,放射性食管炎發(fā)生率為68.8%,放射性肺炎發(fā)生率為46.9%,骨髓抑制發(fā)生率為65.6%。本研究與陳小軍[4]及王權等[15]的報道相比,雖然照射劑量偏高,但療效較差,放療反應較重,分析與照射技術有關。本研究首次治療均為普通照射,再程放療時普通照射占75%,普通照射時照射野基本相同,靶區(qū)通常不能覆蓋全部病灶,有病灶遺漏,適形度差,腫瘤部位有低劑量區(qū),劑量不足且劑量分布不均勻,周圍正常組織劑量反而過多,且因靶區(qū)內壞死、缺氧,故放療療效差,反應重[16]。三維適形及調強放療以其劑量學優(yōu)勢、更好的腫瘤靶區(qū)覆蓋和對周圍正常組織的防護等優(yōu)點,可在照射劑量低于普通照射的情況下進一步提高局控率并降低不良反應發(fā)生率,進而延長患者生存期。本研究三維適形放療占25%,病例數較少,但從放療后死亡情況看,4例死亡患者均為普通照射患者,且4例行胃鏡下局部擴張的患者也均為普通照射患者,這在一定程度上也體現了精確放療的優(yōu)勢。食管癌精確放療時有累及野照射及淋巴引流區(qū)預防照射兩種方法,目前研究發(fā)現,兩種照射方式的局部控制率和生存率沒有差別[17],與累及野照射時區(qū)域淋巴結接受的照射劑量約為處方劑量的40%~70%,存在低劑量的放射劑量效應有關[18],筆者建議再程放療時照射野不宜過大,累及野照射已能滿足治療要求。關于再程放療的適宜劑量也是臨床醫(yī)師關心的問題,楊丹等[19]研究后認為再程放療劑量以50~60 Gy較為適宜,筆者32例患者再程放療時中位劑量64 Gy,所有患者均按計劃完成了整個放療療程,筆者認為劑量大小與患者KPS評分、再程放療與首次放療的間隔時間長短、放療方式等因素有關,應小于首次放療劑量,全身情況許可時可接近于首次放療劑量。臨床醫(yī)師在再程放療的過程中及放療后還需密切關注放射損傷的發(fā)生情況,再程放療的放射損傷主要表現為食管狹窄、穿孔、瘺、出血、肺功能下降、呼吸衰竭、心律失常、心梗、截癱等,與首次放療相比,3、4級損傷比例大,死亡率高,因本研究大部分患者為普通照射,為防止放射性脊髓炎的發(fā)生,1年內復發(fā)的患者并未再次照射[6],再次治療中及治療后未出現脊髓損傷,也未觀察到顯著心臟損傷出現,但局部狹窄、瘺、出血、呼吸衰竭等明顯增多。綜合療效及放療反應等因素,建議復發(fā)患者行再程放療時采用3DCRT(三維適形放療)或IMRT(調強放療)技術。
食管癌是一種全身性疾病,放化療綜合治療因其協(xié)同、增敏等作用機制,能增加局部控制率,降低局部復發(fā)及遠處轉移,進而提高近、遠期療效,使患者長期生存率提高[20],在食管癌首次治療中的地位已得到肯定,但復發(fā)后再治療時行放化綜合治療的療效卻不盡如人意。彭俊英等[21]報道了食管癌放療后復發(fā)患者97例,隨機分為放化療綜合治療和單純三維適形放療的比較結果,近期緩解率分別為77.3%和80.4%,差異無統(tǒng)計學意義,治療組第1、2、3年生存率略高于對照組,但差異無統(tǒng)計學意義,治療組不良反應發(fā)生率明顯高于對照組,差異有統(tǒng)計學意義。羅宏濤等[22]報道了再程治療時單純放療組與放化綜合組的局部控制率分別為80.0%和82.6%,差異無統(tǒng)計學意義,1、2、3年生存率比較也無統(tǒng)計學意義,雖然放化療組局部未控及遠處轉移率較單純放療組下降,但放化療綜合治療的不良反應卻導致死亡率明顯升高。本研究短期隨訪4例死亡患者中,2例單純放療,2例放療配合化療,考慮與放化療病例數少及隨訪時間短有關,未能體現出差異。食管癌局部復發(fā)后,病灶中心壞死缺氧較首次放療前更嚴重,對化療不敏感,而化療藥物的毒副作用卻使患者機體免疫力下降,生存質量降低,進而增加死亡風險,故再程治療時放療配合化療無明顯優(yōu)勢,行放化療綜合治療應格外慎重[22]。
綜上所述,食管癌放療后復發(fā)再治療時,雖然手術效果較好,但能手術的患者并不多,放射治療是較好的方法,建議采用3DCRT或IMRT技術,而再程放療配合化療時毒副作用卻明顯增加,應格外慎重。
[1]杜昕.食管支架植入術治療中晚期食管癌60例分析[J].中國醫(yī)學創(chuàng)新,2013,10(22):112-113.
[2]宋希榮.中藥對中晚期食管癌化療毒副反應的影響[J].中國醫(yī)學創(chuàng)新,2013,10(17):50-51.
[3]殷蔚伯,李曄雄,王綠化,等.腫瘤放射治療手冊[M].北京:中國協(xié)和醫(yī)科大學出版社,2010:106-114.
[4]陳小軍.首程放療后局部復發(fā)食管癌43例再程放療的療效分析[J].中外醫(yī)學研究,2014,12(23):104-105.
[5] Yano M,Takachi K Y,Miyashiro I,et al.Prognosis of patients who develop cervical lymph node recurrence following curative resection for thoracic esophageal cancer[J].Diseases of the Esophagus,2006,19 (2):73-77.
[6]童金龍,孫新臣.脊髓再程放療的基礎與臨床研究進展[J].中華放射腫瘤學雜志,2014,23(3):190-193.
[7]祁吉.醫(yī)學影像診斷學[M].北京:人民衛(wèi)生出版社,2007:137-167.
[8]李進科,徐宗祥,夏芙,等.食管癌全量放療后復發(fā)或未控制患者再手術治療體會[J].黑龍江醫(yī)學,2014,38(5):517-519.
[9]李向陽,丁友宏,邱亮,等.根治性放療后短期復發(fā)食管癌的手術治療[J].蚌埠醫(yī)學院學報,2013,38(11):1438-1440.
[10]王偉,王強,高俊,等.食管癌根治性放療后復發(fā)再手術治療體會[J].中國臨床研究,2011,24(12):1124-1125.
[11]尤振兵,嵇建,徐達夫,等.根治性放療后復發(fā)食管癌行手術和再放療的回顧性研究[J].西部醫(yī)學,2012,24(2):343-345.
[12]中國抗癌協(xié)會食管癌專業(yè)委員會.食管癌規(guī)范化診治指南[M].北京:中國協(xié)和醫(yī)科大學出版社,2011:89-90.
[13]段德縛,信德和,楊可賢.食管癌根治量放療后復發(fā)再手術治療[J].中華胸心血管外科雜志,1998,14(5):305-306.
[14]梁云,鄒秀珍,李宇鳴.食管帶膜支架捆綁放射性粒子碘-125置入治療晚期食管癌的臨床應用[J].中外醫(yī)學研究,2014,12 (10):128-129.
[15]王權,劉海龍.放療后復發(fā)食管癌調強放射治療近期療效觀察[J].中華實用診斷與治療雜志,2012,26(8):810-812.
[16]陳利,柳彌,李賢富,等.食管癌放射治療研究進展[J/CD].中華臨床醫(yī)師雜志:電子版,2014,8(2):110-114.
[17] Ma J B,Song Y P,Yu J M,et al.Feasibility of involved-field conformal radiotherapy for cervical and upper-thoracic esophageal cancer[J].Onkologie,2011,34(11):599-604.
[18] Grills I S,Yan D,Martinez A A,et al.Potential for reduced toxicity and dose escalation in the treatment of inoperable non-small-cell lung cancer:a comparison of intensity-modulated radiation therapy (IMRT),3D conformal radiation,and elective nodal irradiation[J]. Int J Radiat Oncol Biol Phys,2003,57(3):875-890.
[19]楊丹,王建華.食管癌放療后局部復發(fā)再程放療的療效觀察[J].常州實用醫(yī)學,2010,26(6):370-372.
[20]魯志兵.同步放化療對局部晚期食管癌患者的臨床價值分析[J].中國醫(yī)學創(chuàng)新,2014,11(5):21-23.
[21]彭俊英,吳金通,吳陳賓,等.再程放化療在食管癌放療后復發(fā)患者中的應用分析[J].臨床和實驗醫(yī)學雜志,2013,12(23):1887-1890.
[22]羅宏濤,魏世鴻,王小虎,等.食管癌放療后復發(fā)再程三維適形放療同步化療的臨床觀察[J].中華腫瘤防治雜志,2013,20 (5):371-373.
Curative Effect Observation of the Re-radiotherapy in Local Recurrence from Esophageal Carcinoma after Radiotherapy/
YAO Jun,SUN Xiao-bing,CHEN Chang-ying.//Medical Innovation of China,2015,12(29):083-086
Objective:To observe the curative effect and adverse reactions of the re-radiotherapy in recurrence from esophageal carcinoma after radiotherapy.Method:From November 2013 to July 2014,32 patients were hospitalized to accept the treatment of re-radiotherapy because of the recurrence from esophageal carcinoma after radiotherapy,including 24 cases of conventional radiotherapy,8 cases of three dimensional conformal radiotherapy,a median dose was 64 Gy,3 patients underwent radiotherapy combined with chemotherapy,TP regimen,4 cases were given local dilatation therapy for endoscopic treatment under gastroscope.The treatment effect and adverse reactions of all patients were observed.Result:The short-term curative efficiency was 62.5%,the incidence rate of radiation esophagitis was 68.8%,the incidence rate of radiation pneumonitis was 46.9%,and the incidence rate of myelosuppression was 65.6%.Followedup to December 2014,four patients died (12.5%).Conclusion:In the retreatment of the recurrence from esophageal carcinoma after radiotherapy,radiation therapy is a more effective approach,it is recommended to use of the 3DCRT or IMRT technology,while in the process of re-radiotherapy combined with chemotherapy,the side effect of chemotherapy with radiotherapy is obviously increased,it should be particularly cautious.
Esophageal carcinoma; Recurrence; Re-radiotherapy
10.3969/j.issn.1674-4985.2015.29.025
2015-03-03)(本文編輯:歐麗)
①江蘇省鹽城市腫瘤醫(yī)院 江蘇 鹽城 224003
姚鈞
First-author’s address:Yancheng Tumor Hospital,Yancheng 224003,China

