同期手術治療非小細胞肺癌胸椎寡轉移的臨床經驗
王東來,馮建剛,李增懷,馮 奇,王 雷
(1.河北醫科大學第四醫院骨科,河北石家莊050011;2.河北醫科大學第四醫院胸外科,河北石家莊050011)
同期手術治療非小細胞肺癌胸椎寡轉移的臨床經驗
王東來1,馮建剛1,李增懷1,馮 奇1,王 雷2
(1.河北醫科大學第四醫院骨科,河北石家莊050011;2.河北醫科大學第四醫院胸外科,河北石家莊050011)
目的 探討同期手術治療非小細胞肺癌合并胸椎寡轉移的方法和療效。方法 回顧性分析非小細胞肺癌單純胸椎轉移患者10例,同期行前路經胸肺癌聯合胸椎轉移病灶切除,記錄手術時間、術中出血量、術后胸腔閉式引流管的拔除時間、術后并發癥發生率、術后復發率和生存時間。評估手術方式對患者術前術后疼痛[視覺模擬評分(visual analogue score,VAS)]、神經功能(Frankel分級)和生活質量的改善情況。結果10例單純胸椎轉移灶切除患者的平均手術時間為(348.00±27.48)min,術中出血量(1 500.00±547.72)m L,術后胸腔閉式引流的拔出時間(9.00±1.85)d,術后中位生存時間為26個月,術后患者VAS較術前明顯降低(P<0.05),10例中有6例(60.0%)患者Frankel分級至少降低1級。結論 非小細胞肺癌胸椎寡轉移患者同期行原發病灶和轉移病灶聯合切除可以提高患者生存質量,可能會延長患者的生存時間。
癌,非小細胞肺;胸椎;腫瘤轉移;外科手術
非小細胞肺癌(non-small-cell lung cancer,NSCLC)占肺癌總數的80%~85%,2014年美國癌癥協會報道肺癌的發病例數為224 210例,其病死率為所有癌癥中最高,占所有癌癥患者的27%,骨轉移發生率為30%~40%,在出現神經癥狀的患者中約70%發生于胸椎[1]。既往放射治療雖然有良好的止痛效果,但對于存在神經癥狀的脊柱轉移癌患者不能增加患者脊柱的穩定性,且不能改善截癱患者的神經恢復,因此開放性外科手術在治療存在神經癥狀脊柱轉移性腫瘤的地位日益提高。由于部分胸椎轉移癌可通過前路開胸手術切除,與肺癌開胸手術入路相似,同時單器官轉移的Ⅳ期肺癌寡轉移患者原發病灶是否切除仍存在爭議。本研究回顧分析我院收治的10例NSCLC單純胸椎轉移患者施行同期肺癌原發灶及胸椎轉移病灶聯合切除的臨床資料,觀察其臨床效果,現報告如下。
1 資料與方法
1.1 一般資料 2009年1月—2012年1月我院收治的行同期肺癌原發灶及胸椎轉移病灶聯合切除的患者10例,其中男性7例,女性3例,年齡42~60歲。胸椎病變Tomita分型2型1例,3型5例,4型4例;胸椎轉移癌的病變部位發生在T4~11,肺腺癌8例,鱗癌2例;肺癌的部位發生在上葉病變5例,中葉病變4例,下葉病變1例。10例聯合手術患者胸椎轉移主要病灶與肺癌在同側為6例,非同側4例。
1.2 手術前評估 手術前進行完善的全身情況評估及詳細的全身查體,完整的實驗室檢查及影像學檢查。行頭顱MRI及腹部CT排除頭顱轉移和腎上腺轉移,行胸椎CT及MRI觀察胸椎病變情況(單側或雙側,是否侵及椎弓根,受否有脊髓壓迫)并作出Tomita分型,行全身骨掃描排除其他骨骼受侵,行胸部CT觀察原發灶范圍及淋巴結轉移情況,術前以視覺模擬評分(visual analogue score,VAS)、Frankel分級及美國東部腫瘤協作組(Eastern Cooperative Oncology Group,ECOG)評分(0分為活動能力完全正常;1分為有癥狀,不需臥床,生活能夠自理;2分為50%以上時間不需臥床,偶爾需要照顧;3分為50%以上時間需要臥床,需人照顧;4分為臥床不起,生活不能自理),分別對患者的疼痛、神經及整體情況進行評估。本組患者術前除胸椎轉移外,均無其他重要臟器轉移。
1.3 手術方法 選用肺癌病變側開胸入路,側臥位,雙腔麻醉,切口部位選擇胸椎病變相應節段或上位肋間隙,切開骨膜、胸膜,進入胸腔,顯露病椎上下節段、椎間盤及節段血管,節段血管給予結扎,徹底刮除病椎及椎體旁的瘤組織,常規應用蒸餾水及含有順鉑0.5 g/L蒸餾水各浸泡2.5 min,最大可能減少腫瘤細胞的污染。而后測量椎體長度,安置合適填充人工骨或肋骨骨條的鈦網,相鄰椎體釘棒或釘板系統內固定,然后由胸外科醫師行肺癌肺葉切除術,根據患者是否存在淋巴結轉移行淋巴結采樣或清掃術,如果因切口位置靠下出現淋巴結清掃困難(如T11椎體轉移合并肺上葉癌),需加用常規開胸(4、5肋間)手術切口(10例中有1例)。放置胸腔閉式引流管后閉合切口,胸帶固定。
1.4 術后處理 保持胸腔閉式引流管通暢,24 h內引流量<50 m L、胸部X線片提示無明顯氣胸時給予拔除,術后每月輸注唑來膦酸4 mg控制骨轉移,根據病理結果、基因檢測和術中病變的切除情況選擇適宜的抗腫瘤方法。化療方案:鱗癌以吉西他濱+鉑類方案為主,腺癌患者2009年6月前應用長春瑞濱/多西他賽/紫杉醇+鉑類方案化療,2009年6月后根據患者腫瘤標本表皮生長因子受體(epidermal growth factor receptor,EGFR)基因是否突變,首選吉非替尼靶向治療,如果EGFR基因突變陰性或狀態未知,仍首選化療,化療方案應用長春瑞濱/培美曲塞+鉑類方案。對一般情況較好的患者首選放化療同步進行,其次為序貫放化療。對N2期或術中對清掃淋巴結不徹底患者術后輔助放療。
1.5 療效評價及隨訪 術后1個月應用VAS、術后6個月應用Frankel分級及ECOG評分分別對患者的疼痛、神經及整體情況進行評估,并與術前對比。分別于術后第1、3、6個月各隨訪1次,以后每6個月隨訪1次,隨訪期截至2013年12月,隨訪終點為患者死亡,至隨訪截止尚存活的患者記為缺失刪失數據。10例手術均由同一手術組醫生完成,同時記錄每例手術時間、術中失血量、胸腔閉式引流管的拔出時間、術后并發癥及病變的復發情況。
1.6 統計學方法 應用SPSS 18.0統計學軟件進行數據處理。計量資料表示比較采用配對t檢驗;等級資料比較采用秩和檢驗;采用Kaplan-Meier法計算生存率。P<0.05為差異有統計學意義。
2 結 果
本組術中無死亡患者。手術時間(348.00± 27.48)min、術中出血量(1 500.00±547.72)m L,術后胸腔閉式引流的拔出時間(9.00±1.85)d。
10例患者術后VAS和ECOG評分較術前明顯降低,差異有統計學意義(P<0.01)。術后Frankel分級較術前有明顯的提升,在10例患者中,1例B級患者提升至D級,2例C級患者提升至D級和E級,5例D級患者有3例提升至E級,無術后神經癥狀惡化的患者,但術前術后Frankel分級比較差異無統計學意義(P>0.05)。見表1,2。
10例患者均獲得隨訪,術后生存時間15~47個月,中位生存時間26個月。有3例患者術后出現不同的并發癥,其中乳糜胸1例,肺部感染1例,下肢靜脈炎1例,均經治療后好轉。術后有1例在隨訪期內出現局部復發,復發時間為術后34個月,再次行后路椎板減壓內固定術治療。
表1 術前術后VAS和ECOG評分比較Table 1 VAS and ECOG scores before and after operation(n=10,±s,分)

表1 術前術后VAS和ECOG評分比較Table 1 VAS and ECOG scores before and after operation(n=10,±s,分)
檢測時間 VAS ECOG術前 7.23±1.02 2.91±0.93術后 2.22±0.94 1.21±0.63t11.422 4.786P0.000 0.000
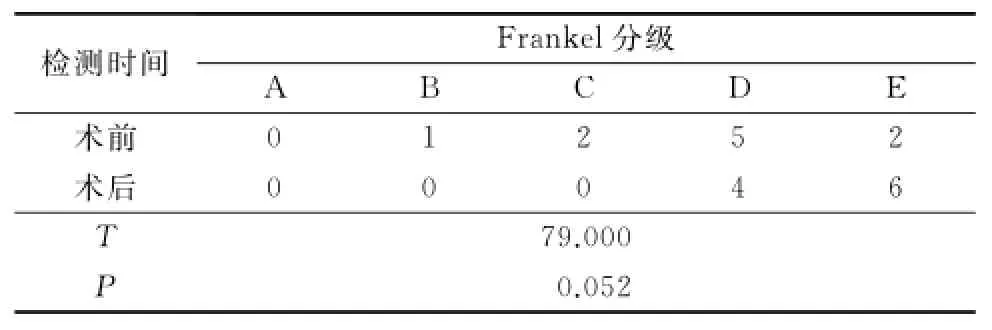
表2 術前和術后6個月Frankel分級比較Table 2 Frankel scale before and 6 months after operation(n=10,例數)
3 討 論
目前,Ⅳ期NSCLC單器官寡轉移的患者,是否手術治療原發灶仍存在爭議,5年生存率為24%~36%[2-4]。近年來放療技術的進步以及化療藥物和靶向治療藥物的發展,使Ⅳ期NSCLC的5年生存率有了明顯的提高。Chadeyras等[5]對32例侵及椎體的NSCLC(T4期)行椎體切除或部分切除,87%患者獲得了根治性切除,5年生存率為24%。Schirren等[6]報道,20例NSCLC侵及脊柱聯合整塊切除的患者,術后經過綜合治療5年生存率達到47%。本研究中10例患者中位生存時間為26個月,長于Collaud等[4]報道的20.5個月。雖然本組的患者數較少,但是否切除原發病灶仍可能是影響Ⅳ期單器官轉移NSCLC生存期的重要預后因素之一,因此對于單純胸椎轉移的Ⅳ期NSCLC患者行原發灶的切除可能使患者受益。
本研究10例患者術前評估除胸椎外,均無遠處重要器官的轉移,由于聯合肺癌切除后對胸腔的騷擾更大,手術時間相對較長,因此術后胸腔閉式引流留置時間較長,術后的并發癥相對較高。而同期手術可以避免患者二次手術創傷,縮短治療周期,有利于及時應用抗腫瘤治療,本組術后患者VAS、Frankel分級均有顯著的改善,說明通過手術治療,改善了患者的神經功能和一般狀態,提高了患者的生活質量。術前術后Frankel分級比較差異無統計學意義(P>0.05),可能與例數少有關。
脊柱轉移癌的手術類型主要包括經皮椎體成形術、后路椎板切除椎管減壓內固定術、椎體次全切除術、全脊椎切除術(整塊或分塊、蠶食切除)。根據脊柱轉移癌的部位和數目、原發癌的病理類型以及重要臟器轉移情況,Tomita等[7]總結出一套評分系統,以預測患者的生存期并指導相應的手術方式,目前應用廣泛。由于近年來肺癌綜合治療手段的進步,使其5年生存率比以往有了較大程度的提高,加上脊柱外科手術的進步和內固定器械的迅速發展,有學者不再拘泥于Tomita評分體系,嘗試應用全脊椎整塊切除術治療肺癌的脊柱轉移。Murakami等[8]10年間為6例肺腺癌患者施行了后路全脊椎整塊切除術,術中平均出血量為1 076 m L,平均手術時間為440 min,術后有1例患者出現切口深部感染,1例出現神經功能惡化,其余因肺癌死亡的4例患者的平均生存時間為46.3個月,其間無1例復發,雖然總體結果滿意,但仍有較高的并發癥,因此該作者指出對肺癌患者施行全脊椎整塊切除術要嚴格篩選患者。本研究10例患者胸椎病變的位置以椎體前中側為主,Tomita分型2~4型,因此選用前路椎體次全切除術,大部分瘤體可以完全切除,可以切除患側的肋橫突及椎弓根,可以解除脊髓前方的致壓因素。如果肺癌和椎體病變不在同側,從肺癌側切除腫瘤可能無法完全切除對側的胸椎病變,但壓迫脊髓前方的腫瘤一般可以完全切除,達到減壓神經的目的,術中應用射頻消融、骨水泥填充,術后配合放療可以最大程度地減少腫瘤細胞的殘留。術后有1例患者在隨訪期間出現局部復發,可能與此有關。盡管如此,患者的生存時間仍與術后積極的綜合治療密切相關[9-10]。
本研究存在一定的局限性和不足之處:首先,本研究為回顧性分析,時間跨度大,手術是在選擇性人群中進行,在資料收集過程和患者選擇上存在偏倚;其次,樣本量小、單中心數據以及隨訪期較短也會向研究中引入偏倚;再者,近年來腫瘤綜合治療學的進步對本組患者的生存期延長影響是否大于切除原發灶對患者生存期的影響,仍需增大樣本量行多因素分析進一步驗證。
[1] Siegel R,Ma J,Zou Z,et al.Cancer statistics,2014[J].CA Cancer J Clin,2014,64(1):9-29.
[2] Congedo MT,Cesario A,Lococo F,et al.Surgery for oligometastatic non-small cell lung cancer:long-termResultsfrom a single center experience[J].J Thorac Cardiovasc Surg,2012,144(2):444-452.
[3] Hanagiri T,Takenaka M,Oka S,et al.Resultsof a surgical resection for patients with stageⅣnon--small-cell lung cancer[J].Clin Lung Cancer,2012,13(3):220-224.
[4] Collaud S,Stahel R,Inci I,et al.Survival of patients treated surgically for synchronous single-organ metastatic NSCLC and advanced pathologic TN stage[J].Lung Cancer,2012,78(3):234-238.
[5] Chadeyras JB,Mazel C,Grunenwald D.Vertebral en bloc resection for lung cancer:twelve years'experience[J].Ann Chir,2006,131(10):616-622.
[6] Schirren J,D?nges T,Melzer M,et al.En bloc resection of non-small-cell lung cancer invading the spine[J].Eur J Cardiothorac Surg,2011,40(3):647-654.
[7] Tomita K,Kawahara N,Murakami H,et al.Total en bloc spondylectomy for spinal tumors:improvement of the technique and its associated basic background[J].J Orthop Sci,2006,11(1):3-12.
[8] Murakami H,Kawahara N,Demura S,et al.Total en bloc spondylectomy for lung cancer metastasis to the spine[J].J Neurosurg Spine,2010,13(4):414-417.
[9] 孫燕,管忠震,廖美琳,等.肺癌骨轉移診療專家共識(2014版)[J].中國肺癌雜志,2014,17(2):57-72.
[10] 韓文峰,魏素菊.非小細胞肺癌分子靶向治療藥物研究進展[J].河北醫科大學學報,2009,30(10):1088-1092.
(本文編輯:趙麗潔)
Clinical experience of primary and metastatic lesions by simultaneous surgical treatment of non-small cell lung cancer with thoracic oligo metastases
WANG Dong-lai1,FENG Jian-gang1,LI Zeng-huai1,FENG Qi1,WANG Lei2
(1.Department of Orthopedic Surgery,the Fourth Hospital of Hebei Medical University,Shijiazhuang 050012,China;2.Department of Thoracic Surgery,the Fourth Hospital of Hebei Medical University,Shijiazhuang 050012,China)
ObjectiveTo investigate the techniques and effects of primary and metastatic lesions by simultaneous surgical treatment of non-small cell lung cancer with thoracic oligo metastases.MethodsRetrospective analysis was performed on 10 non-small cell lung cancer patients with thoracic oligo metastases who were treated in our hospital.Lobectomy and vetebrectomy by simultaneous operation was performed.Intraoperative and diagnostic data,including perioperative complications,operative time,chest tube length,intraoperative bleeding and survival time were collected using retrospective chart review.The surgical outcomes were assessed according to survival status,neurological function,local recurrence,and pain before and after surgery.ResultsTen patients underwent vetebrectomy and lobectomy by one-stage operation of anterior transcavitary approach,the mean operative time was(348.00±27.48)min,intraoperative bleeding(1 500.00±547.72)m L,chest tube length(9.00±1.85)d,and median survival time 26 months.Neurologic improvement by at least one Frankel grade was noted in 6 of 10 cases(60.0%).The visual analogue score of the patients were significantly reduced after operation(P<0.05).ConclusionThe patients of non-small cell lung cancer with thoracic oligo metastases who underwent simultaneous surgical treatment for the primary tumor and thoracicmetastatic lesions still have chances to obtain long-term survival.
carcinoma,non-small-cell lung;thoracic vertebrae;neoplasms metastasis;surgical procedures
R734.2
A
1007-3205(2015)01-0013-04
2014-11-19;
2014-12-12
河北省醫學科學研究重點課題(20120131)
王東來(1978-),男,山東新泰人,河北醫科大學第四醫院主治醫師,醫學碩士,從事骨與軟組織腫瘤診治研究。
10.3969/j.issn.1007-3205.2015.01.005

