右美托咪定和咪達(dá)唑侖預(yù)防卡前列素在剖宮產(chǎn)術(shù)中不良反應(yīng)的對比研究
吳麗美 王慶祥

【摘要】 目的 對比右美托咪定和咪達(dá)唑侖對卡前列素致剖宮產(chǎn)術(shù)中不良反應(yīng)的預(yù)防作用。方法 99例擇期在腰硬聯(lián)合麻醉下行剖宮產(chǎn)術(shù)患者, 隨機(jī)分為右美托咪定組(D組)、咪達(dá)唑侖組(M組)和對照組(C組), 各33例。胎兒娩出后, 宮體注射卡前列素250 ?g和催產(chǎn)素10 U, 同時靜脈輸注催產(chǎn)素10 U。D組于臍帶夾閉后, 靜脈輸注右美托咪定0.1 ?g/kg, 0.4 ?g/(kg·h)維持至縫皮前;M組靜脈輸注咪達(dá)唑侖1 mg, 1 mg/h維持至縫皮前;C組靜脈輸注0.9%氯化鈉1 ml, 1 ml/h維持至縫皮前。記錄卡前列素給藥后相關(guān)不良反應(yīng)和滿意度, 記錄麻醉前后、給藥前后的生命征, 手術(shù)結(jié)束時和術(shù)后2 h時警覺/鎮(zhèn)靜評分(OAA/S評分)。結(jié)果 與C組比較, D組和M組的不良反應(yīng)發(fā)生率均明顯降低、滿意度提高(P<0.05);D組與M組不良反應(yīng)發(fā)生率比較差異無統(tǒng)計學(xué)意義(P>0.05), 但D組滿意度更高(P<0.05)。三組OAA/S評分比較差異無統(tǒng)計學(xué)意義(P>0.05)。結(jié)論 剖宮產(chǎn)術(shù)中, 卡前列素給藥前輸注右美托咪定或咪達(dá)唑侖預(yù)防卡前列素誘發(fā)的胃腸道和心血管不良反應(yīng)的療效相當(dāng), 但較咪達(dá)唑侖, 右美托咪定明顯提高患者滿意度。
【關(guān)鍵詞】 右美托咪定;咪達(dá)唑侖;剖宮產(chǎn)術(shù);卡前列素
DOI:10.14163/j.cnki.11-5547/r.2016.02.002
卡前列素是強(qiáng)效的子宮收縮劑, 常用于預(yù)防和減少剖宮產(chǎn)術(shù)中因子宮收縮乏力引起的出血, 但其胃腸道和心血管的不良反應(yīng)發(fā)生率較高, 引起患者明顯不適。倪燕等[1]研究表明小劑量右美托咪定可有效預(yù)防卡前列素誘導(dǎo)的不良反應(yīng)。而咪達(dá)唑侖也能有效預(yù)防和治療剖宮產(chǎn)術(shù)后的惡心嘔吐[2, 3]。但二者預(yù)防剖宮產(chǎn)術(shù)中卡前列素誘導(dǎo)的不良反應(yīng)的療效是否存在差異, 報道較少。本研究擬對比右美托咪定和咪達(dá)唑侖預(yù)防卡前列素誘導(dǎo)剖宮產(chǎn)術(shù)中不良反應(yīng)的療效, 現(xiàn)報告如下。
1 資料與方法
1. 1 一般資料 經(jīng)本院醫(yī)學(xué)倫理委員會批準(zhǔn), 2014年8月~
2015年1月從本院產(chǎn)科篩選99例擬擇期行剖宮產(chǎn)術(shù)患者。所有入選患者或家屬均簽署知情同意書。入選標(biāo)準(zhǔn):ASAⅠ~Ⅱ級, 年齡22~32歲, 體重50~84 kg, 身高152~168 cm, 心、肺、肝、腎功能未見異常, 術(shù)中使用卡前列素宮體注射治療。排除標(biāo)準(zhǔn):①妊娠期高血壓先兆子癇、子癇; ②有卡前列素、右美托咪定、咪達(dá)唑侖使用禁忌;③長期使用麻醉鎮(zhèn)痛、鎮(zhèn)靜、精神類藥物者;④麻醉平面過高或過低;⑤卡前列素宮體注射治療前發(fā)生惡心嘔吐、呼吸抑制、胸悶或手術(shù)時有明顯疼痛不適者。99例患者采用隨機(jī)數(shù)字表法分為右美托咪定組(D組)、咪達(dá)唑侖組( M組)和對照組(C組), 各33例。三組患者年齡、體重、ASA分級、手術(shù)時間和術(shù)中生命征等一般資料比較差異無統(tǒng)計學(xué)意義(P>0.05), 具有可比性。
1. 2 方法 三組無術(shù)前用藥, 常規(guī)禁食、禁水。入室監(jiān)測生命征, 吸氧5 L/min, 開放上肢靜脈, 麻醉前30 min內(nèi)輸注乳酸林格液500 ml。L3~4行腰硬聯(lián)合麻醉, 調(diào)整麻醉平面于T6水平。術(shù)中血壓測量為每3分鐘1次。胎兒娩出后宮體注射卡前列素(批號:J36054, Pharmacia&Upjohn公司, 美國) 250 ?g和催產(chǎn)素10 U, 同時靜脈輸注催產(chǎn)素10 U。D組于胎兒臍帶夾閉后靜脈輸注右美托咪定(批號:11110834, 江蘇恒瑞醫(yī)藥股份有限公司)負(fù)荷量0.1 ?g/kg, 0.4 ?g/(kg·h)維持至縫皮前[1];M組靜脈輸注咪達(dá)唑侖(國藥準(zhǔn)字H19990027, 江蘇恩華藥業(yè)股份有限公司)負(fù)荷量1 mg, 1 mg/h維持至縫皮前[2];C組靜脈輸注0.9%氯化鈉1 ml, 1 ml/h維持至縫皮前。采用雙盲法, 即患者本人、麻醉醫(yī)師對藥物配方均不知情。
1. 3 判斷和評估標(biāo)準(zhǔn)
1. 3. 1 一般情況 記錄麻醉前、麻醉后、給藥前、給藥后的生命征, 記錄手術(shù)時間、術(shù)中輸液量、出血量、尿量等。
1. 3. 2 不良反應(yīng) 記錄卡前列素給藥后惡心、嘔吐、胸悶、面色潮紅、高血壓、心動過速等不良反應(yīng)的發(fā)生情況。
1. 3. 3 麻醉滿意度 麻醉滿意度分為四個等級:依次是很好、好、一般、差。
1. 3. 4 OAA/S評分[4] 手術(shù)結(jié)束時、術(shù)后2 h時記錄OAA/S評分。OAA/S評分標(biāo)準(zhǔn)為:5分, 對正常語調(diào)的呼名反應(yīng)迅速;4分, 對正常語調(diào)的呼名反應(yīng)冷淡;3分, 僅對大聲或反復(fù)呼名有反應(yīng);2分, 僅對輕度的搖推肩膀或頭部有反應(yīng);1分, 對輕度推搖無反應(yīng);0分, 對擠捏耳垂無反應(yīng)。OAA/S評分均由對所用鎮(zhèn)靜藥物不知情的同一人完成。
1. 4 統(tǒng)計學(xué)方法 采用SPSS16.0統(tǒng)計學(xué)軟件對數(shù)據(jù)進(jìn)行統(tǒng)計分析。計量資料以均數(shù)±標(biāo)準(zhǔn)差( x-±s)表示, 多組間比較采用單因素方差分析;計數(shù)資料以率(%)表示, 采用χ2檢驗;等級資料比較采用Kruskal-Wallis H檢驗。P<0.05表示差異具有統(tǒng)計學(xué)意義。
2 結(jié)果
2. 1 一般情況 三組中C組因1例患者發(fā)生妊娠期高血壓先兆子癇, 1例麻醉平面過高, 2例卡前列素宮體注射前發(fā)生惡心嘔吐予以排除。
2. 2 三組預(yù)防卡前列素不良反應(yīng)比較 與C組比較, D組和M組惡心、嘔吐、胸悶、面色潮紅、高血壓和心動過速的發(fā)生率明顯降低, 差異有統(tǒng)計學(xué)意義(P<0.05);D組和M組上述指標(biāo)比較差異無統(tǒng)計學(xué)意義(P>0.05), 但D組不良反應(yīng)實際發(fā)生率均低于M組。見表1。
2. 3 三組OAA/S評分比較 三組OAA/S評分比較差異無統(tǒng)計學(xué)意義 (P>0.05)。見表2。
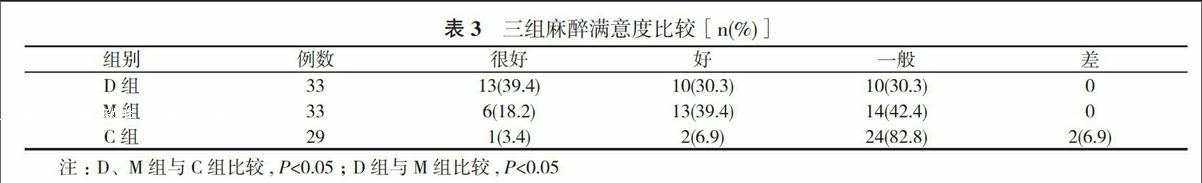
2. 4 三組患者滿意度比較 D、M組患者滿意度明顯高于C組, 且D組優(yōu)于M組, 差異均有統(tǒng)計學(xué)意義(P<0.05)。見表3。
3 討論
卡前列素具有強(qiáng)而持久的收縮子宮平滑肌作用, 能有效預(yù)防和減少剖宮產(chǎn)術(shù)中因子宮收縮乏力引起的出血, 但其胃腸道和心血管的不良反應(yīng)發(fā)生率較高, 可致患者明顯不適。因此, 應(yīng)盡早預(yù)防此不良反應(yīng), 增加患者的舒適度和滿意度。
右美托咪定作為高選擇性α2腎上腺素受體激動劑, 具有鎮(zhèn)靜、鎮(zhèn)痛等作用;Piao等[5]對右美托咪定作為麻醉藥物的meta分析顯示, 右美托咪定可穩(wěn)定血流動力學(xué), 顯著減少圍術(shù)期惡心、嘔吐、高血壓、心動過速等的發(fā)生率。Bajwa等[6]研究也證實在全身麻醉手術(shù)中, 右美托咪定可減少術(shù)后惡心、嘔吐的發(fā)生率。本研究表明, 剖宮產(chǎn)術(shù)中, 預(yù)先給予右美托咪定顯著減少卡前列素誘發(fā)的惡心、嘔吐、高血壓、心動過速等不良反應(yīng), 患者滿意度明顯增加, 其降血壓、減慢心率原因考慮與鎮(zhèn)靜、鎮(zhèn)痛作用有關(guān), 但其抗惡心、嘔吐機(jī)制尚不清楚, 可能為:①作用于藍(lán)斑, 直接抑制中樞神經(jīng)系統(tǒng), 控制延髓下游區(qū)的嘔吐中樞, 減少惡心、嘔吐[5]。②抑制交感神經(jīng)的高度緊張和減少兒茶酚胺的釋放, 抗惡心、嘔吐[7, 8]。而其減少胸悶作用可能由右美托咪定舒張支氣管所致。
本研究顯示預(yù)先使用咪達(dá)唑侖減少卡前列素引起的血壓升高和心率加快, 降低高血壓、心動過速和面部潮紅的發(fā)生率, 滿意度提高, 考慮與其具有抗焦慮、鎮(zhèn)靜、催眠的作用有關(guān);其減少胸悶的發(fā)生, 可能與其擴(kuò)張血管作用有關(guān)。本研究證實, 咪達(dá)唑侖明顯減少剖宮產(chǎn)術(shù)中卡前列素誘發(fā)的惡心、嘔吐, 但其機(jī)制不清, 可能為:①通過抗焦慮和減少中樞化學(xué)感受觸發(fā)區(qū)(the chemoreceptor trigger zone, CRTZ)的多巴胺輸入;②減少腺苷的重攝取, 降低腺苷介導(dǎo)的CRTZ區(qū)中多巴胺合成、釋放和突觸后活動;③經(jīng)γ-氨基丁酸(gamma- aminobutyric acid, GABA)神經(jīng)元抑制中樞多巴胺通路;④經(jīng)與GABA結(jié)合形成GABA-苯二氮及其受體復(fù)合物, 降低多巴胺能神經(jīng)元活性, 阻斷5-HT3的釋放[2, 9]。
本研究結(jié)果表明, 右美托咪定和咪達(dá)唑侖減輕卡前列素誘發(fā)不良反應(yīng)的療效相當(dāng), 考慮與二者均有鎮(zhèn)靜、抗焦慮、止吐作用有關(guān), 二者作用機(jī)制存在差異, 兩者間是否存在協(xié)同作用, 有待于探討。但右美托咪定組不良反應(yīng)發(fā)生率均低于咪達(dá)唑侖組, 滿意度明顯增加(P<0.05)。與對照組比較, 預(yù)先使用咪達(dá)唑侖或右美托咪定, 產(chǎn)婦的OAA/S評分無明顯差異, 無呼吸抑制發(fā)生, 證實小劑量的咪達(dá)唑侖或右美托咪定持續(xù)靜脈輸注不影響產(chǎn)婦呼吸, 對產(chǎn)婦的保護(hù)性反射也無明顯影響。本研究選擇胎兒臍帶夾閉后給藥, 對胎兒無影響。
綜上所述, 剖宮產(chǎn)術(shù)中, 卡前列素給藥前預(yù)先輸注右美托咪定或咪達(dá)唑侖預(yù)防卡前列素誘發(fā)的患者胃腸道和心血管不良反應(yīng)的療效相當(dāng), 但較咪達(dá)唑侖, 右美托咪定明顯提高患者滿意度。
參考文獻(xiàn)
[1] 倪燕, 桂波, 蔣秀紅, 等.小劑量右美托咪定預(yù)防卡前列素誘發(fā)剖宮產(chǎn)術(shù)患者不良反應(yīng)的效果. 中華麻醉學(xué)雜志, 2014, 34(7):830-832.
[2] Tarhan O, Canbay O, Celebi N, et al. Subhypnotic doses of midazolam prevent nausea and vomiting during spinal anesthesia for cesarean section. Minerva Anestesiol, 2007, 73(12):629-633.
[3] 廖錦華, 李雅蘭, 方曼菁, 等.咪達(dá)唑侖預(yù)防剖宮產(chǎn)術(shù)中卡前列素氨丁三醇不良反應(yīng)的臨床觀察. 臨床麻醉學(xué)雜志, 2014, 30(8):812-813.
[4] Chernik DA, Gillings D, Laine H, et al. Validity and reliability of the Observer's Assessment of Alertness/Sedation Scale: study with intravenous midazolam. J Clin Psychopharmacol, 1990, 10(4):244-251.
[5] Piao G, Wu J. Systematic assessment of dexmedetomidine as an anesthetic agent: a meta-analysis of randomized controlled trials. Arch Med Sci, 2014, 10(1):19-24.
[6] Bajwa SJ, Gupta S, Kaur J, et al. Reduction in the incidence of shivering with perioperative dexmedetomidine: a randomized prospective study. J Anaesthesiol Clin Pharmacol, 2012, 28(1):86-91.
[7] Jenkins LC, Lahay D. Central mechanisms of vomiting related to catecholamine response: anaesthetic implication. Can Anaesth Soc J, 1971, 18(4):434-441.
[8] El-Tahan MR, Mowafi HA, Al Sheikh IH, et al. Efficacy of dexmedetomidine in suppressing cardiovascular and hormonal responses to general anesthesia for caesarean delivery: a dose-response study. Int J Obstet Anesth, 2012, 21(3):222-229.
[9] Di Florio T, Goucke CR. The effect of midazolam on persistent postoperative nausea and vomiting. Anaesth Intensive Care, 1999, 27(1):38-40.
[收稿日期:2015-09-16]

