疑為腦膠質瘤的放射性腦病1例報告并文獻復習
?
疑為腦膠質瘤的放射性腦病1例報告并文獻復習
曠仁釗,唐曉平,唐文國,馮凌,李舜
(川北醫學院附屬醫院神經外科,四川南充637000)
【摘要】目的:復習放射性腦病的發病機制、臨床特點、診斷及治療,分析其鑒別診斷,降低早期誤診率。方法:回顧分析1例入院時疑為腦膠質瘤的放射性腦病患者的臨床表現、影像特點及診治經過,并結合文獻對診療經驗進行總結。結果:放射性腦病的臨床表現與影像特點常不典型,有時需病理檢查才能與相關疾病鑒別。結論:放射性腦病的診斷需要與腦膠質瘤或膠質瘤復發、腦轉移瘤、腦梗死、腦膿腫等相鑒別。
【關鍵詞】放射性腦病;腦膠質瘤;鑒別診斷
放射性腦病是頭頸部腫瘤、腦血管畸形等疾病經直線加速器、X刀、伽瑪刀及光子刀等放射治療后出現的嚴重并發癥,文獻報告發病率約0.9%[1]。臨床上,放射性腦病常與頭頸部腫瘤復發、轉移,腦梗死等疾病鑒別較困難。我科于2013年2月就收治1例疑為腦膠質瘤的放射性腦病,現結合文獻復習,報告如下。
1 病例報告
患者,女,45歲。因腦膠質瘤伽瑪刀術后3年,頭暈頭痛伴左側肢體抽搐于2013年2月入院。3年前患者因頭暈頭痛于我院行頭顱MRI示“右顳葉占位病變,考慮膠質瘤可能”。未行手術,于院外行兩次伽瑪刀治療,自覺癥狀緩解。入院前,患者再次出現頭暈頭痛伴左側肢體抽搐。查體:神志清楚,雙側瞳孔正常,對光反射靈敏,左側肢體肌力Ⅳ級,右側Ⅴ級。入院頭顱CT示:右額顳頂低密度影,中線左移(圖1)。頭顱MRI平掃增強示:右額顳頂葉及基底節區、丘腦、胼胝體可見大片異常信號,T1呈低信號,T2呈不均高信號,增強掃描未見明顯異常強化灶,側腦室明顯受壓變形左移,中線左偏(圖2)。入院初步診斷右顳葉占位病變,考慮腦膠質瘤伽瑪刀術后復發可能。給予1周甘露醇、激素、神經營養藥物及抗癲癇藥物治療,除癲癇未再出現外,其它癥狀無明顯好轉。故行右額顳部壞死腦組織切除術及去骨瓣減壓術。術中見腦壓較高,右額顳葉腦皮質明顯黃變,且部分腦組織呈灰色灶,組織稍韌,術中未發現異常結節灶。術后病理示:組織部分顯示膠質細胞增生、水腫;部分區域出血,出血區內見少量淋巴細胞及中性粒細胞浸潤;部分顯示凝固性壞死灶,未見腫瘤,符合炎性病變(圖3)。

圖1 右額顳頂低密度影
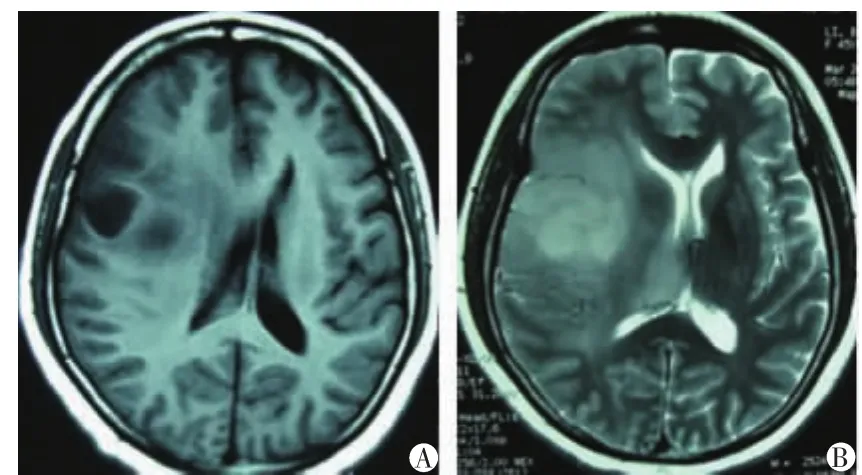
圖2 右額顳頂葉及基底節區、丘腦、胼胝體可見大片異常信號

圖3 術后病理
最后患者診斷為右額顳葉放射性腦病。術后予甘露醇、激素及神經營養藥物治療,以及高壓氧治療1個月,患者癥狀明顯好轉,皮瓣張力不高,左側肢體肌力恢復正常。復查CT平掃增強示:右額顳低密度區范圍明顯縮小,未見增強結節灶,中線無移位。隨訪1年,患者術后4個月已于院外行顱骨修補術,除偶有頭暈外,無其他神經癥狀體征。
2 討論
放射性腦病是因各種原因進行頭頸部放射性治療后所產生的神經系統損害,于1930年首次報道[2]。研究表明,放射性腦病的發生與放射源、單次劑量、總劑量的分割和總的治療時間有關。放射量越大,照射面積越廣,越易發病[3]。發病部位與照射野密切相關,多見于顳葉,可波及額頂葉,其次是腦干和小腦。本例患者就發生在常見部位額顳部。本病發病機制尚不明確,主要有4種觀點[4-6]:①放射線直接損傷腦組織;②血管損傷引起腦組織缺血壞死;③自身免疫反應引起的腦組織損傷;④自由基損傷。目前研究表明,放射性腦病的發生發展是以上各種機制共同作用的結果。
放射性腦病常嚴重影響放療后患者的生活質量和生存時間。根據放射性腦損害癥狀發生的時間分為3期[4-7]:①急性期,發生于放射治療后數小時或數天至一個月內。臨床上可無癥狀或有顱內壓增高癥狀,表現為頭痛、惡心、嘔吐、嗜睡等。②早期遲發性反應期,多發生于放療后1~6個月,表現為嗜睡綜合癥及運動失調。③晚期遲發性反應期,一般多發生于放射治療后6個月至10年。本例患者發生于伽瑪刀治療后3年,為晚期。晚期常有顱內高壓表現,如頭痛、惡心、嘔吐,甚至肢體癱瘓、失語、癲癇、意識障礙等癥狀。前兩期一般預后較好,最后一期神經損害常為不可逆性,預后較差。
影像學檢查方面:放射性腦病在CT上早期常無陽性表現;晚期常表現為發病部位為均勻低密度區,主要位于腦白質區,周圍血管性水腫,邊界不清,偶見有囊性變伴中心壞死。MRI早期表現為腦水腫,晚期常表現為T1呈低信號,T2呈高信號,增強后有或無環形強化及不均勻強化,無強化結節,周邊水腫占位效應可輕可重[4,8-9]。李天棟等[10]報道1例放射性腦病CT呈囊性變,MRI增強示病灶呈不規則強化。吳開福等[7]報道2例放射性腦病CT表現為囊狀壞死灶,強化見周邊“地圖樣”強化,MRI強化后病變區呈花環狀混雜信號,周邊不規則強化,有些部位像“棘角樣”外突,無強化結節。由此可見,放射性腦病僅從影像學上有時難以與膠質瘤復發鑒別。
放射性腦病的診斷主要依據有放射病史、臨床表現及相關影像學檢查,有時與以下疾病鑒別困難時,還需手術病理明確。①腦膠質瘤或膠質瘤復發:病程較短,常有顱內壓增高癥狀及明顯的腦損害表現,腫瘤常侵犯灰、白質,占位現象明顯。②腦轉移瘤:病變可位于灰、白質任何部位,一般有多個占位病變,增強掃描常有強化影,周圍常可找到原發癌灶。③腦梗死:發病常與閉塞的血管供應的范圍一致,常同時累及灰、白質,急性發病時,時間短且病情進展快,常有偏癱、偏身感覺障礙等表現,嚴重時可短時出現顱內壓增高,MRI信號常較均勻。④腦膿腫:患者常有感染,發熱史,病情常進展快,可出現顱內壓增高癥狀,CT增強可有環狀強化影,血常規常可出現白細胞、中性粒細胞增高[3,6,11-14]。
放射性腦病的治療[3-4,15-16],早期首選內科治療,常予激素、脫水、神經營養、擴血管及高壓氧治療;晚期亦可先予內科治療,若水腫治療無效或有顱內壓增高,或者有囊性占位病灶時,均應考慮手術治療,目的是切除壞死病灶,降低顱內壓。
本例患者因入院前已考慮膠質瘤并行伽瑪刀治療兩次,故入院時疑為腦膠質瘤復發。但患者在行伽瑪刀治療之前考慮腦膠質瘤,僅以MRI為依據,并無確切的病理證據。僅從MRI考慮腦膠質瘤常與腦膿腫、腦梗塞等難以鑒別。因此,本例患者在經保守治療1周癥狀無改善后,再行手術治療,有兩方面的考慮:①明確診斷,鑒別是否確實為腦膠質瘤。②改善癥狀。結果術中患者并未發現結節灶。放射性腦病一般病理示:膠質細胞增生,伴小血管增生,并可見灶性壞死及炎癥細胞浸潤[8,17]。該患者組織學特征基本符合。術后予激素及高壓氧治療,患者癥狀的明顯改善和頭顱CT檢查結果均表示治療有效。綜上所述,僅從影像學檢查考慮腦膠質瘤即行放射治療應慎重,最好有明確的病理依據;另外,經放射治療的頭頸部腫瘤患者,其復發有無應與放射性腦病鑒別。
參考文獻
[1]梁霽,鄭金甌.放射性腦病48例的影象學特征[J].廣西醫學,2007,29(12):1927-1928.
[2]Asai A,Kawamoto K.Radiation-induced brain injury[J].Brain Nerve,2008,60(2):123-129.
[3]郭韜,劉斌,鄭鑫.放射性腦病研究進展[J].腦與神經疾病雜志,2008,16(5):648-651.
[4]尹華錦,陳禮剛.放射性腦病的診治研究現狀[J].瀘州醫學院學報,2009,32(6):658-661.
[5]郎曉燕,邵國良.放射性腦病的早期影像學特征與診斷[J].醫學影像學雜志,2012,22(3):490-493.
[6]王檸,王志強.放射性腦病的診斷和治療[J].新醫學,2002,33 (5):261-263.
[7]吳開福,徐培坤,吳運,等.6例膠質瘤術后放射性腦病誤診為膠質瘤復發的臨床分析[J].中國微創外科雜志,2012,12(2): 136-139.
[8]耿道穎,陳增愛,沈天真.放射性腦病的臨床病理與影像學[J].國外醫學臨床放射學分冊,2001,24(3):161-165.
[9]凌昕,付真富.鼻咽癌放療后放射性腦病的研究進展[J].中外醫療,2011,(16):181-183.
[10]李天棟,白紅民,王玉寶,等.疑似膠質瘤的放射性腦病1例[J].中國微侵襲神經外科雜志,2004,9(2):88.
[11]Qiu SJ,Zhang XL,Zhang Y,et al.Proton magnetic resonance spectroscopy for radiation encephalopathy induced by radiotherapy for nasopharyngeal carcinoma[J].J South Med Univ,2007,27(3): 241-246.
[12]賈建平,崔麗英,王偉.神經病學[M].第6版,北京:人民衛生出版社,2008:175-183.
[13]王忠誠.王忠誠神經外科學[M].湖北:湖北科學技術出版社,2005:921-925.
[14]霍雷,張明宇,方加勝,等.膠質瘤手術后放射性腦病和腫瘤復發的臨床鑒別分析[J].中國現代醫學雜志,2009,19(13): 2008-2011.
[15]賀龍雙,張威,劉靈慧.高壓氧聯合糖皮質激素治療放射性腦病的療效[J].廣東醫學,2013,34(7):1117-1119.
[16]陳群,劉啟勇,姜紅,等.伽瑪刀治療后發生放射性腦病的原因分析及治療[J].立體定向和功能性神經外科雜志,2005,18 (6):364-366.
[17]王振寧,牟永告,夏云飛,等.放射性腦病[J].中國神經腫瘤雜志,2008,6(2):139-141.
護理
Radiation encephalopathy suspected of glioma,case report and literature review
KUANG Ren-zhao,TANG Xiao-ping,TANG Wen-guo,Feng Ling,LI Shun
(Department of Neurosurgery,Affiliated Hospital of North Sichuan Medical College,Nanchong 637000,Sichuan,China)
【Abstract】Objective: To review the pathogenesis of radiation encephalopathy,clinical features,diagnosis and treatment,analyze the differential diagnosis and reduce early misdiagnosis rate.Methods: Retrospectively analyze the clinical manifestations,imaging features and treatment procedure of one case of patient with radiation encephalopathy who was suspected glioma admission,summarize the experience of diagnosis and treatment and review the literature.Results: Clinical manifestations and imaging features of radiation encephalopathy are not typical,and sometimes pathological examination are needed to identify specific related disease.Conclusion: Radiation encephalopathy diagnosis should be distinguished with glioma,recurrent glioma,brain metastases,cerebral infarction or cerebral abscess.
【Key words】Radiation encephalopathy; Gliomas; Differential diagnosis
作者簡介:曠仁釗(1982-),男,湖南衡陽人,碩士,住院醫師,主要從事顱腦腫瘤方面的研究。E-mail: krenzhao@sina.com
收稿日期:2014-07-07
doi:10.3969/j.issn.1005-3697.2015.02.30
【文章編號】1005-3697(2015)02-0247-03
【中圖分類號】R74
【文獻標志碼】B
網絡出版時間: 2015-5-1 01∶33網絡出版地址: http://www.cnki.net/kcms/detail/51.1254.R.20150501.1333.027.html

