小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù)對角膜散光的影響
祝彩英,曾麗梅
(廣寧縣人民醫(yī)院眼科,廣東廣寧526300)
小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù)對角膜散光的影響
祝彩英,曾麗梅
(廣寧縣人民醫(yī)院眼科,廣東廣寧526300)
目的研究小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù)對角膜散光的影響。方法收集行小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù)32例41眼作為觀察組,以同期行青光眼、白內(nèi)障分期手術(shù)的患者35例42眼作為對照組,比較兩組患者術(shù)后角膜散光度變化。結(jié)果兩組患者術(shù)前1 d、術(shù)后1 d的角膜散光度比較差異均無統(tǒng)計學意義(P>0.05);觀察組術(shù)后1周、1個月、6個月角膜散光度明顯低于對照組,差異均具有統(tǒng)計學意義(P<0.05);兩組患者術(shù)前1 d、術(shù)后1個月、6個月角膜散光軸向分布變化比較差異均無統(tǒng)計學意義(P>0.05);觀察組術(shù)后1 d、1周角膜散光軸向分布變化明顯高于對照組,差異具有統(tǒng)計學意義(P<0.05)。結(jié)論小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù)能較好地保持了角膜原有的功能形態(tài),降低了術(shù)后角膜散光,值得臨床推廣應用。
小梁切除術(shù);超聲乳化白內(nèi)障摘除;人工晶體植入;角膜散光
近年來隨著我國醫(yī)療生活水平的提高,社會人口預期壽命延長,年齡相關性白內(nèi)障合并青光眼的發(fā)病率有逐漸升高的趨勢。白內(nèi)障合并青光眼手術(shù)一般分二期執(zhí)行,但是隨著顯微手術(shù)技術(shù)和設備的不斷成熟完善,超聲乳化技術(shù)和折疊式人工晶體的廣泛應用,小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入因其能夠安全、有效減輕患者的痛苦及減少經(jīng)濟負擔而受到日益重視[1]。術(shù)后散光是影響白內(nèi)障術(shù)后裸眼視力恢復的重要因素之一,改善術(shù)源性角膜散光,提升術(shù)后視覺質(zhì)量,是實現(xiàn)真正意義上的白內(nèi)障屈光手術(shù)的主要目標[2]。本研究主要探討小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù)對角膜散光的影響。
1 資料與方法
1.1 一般資料收集2012年1月至2014年12月期間因青光眼合并白內(nèi)障在本院進行小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù)者32例41眼作為觀察組,以同期于我院行青光眼、白內(nèi)障分期手術(shù)者35例42眼作為對照組。病例入選標準:慢性閉角型青光眼患者合并晶體混濁,最大劑量抗青光眼藥物治療后眼壓仍持續(xù)>21 mmHg(1 mmHg=0.133 kPa);存在進行性視功能下降;既往沒有眼科手術(shù)史。觀察組32例,其中男性17例,女性15例;年齡54~83歲,中位年齡63.2歲;術(shù)前眼壓24.3~44.9 mmHg,平均(3415±5.38)mmHg;晶體核硬度Ⅰ級2眼,Ⅱ級18眼,Ⅲ級16眼,Ⅳ級5眼。對照組35例,其中男性18例,女性17例;年齡53~81歲,中位年齡62.3歲;術(shù)前眼壓24.6~45.2 mmHg,平均(35.32±6.23)mmHg;晶體核硬度Ⅰ級3眼,Ⅱ級19眼,Ⅲ級17眼,Ⅳ級3眼。本研究經(jīng)我院倫理委員會討論決定,向所有患者告知本研究之目的、可能存在的風險,獲得患者的知情同意,并簽署相關同意書。兩組患者的年齡、性別、術(shù)前眼內(nèi)壓、晶狀體核硬度等比較差異均無統(tǒng)計學意義(P>0.05),具有可比性。
1.2 治療方法觀察組接受小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù),手術(shù)步驟依次為:采用鹽酸丙美卡表面麻醉、利多卡因眼球周圍浸潤麻醉。麻醉成功后以穹窿部為基底沿上方角膜緣剪開結(jié)膜約6 mm,然后距角鞏膜緣后2 mm做平行角膜的角鞏膜通道,其長度根據(jù)欲植入的人工晶狀體大小確定。在前房用3.2 mm穿刺刀做活瓣式內(nèi)口,注入黏彈劑,依次連續(xù)環(huán)形撕囊或開罐氏截囊,以注水鈍針頭從9點鐘位置的前囊膜瓣下注入平衡鹽溶液進行水分離和水分層,擴大內(nèi)切口后伸入超聲乳化頭,按預定方式依次乳化吸除晶狀體核,用注吸器清除皮質(zhì)后,注入適量黏彈劑,然后植入人工晶狀體,調(diào)整人工晶狀體位置至合適。最后在隧道內(nèi)切除1 mm×3 mm的竇小梁組織和周邊虹膜組織,抽吸黏彈劑完畢后,平復虹膜之后縮瞳,恢復前房。手術(shù)完成后在結(jié)膜下注射地塞米松注射液2.5 mg用來防止炎癥黏連。對照組則依次分期進行青光眼、白內(nèi)障手術(shù),先行小梁切除術(shù),4周后擇期另選切口位置,進行超聲乳化白內(nèi)障吸除折疊式IOL植入術(shù)。
1.3 觀察指標兩組分別于術(shù)前1 d、術(shù)后1 d、1周以及1個月、6個月進行門診隨訪,對角膜散光度評價。角膜散光度采用角膜曲率計測量,手術(shù)源性角膜散光的轉(zhuǎn)向分布參考文獻方法[3]將散光軸向≥45°或<135°定位順規(guī)性散光,散光軸向<45°或≥135°定位逆規(guī)性散光。
1.4 統(tǒng)計學方法應用SPSS17.0統(tǒng)計軟件包進行數(shù)據(jù)分析,計量數(shù)據(jù)以均數(shù)±標準差(±s)表示,組間均數(shù)比較采用t檢驗,計數(shù)資料采用χ2檢驗,以P<0.05為差異有統(tǒng)計學意義。
2 結(jié)果
2.1 兩組患者術(shù)后角膜散光度比較兩組患者術(shù)前1 d、術(shù)后1 d角膜散光度比較差異均無統(tǒng)計學意義(P>0.05);觀察組術(shù)后1周、1個月、6個月角膜散光度顯著低于對照組,差異均具有統(tǒng)計學意義(P<0.05),見表1。
表1 兩組患者術(shù)后角膜散光度比較(±s,D)
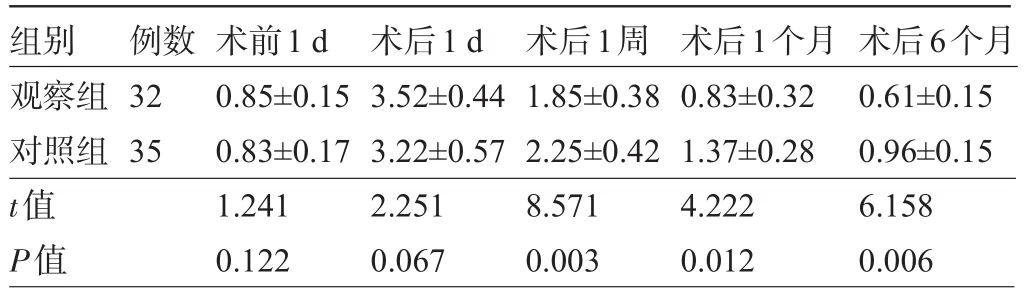
表1 兩組患者術(shù)后角膜散光度比較(±s,D)
組別觀察組對照組t值P值例數(shù)32 35術(shù)前1 d 0.85±0.15 0.83±0.17 1.241 0.122術(shù)后1 d 3.52±0.44 3.22±0.57 2.251 0.067術(shù)后1周1.85±0.38 2.25±0.42 8.571 0.003術(shù)后1個月0.83±0.32 1.37±0.28 4.222 0.012術(shù)后6個月0.61±0.15 0.96±0.15 6.158 0.006
2.2 兩組患者術(shù)后角膜散光軸向分布情況比較兩組患者術(shù)前1 d,術(shù)后1個月、6個月角膜散光順規(guī)性分布比較差異均無統(tǒng)計學意義(P>0.05);觀察組術(shù)后1 d、1周角膜散光軸向分布明顯高于對照組,差異均具有統(tǒng)計學意義(P<0.05),見表2。
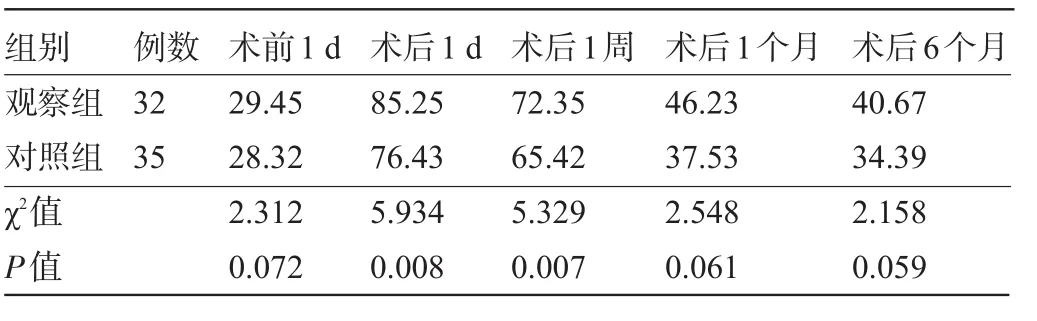
表2 兩組患者術(shù)后角膜散光軸向分布情況比較(%)
3 討論
老年人白內(nèi)障合并青光眼發(fā)病率高,是目前導致老年人視力降低乃至失明的重要原因。白內(nèi)障合并青光眼的臨床特征是房水循環(huán)不通暢引起眼壓升高,高眼壓壓迫視神經(jīng)誘發(fā)視野缺損、甚至視神經(jīng)萎縮,最終出現(xiàn)視銳度下降、視野缺損等視覺損害。白內(nèi)障合并青光眼常規(guī)保守治療療效有限,手術(shù)治療是目前最佳的治療方法。其中小梁切除術(shù)已經(jīng)應用于臨床30余年,療效肯定,其減壓效果明顯[4]。但在不良反應及并發(fā)癥方面,小梁切除術(shù)后白內(nèi)障的發(fā)生率明顯增加,患者往往需在短時間內(nèi)再次行白內(nèi)障手術(shù),不僅加重了患者眼部損傷及并發(fā)其他損害的風險,而且加重了經(jīng)濟負擔[5]。超聲乳化術(shù)是治療白內(nèi)障的重要微創(chuàng)手術(shù)措施,隨著超聲乳化設備、手術(shù)操作熟練程度、人工晶體的不斷改良,術(shù)后角膜散光控制改善[6]。一般認為手術(shù)引起的角膜形態(tài)改變導致的角膜散光是影響術(shù)后視力恢復的重要因素之一[7-8]。
本研究結(jié)果表明白內(nèi)障合并青光眼應用小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù),與分期手術(shù)相比較,術(shù)后1 d角膜散光度差異無統(tǒng)計學意義,術(shù)后1周、1個月、6個月隨著手術(shù)切口引起的角膜水腫逐漸消退,角膜散光度開始明顯改善,速度快于分期手術(shù),且末次隨訪觀察組患者平均散光度0.61 D,優(yōu)于對照組,術(shù)后散光度得到了良好的控制。究其機制可能在于小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù)一次完成,雖然對操作者經(jīng)驗及手術(shù)技巧要求高,但它避免了分期手術(shù)二次角膜切口引起的損傷累積,較好地保持了角膜原有的功能形態(tài)[9]。分期手術(shù)組患者可能由于兩次切口的影響累積,導致術(shù)后角膜散光軸向分布變化亦不同于聯(lián)合手術(shù)組,表現(xiàn)為術(shù)后1 d、1周順規(guī)性分布比例降低,但是其與角膜散光度之間的確切關系尚有待于進一步研究觀察[10]。
綜上所述,小梁切除術(shù)聯(lián)合超聲乳化白內(nèi)障摘除人工晶體植入術(shù)能夠較好地保持了角膜原有的功能形態(tài),有效減輕術(shù)源性角膜散光,值得臨床進一步推廣應用。
[1]龍艷.超聲乳化、人工晶體植入與小梁切除三聯(lián)治療青光眼合并白內(nèi)障臨床效果[J].江蘇醫(yī)藥,2013,39(14):1700-1701.
[2]孟楊,陳經(jīng)偉,湯誠,等.超聲乳化白內(nèi)障吸除、人工晶狀體植入聯(lián)合小梁切除術(shù)治療白內(nèi)障合并青光眼效果觀察[J].山東醫(yī)藥, 2011,51(46):98-99.
[3]李劍洪.2種方法治療青光眼合并白內(nèi)障效果比較[J].中華全科醫(yī)學,2014,12(5):832-834.
[4]李奇根,戚朝秀,王濤,等.超聲乳化白內(nèi)障吸除聯(lián)合小梁切除治療青光眼合并白內(nèi)障分析[J].中國實用眼科雜志,2010,28(11): 1215-1217.
[5]張運江,俞方良.內(nèi)窺鏡下睫狀體光凝聯(lián)合白內(nèi)障超聲乳化和IOL植入術(shù)對兔青光眼模型的降眼壓效果[J].中華實驗眼科雜志, 2015,33(3):232-236.
[6]侯旭,胡丹,崔志利,等.微創(chuàng)小梁切除聯(lián)合晶狀體超聲乳化術(shù)治療急性閉角型青光眼合并白內(nèi)障的6個月效果[J].眼科,2015,1: 31-34.
[7]王雪飛,覃冬菊,李明哲.急性閉角型青光眼合并白內(nèi)障患者不同手術(shù)方式的療效比較[J].海南醫(yī)學,2015,26(2):263-265.
[8]劉開宇.對比分析三種手術(shù)方式治療青光眼合并白內(nèi)障的療效[J].檢驗醫(yī)學與臨床,2014,11(18):2606-2607.
[9]曾朝霞,陳海波,史貽玉.小梁切除聯(lián)合超聲乳化術(shù)治療原發(fā)性閉角型青光眼合并白內(nèi)障效果分析[J].海南醫(yī)學院學報,2014,20 (9):1294-1296.
[10]夏曉波,楊婕.白內(nèi)障超聲乳化術(shù)聯(lián)合小梁切除術(shù)治療青光眼合并白內(nèi)障的臨床療效[J].國際眼科雜志,2013,13(7):1469-1473.
R772.2
B
1003—6350(2016)01—0143—02
10.3969/j.issn.1003-6350.2016.01.052
2015-06-01)
祝彩英。E-mail:caiyz@126.com

