腹腔鏡完全腹膜外疝修補術與腹腔鏡經腹腹膜前疝修補術治療復發性腹股溝疝的療效及安全性研究
施珊格,繆錦超,黃家榮,林曉鋒,劉贊偉
(廣東省海豐縣彭湃紀念醫院 外四科,廣東 汕尾 516400)
在普外科臨床中腹股溝疝是較為常見的,發病率較高的病種,對于這類病癥常規的手術治療是較為有效的[1],而常規的手術治療后腹股溝疝的復發率高也是較為棘手的問題。隨著腹腔鏡下腹股溝疝的修補技術的日漸成熟,在治療復發性腹股溝疝中療效顯著,且復發率極大程度地降低[2-3]。那么腹股溝疝修補技術哪種更為安全有效,所以本次就腹腔鏡下腹股溝疝修補技術TEP與TAPP的療效及安全性進一步研究,現報道如下。
1 資料與方法
1.1 一般資料
選擇2014年3月-2015年3月本院接受治療的88例復發性腹股溝疝患者的資料,所有的患者診斷均按照《腹股溝疝診療指南》,均可以接受氣腹手術,將其進行整理分組。將其分為兩組:腹腔鏡完全腹膜外疝修補術(totally extraperitoneal,TEP)組與腹腔鏡經腹腹膜前疝修補術(transabdominal preperitoneal,TAPP)組。其中,TEP組患者有44例,第一次手術中有27例接受Lichtenstein術,有17例接受單純縫合修補術。男32例,女12例;年齡29~78歲,平均(43.12±10.42)歲。TAPP組患者有44例,第一次手術中有22例接受Lichtenstein術,有10 例接受單純縫合修補術,12 例接受膜前修補術。男36 例,女8例,年齡31~80歲,平均(46.17±11.25)歲。排除肺功能障礙、慢性肝炎、先天性心臟病、肝功能不全、下腹部手術后粘結及血液系統疾病。兩組患者的年齡、性別、體重百分比及體重指數一般資料狀況差異無統計學意義(P>0.05),具有可比性。本次整個研究均在患者的知情同意下進行,并經過我院倫理委員會的批準。
1.2 方法
兩組患者在手術前8 h禁止飲食,對患者應用氣管插管進行全身麻醉,患者采用頭低腳高位平躺。TEP組:在患者的臍位下緣做出1.5 cm的弧形切口(避開中線),從切口處分離直到肌前鞘顯露,拉開腹直肌用手指向下鈍性分離,沿隙將10mm的套針插入直到腹直肌的前后鞘之間4.5~5.0 cm,并接入氣腹管(壓力維持在10~11 mmHg,1 mmHg=0.133 kPa),插入腹腔鏡鏡頭,在腹腔鏡直視下進行操作,將膜前間隙進一步分離,將5mm的Trocar分別置于臍孔與恥骨聯合的正中聯線上下各1/3處,接著擴大Bogrus間隙和Retzius間隙,直到髂前上棘水平,與此同時顯露恥骨結節、Cooper韌帶、恥骨聯合以及腹壁下血管,準確確定疝囊突出的位置然后將精索和疝囊分離。如果斜疝疝囊較小將其完全分離,若疝囊較大可以將其與精索游離后高位結扎并將其切斷,將疝囊近端進行套扎,遠端保留。TAPP組:在患者的臍孔處建立氣腹,調節氣腹壓力使其維持在12 mmHg,在臍下緣出留置觀察孔,將5mm的Trocor分別置于左、右側腹直肌外緣的平臍處,在直疝三角上方或在內環口上方1.5~2.0 cm處橫行將腹膜切開,并將腹膜的前間隙進行分離,未進入陰囊的斜疝與直疝將疝囊完全地分離,把深入到陰囊的斜疝的疝囊在內環口處結扎后切斷。將Bogrus間隙和Retzius間隙進行分離(向上達到缺損的上緣約5.0 cm,內側到恥骨結節處,向下到內環口下約6.0 cm處,外側到髂前上棘),到聯合肌腱、髂恥束、恥骨結節、恥骨梳韌帶及精索等。
1.3 觀察指標
觀察兩組患者的手術時間、手術后疼痛評分[采用視覺模擬疼痛量表(Visual Analogue Scale,VAS)評定,0分為無疼痛,10分為疼痛最劇烈]、術后住院時間及術后并發癥發生情況。
1.4 統計學方法
選擇SPSS 14.0軟件進行數據的統計分析,采用計數資料的比較分析用χ2檢驗,計量資料以均數±標準(±s)表示,采用t檢驗,P<0.05為差異具有統計學意義。
2 結果
2.1 TEP組與TAPP組相關指標比較
TEP組患者的手術時間、下床活動時間、術后肛門排氣時間、術后24 h疼痛VAS評分狀況明顯優于TAPP組;術中出血量明顯多于TAPP組(P<0.05)。見表1。
表1 TEP組與TAPP組相關指標比較 (±s)

表1 TEP組與TAPP組相關指標比較 (±s)
注:?與TEP組相比,P<0.05。
組別 例數 手術時間/min 住院時間/d 下床活動時間/d 術中出血量/ml 術后肛門排氣時間/d術后24 h疼痛VAS評分/分TEP 組 44 32.3±10.1 5.1±1.3 3.1±0.6 20.9±6.3 1.3±0.2 2.2±0.4 TAPP組 44 41.6±11.2? 4.9±1.1 3.5±0.9? 16.5±9.6? 1.6±0.5? 2.5±0.6?t值 4.0904 0.7790 2.4530 2.5418 3.6953 2.7596 P值 0.0001 0.4381 0.0162 0.0128 0.0004 0.0071
2.2 TEP組與TAPP組手術后并發癥及復發率比較
TEP組與TAPP組患者在手術后的并發癥尿潴留、血清腫、中轉開腹、不完全性腸梗阻及患者在手術后復發情況相比P>0.05,差異無統計學意義。見表2。
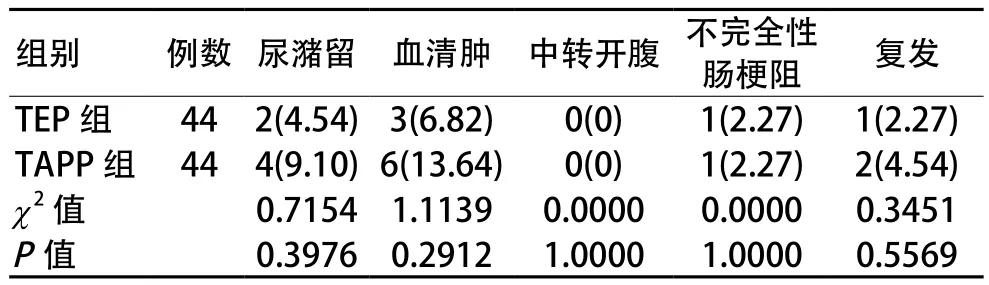
表2 TEP組與TAPP組手術后并發癥及復發率比較例(%)
3 討論
腹股溝疝在臨床中是一種較為常見的外科疾病,其形成主要是因為腹腔內臟器由于腹腔內壓增高致使其通過腹股溝疝的破損向體表突出形成疝[4-5],而隨著時間的增加疝塊也會不斷地增加,嚴重時會導致腸梗阻等并發癥發生,并且在復發性腹股溝疝患者中,患者的心理負擔以及經濟負擔也在不斷地增加,所以合理及時的治療是必不可少的。在目前較為常用的治療方法是腹腔鏡下進行腹股溝疝的修補技術TEP與TAPP,尤其在治療復發性腹股溝疝效果更為明顯。
TEP與TAPP這兩種手術治療方案原理相同,而進入的路徑不同,具體來說TEP是直接進入腹膜前間隙,在腹橫筋膜淺層及腹膜之間進行操作,充分地游離腹膜前間隙,植入的補片平鋪覆蓋于恥骨肌孔,無需釘合[6-7]。TAPP進入腹腔內,打開腹膜,解剖腹膜前間隙,將補片在恥骨結節、腹直肌外緣、聯合肌腱及Cooper韌帶處用螺旋釘固定,最后用人體可吸收的線連續縫合。在本次研究中復發性腹股溝疝患者接受TEP治療組與TAPP治療組在下床活動時間、術中出血量、術后肛門排氣時間、術后24 h疼痛VAS評分相比較,說明了合適的手術治療對復發性患者在術后恢復效果較好,而在手術時間及手術后的并發癥尿潴留、血清腫、中轉開腹、不完全性腸梗阻相比以及術后患者的復發情況相比均沒有統計學意義,說明了治療的安全性相當,復發率較低。
綜上所述,采用TEP與TAPP治療復發性腹股溝疝,患者的癥狀能夠得到較好的改善,安全性較高,較好地降低復發率。對于復發性腹股溝疝患者的治療需要更加小心,所以手術者應具有較好的手術經驗,減少患者的疼痛,提高患者的治愈率。
[1]孫鵬,孫巖,李強,等.腹腔鏡經腹腹膜前腹股溝疝修補術與完全腹膜外疝修補術療效對比的Meta分析[J].腹腔鏡外科雜志,2014,19(1):35-41.
[2]陳勝才,何海榮,胡趣兒.三種不同腹腔鏡術式治療老年復發性腹股溝疝的臨床效果比較[J].腹腔鏡外科雜志,2015,30(2):99-102.
[3]羅東明,蔡小勇,歐陽思旗.腹腔鏡疝修補術治療復發性腹股溝疝34例[J].廣西醫學,2010,32(12):1506-1508.
[4]袁全林.腹腔鏡下經腹腔腹膜前與完全腹膜外腹股溝疝修補術效果比較[J].中國鄉村醫藥,2015,22(2):6-7
[5]屈陳江,周亮,季良.腹腔鏡下兩種腹股溝疝修補術治療腹股溝疝臨床療效分析[J].臨床和實驗醫學雜志,2013,12(7):511-512.
[6]劉繼東,李德寧,鮑興,等.兩種腹腔鏡腹股溝疝修補術臨床療效分析與術式選擇[J].中華腔鏡外科雜志,2014,7(2):125-129.
[7]任士貴.經腹腔腹膜前修補術與全腹膜外修補術治療成人腹股溝疝療效比較[J].中國冶金工業醫學雜志,2015,32(1):73-74.

