顱腦外傷應激性潰瘍應用持續性胸段硬脊膜外阻滯麻醉治療的效果
蔡星三
(河南省長葛市人民醫院 麻醉科,河南 長葛 461500)
當患者在受到外力創傷或其他危重疾病影響時機體會產生急性消化道潰瘍、糜爛等病變的情況統稱為應激性潰瘍[1]。顱內手術或病變、損傷后發生的應激性潰瘍即腦外傷性應激性潰瘍,其具有極強的穿透性和危險性。應激性潰瘍(stress ulcer,SU)一般采用奧美拉唑、輸血補液、胃內灌注堿性藥物以及H2阻滯劑針劑或質子泵抑制針劑等方法,迅速使胃液pH值提高≥6以上。隨著醫學技術的發展,在SU中交感神經過度興奮逐漸被各界學者所關注著,相關文獻記錄關于動物研究中SU的防治,其中就有提到胸段硬脊膜外麻醉阻滯(thoracic epidural anesthesia,TEA)治療可緩解SU所致的胃腸系統微循環破壞,促進胃腸黏膜防御功能改善[2]。而我國有學者嘗試將持續性TEA治療應用于SU中,取得較為理想的療效。基于此,對本院顱腦外傷應激性潰瘍應用持續性胸段硬脊膜外阻滯麻醉治療總結如下。
1 資料與方法
1.1 一般資料
本次研究對象由系統抽取自2014年5月-2015年5月本院收治的顱腦外傷應激性潰瘍患者,共計60例,根據患者入院時間將其分作對照組和實驗組,每組各30例,觀察組,男23例,女7例;年齡36~53(45.2±18.6)歲;患者發病時間1~13(4.5±0.4)h。對照組,男19例,女11例;年齡32~58(47.5±17.6)歲,患者發病時間為1~14(4.3±0.6)h。兩組患者在性別、年齡以及發病時間方面比較差異無統計學意義,具有可比 性。
1.2 方法
對照組行常規治療措施,患者給藥奧美拉唑,給藥按照初次80 mg,之后40 mg/次,給藥間隔8 h/次,或給予靜脈滴注800 mg西咪替丁,2次/d,若患者出現異常應積極給予輸血補液,替患者維持血液循環,持續使用時間必須在5 d以上。觀察組在該基礎上實施持續性TEA治療,消毒患者T8-9或T9-10之間的胸椎間隙,進行硬脊膜外腔穿刺并將麻醉管置入3~5 ㎝后固定,初始注入以0.25%布比卡因15 ml,隨后追加注入0.25%布比卡因4 ml,時間間隔為5 h/次,持續使用時間必須在5 d以上。
1.3 觀察指標
患者治療期間按常規流程觀察其呼吸頻率、中心靜脈壓、心率及頸內靜脈血氧飽和度等,監測記錄患者胃液潛血和腸鳴音情況。患者腸鳴音出現24 h后,給予患者鼻飼。患者潰瘍愈合比例計算,以治療期間胃鏡下觀察到縮小的潰瘍面積占治療前潰瘍面積比例為準。同時記錄兩組患者總有效率、治愈耗時及死亡率等。
1.4 療效評定
根據《顱腦外科臨床疾病學》[3]對治療效果進行判定,可以分為顯效、有效和無效3個等級,顯效:患者呼吸頻率、中心靜脈壓、心率與頸內靜脈壓水平恢復正常,潰瘍面積較少超過50%;有效:患者呼吸頻率、中心靜脈壓、心率與頸內靜脈壓水平波動范圍在20%以內,潰瘍面積減少30%以上;無效:患者無上述好轉跡象。
1.5 統計學方法
應用SPSS 20.0軟件對數據進行統計分析,計量資料以均數±標準差(±s)表示,行t檢驗;計數資料行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者治療效果比較
觀察組顯效率73.33%(22/30),有效率26.67%(8/30),無效率0,總有效率高達100.00%(30/30);對照組顯效率53.33%(16/30),有效率23.33%(7/30),無效率24.50%(7/30),總有率僅76.67%(23/30),兩組患者總有效率比較差異有統計學意義(P<0.05)。
2.2 兩組患者生命體征情況比較
兩組患者生命體征情況比較差異無統計學意義P>0.05,說明持續性TEA治療可控制阻滯平面,對患者呼吸系統及循環系統無影響,見表1。
表1 兩組患者生命體征情況比較 (±s)

表1 兩組患者生命體征情況比較 (±s)
注:?與對照組比較,P>0.05。
組別 例數 血氧飽和度/%中心靜脈壓/㎝H2O呼吸頻率/(次/min)心率/(次/min)對照組 30 92±15.2 5.2±3.1 28±9.5 75.2±13觀察組 30 91±13.6? 4.9±3.5? 27.6±10? 74.8±16?P值 0.124 0.074 0.106 0.083
2.3 兩組患者pH值、不良反應發生情況、潰瘍愈合時間和愈合程度比較
兩組患者治療后pH值、潰瘍愈合時間和愈合程度比較差異有統計學意義(P<0.05)。且在治療期間,兩組患者無任何嚴重不良反應發生,雖然對照組中出現1例出血控制不良的患者,但經及時搶救后無明顯生命威脅,兩組患者治療期間無1例死亡病例,出院時皆為康復狀態。
表2 兩組患者pH值、潰瘍愈合時間和愈合程度比較(±s)
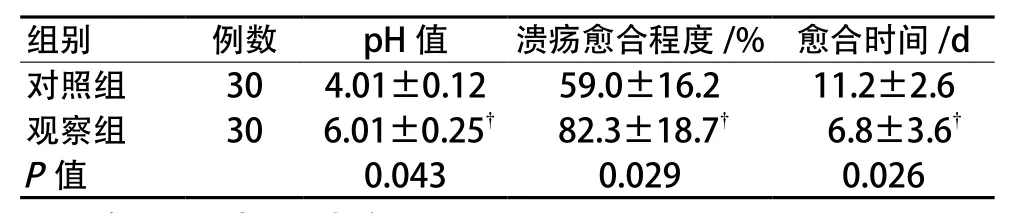
表2 兩組患者pH值、潰瘍愈合時間和愈合程度比較(±s)
注:?與對照組比較,P<0.05。
組別 例數 pH值 潰瘍愈合程度/% 愈合時間/d對照組 30 4.01±0.12 59.0±16.2 11.2±2.6觀察組 30 6.01±0.25? 82.3±18.7? 6.8±3.6?P值 0.043 0.029 0.026
3 討論
患者發生顱腦外傷后極易患應激性潰瘍,其主要是由于胃腸運動、黏膜分泌等眾多因素均會在不同程度上發生改變,進而導致胃腸黏膜損傷。但相應防御因素的相對減弱,嚴重破壞患者胃腸黏膜造成應激性潰瘍癥狀,通常它的發病時間在傷后3~7 d中,發病率高達90%左右,發病后有45%出血率,應激性潰瘍的死亡率較高。應激性潰瘍是由于胃腸道長期出血未被治愈,結果造成胃腸黏膜損傷,導致細菌入侵胃腸,使患者受到生命安全威脅。在臨床上,顱腦外傷性應激性潰瘍在醫治用藥方面,均是抑酸止血藥、胃黏膜保護劑或質子泵抑制劑等,而目前顱腦外傷應激性潰瘍應用持續性胸段硬脊膜外阻滯麻醉治療的效果越來越顯著,備受廣大臨床醫生和患者的青睞。
持續性TEA治療能夠通過布比卡因改善胃腸黏膜損傷,將交感神經阻斷,促進黏膜血液灌注加強[4-5]。研究結果顯示,采取常規治療方式的對照組,與采取持續性TEA治療的觀察組,其總有效率分別為76.67%和100.00%,且觀察組治療后pH指比對照組更優,同時在治療5 d后觀察組潰瘍愈合時間及愈合程度均優于對照組。在整個治療過程中兩組患者并無嚴重不良反應,亦無1例患者死亡。足以見得,將持續性TEA應用于顱腦外傷性應激性潰瘍治療中,其改善胃腸黏膜的血流灌注效果明顯,可促進胃腸黏膜修復速度加快,并且在常規治療基礎上聯合抑酸藥物,有助于應激性潰瘍治療效果的提高[6]。
綜上所述,顱腦外傷應激性潰瘍應用持續性胸段硬脊膜外阻滯麻醉治療效果理想,可促進胃腸黏膜循環有效改善,并能縮短治愈時間,且在治療中患者不會發生嚴重不良反應,使得治療效果大大提高,具有較高臨床價值,可以廣泛的應用于臨床治療中。
[1]羅文新,張天益,徐文波,等.持續性胸段硬脊膜外麻醉在治療顱腦外傷性應激性潰瘍中的作用[J].廣東醫學,2012,33(16):2454-2455.
[2]王舜.顱腦外傷性應激性潰瘍治療中持續性胸段硬脊膜外麻醉的臨床價值分析[J].吉林醫學,2014,33(25):5623-5624.
[3]李艷玲.顱腦外傷性應激性潰瘍治療中持續性胸段硬脊膜外麻醉的臨床價值分析[J].臨床醫藥文獻電子雜志,2015,33(16):3224-3224.
[4]林杰.顱腦外傷性應激性潰瘍用持續性胸段硬脊膜外麻醉治療探析[J].現代養生B,2014,2(8):55-55.
[5]胡細茍,宋毅文,徐升,等.持續性胸段硬脊膜外麻醉治療顱腦外傷性應激性潰瘍的療效分析[J].牡丹江醫學院學報,2014,2(3):90-91.
[6]段隆喜.顱腦外傷后并發應激性潰瘍的臨床分析[J].中國醫藥指南,2012,10(2):148-149.

