探討瘢痕子宮再次妊娠經陰道分娩或再次剖宮產的可行性
趙丹
保定市第一中心醫院 河北保定 071000
探討瘢痕子宮再次妊娠經陰道分娩或再次剖宮產的可行性
趙丹
保定市第一中心醫院 河北保定 071000
目的:探討瘢痕子宮再次妊娠經陰道分娩或再次剖宮產的可行性。方法:將2014年12月-2016年12月在我院產科生產的122例瘢痕子宮再次妊娠產婦按生產方式不同分為兩組,對照組82例采用再次剖宮產,觀察組40例采用經陰道分娩,比較兩組患者的產時出血量、產后出血量、住院時間、新生兒窒息率、并發癥發生率。結果:觀察組產時出血量、產后出血量、住院時間明顯少于對照組,差異有統計學意義(P<0.05);觀察組產婦并發癥發生率明顯低于對照組(P<0.05),兩組新生兒窒息率及Apgar評分無明顯差異(P>0.05)。結論:瘢痕子宮再次妊娠經陰道分娩具有較強可行性,可顯著減少出血量,加快產婦恢復速度,臨床應嚴格掌握陰道試產適應證與禁忌證,提高分娩安全性。
瘢痕子宮再次妊娠;經陰道分娩;再次剖宮產
隨著臨床剖宮產率的升高,剖宮產術后再次妊娠的問題逐漸凸顯。由于瘢痕子宮行自然分娩有子宮破裂的風險,因此以往臨床更傾向于再次剖宮產。但隨著臨床生產理念的改變以及產婦傾向于自然分娩,使得臨床對瘢痕子宮經陰道分娩的安全性和可行性發生爭論[1]。本研究對比瘢痕子宮再次妊娠選擇經陰道分娩或再次剖宮產的對產婦及新生兒的各項指標,現具體匯報如下。
1 資料與方法
1.1 一般資料將2014年12月-2016年12月在我院產科生產的122例瘢痕子宮再次妊娠產婦按生產方式不同分為兩組。觀察組40例,年齡27-41歲,平均年齡(32.3±3.2)歲,孕周37-41周,胎兒體重2.7-3.4kg;對照組82例,年齡28-42歲,平均年齡(32.7±3.6)歲,孕周36-42周,胎兒體重2.6-3.9kg;所有產婦均有過1次剖宮產所致瘢痕子宮,為瘢痕子宮再次妊娠,此次妊娠距離前次剖宮產時間>2年,產前檢查身體狀況均良好,均為單胎頭位,瘢痕位置子宮厚度≥0.3cm;排除有妊娠期并發癥者、子宮下段前壁有缺損者;所有產婦均自行選擇生產方式,并簽署知情同意書;比較兩組產婦的年齡、孕周、瘢痕子宮狀況等無明顯差異,可進行相關研究。
1.2 方法:①陰道分娩者應嚴格把握適應征,僅一次剖宮產史,前次剖宮產術式為子宮下段橫切口,無產褥感染史,無子宮肌瘤剝除史,彩超顯示下段肌層沒有薄弱區,延續性良好、無缺損;未出現新發生剖宮產指征;若宮口全開后胎頭未銜接,或宮頸擴張停滯超過2h,或有先兆子宮破裂、瘢痕持續疼痛、胎兒窘迫者立即轉剖宮產。在陰道分娩過程中,應密切觀察產程情況,提高警惕,根據宮縮情況、胎心變化、產程進程判斷是否轉剖宮產。第一產程時行人工破膜,觀察頭盆情況,以加速第二產程進程,但不得加強腹壓,以免子宮破裂,可適當放寬陰道助產與會陰側切指征[2]。②剖宮產者為有明顯的剖宮產指征及拒絕陰道分娩者,前次剖宮產為子宮下段縱切口或T形切口、有2次剖宮產史或剖宮產時間少于2年、既往有子宮破裂史、有內科合并癥或產科并發癥[3]。
1.3 觀察指標:觀察兩組患者產時出血量、產后出血量、住院時間、并發癥發生率、新生兒窒息率及Apgar評分。
1.4 統計學分析統計學軟件采用SPSS13.0版,采用(±s)表示組間計量數據,計量資料行t檢驗,計數資料行X2檢驗,差異有統計學意義用P<0.05表示。
2 結果
2.1 兩組產婦各項指標比較,見表1。觀察組產時出血量、產后出血量、住院時間明顯少于對照組,差異有統計學意義(P< 0.05)。
表1 兩組產婦各項指標比較(±s)

表1 兩組產婦各項指標比較(±s)
注:*與對照組相比,P<0.05。
組別 例數產時出血量(ml)產后出血量(ml) 住院時間(d)觀察組 40 115.4±22.5 143.1±22.3 3.6±0.7*對照組 82 258.7±31.4 235.8±44.6 5.8±0.6
2.2 兩組產婦及新生兒各指標比較,見表2。觀察組產婦并發癥發生率明顯低于對照組(P<0.05),兩組新生兒窒息率及Apgar評分無明顯差異(P>0.05)。
表2 兩組產婦及新生兒各指標比較(n%,±s)
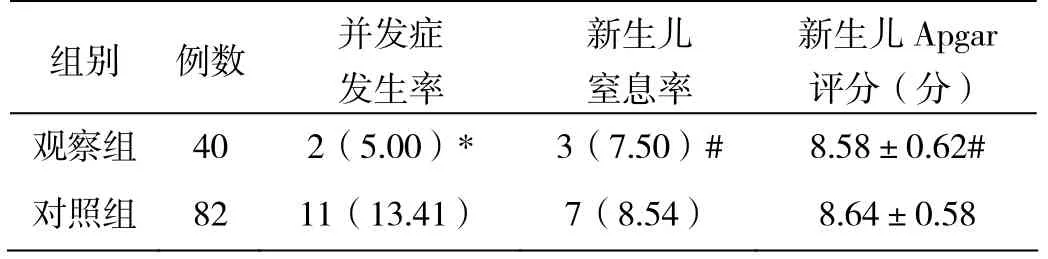
表2 兩組產婦及新生兒各指標比較(n%,±s)
注:*與對照組相比,P<0.05;#與對照組相比,P>0.05。
?
3.討論
以往臨床認為有過剖宮產史產婦再次妊娠行剖宮產風險更小,但剖宮產術后常發生子宮與腹腔粘連,增加了再次剖宮產難度,也降低了術后預后效果。臨床研究統計,瘢痕子宮再次妊娠行自然分娩的產后出血、并發癥發生率與新生兒窒息等并發癥情況與初次陰道分娩者無明顯差異,說明在嚴格規范陰道分娩指征,并在分娩過程中密切觀察和護理,不會增加生產風險,且對母嬰結局無明顯不良影響[4]。因此,臨床在做好充分準備的基礎上行瘢痕子宮陰道分娩具有較高的可行性。本研究結果也顯示,觀察組產時出血量、產后出血量、住院時間及并發癥發生率明顯低于對照組,而兩組新生兒窒息率及新生兒Apgar評分無明顯差異。充分說明對瘢痕子宮在此妊娠產婦行陰道分娩可行性較,利于產婦的恢復,減少并發癥發生,臨床應加強產時監護以促進自然分娩。
[1]周煥娣.瘢痕子宮再次妊娠經陰道分娩或再次剖宮產臨床分析[J].包頭醫學院學報,2016,32(4):61-62
[2]任東健.瘢痕子宮再次妊娠經陰道分娩的可行性及效果分析[J].中國實用醫藥,2015,10(16):18-20
[3]張進先.瘢痕子宮再次妊娠分娩方式的選擇及經陰道分娩安全性的臨床分析[J].中國當代醫藥,2015,22(13):113-115
[4]羅力冰,吳婷.瘢痕子宮再次足月妊娠陰道分娩臨床分析[J].中華實用診斷與治療雜志,2014,28(10):1011-1012
R714.4
A
1672-5018(2016)11-029-01

