神經內科住院患者跌倒的危險因素及對策分析
賈立明 朱燕平 武正戈 趙玉芳 武衛周 景永峰 進高梅
【摘要】 目的 探討神經內科患者跌倒的相關因素并提出解決對策。方法 回顧性分析100例神經內科住院治療發生跌倒患者的臨床資料。結果 100例患者中有13例發生跌倒, 發生率為13.00%, 跌倒患者年齡主要集中在41~50歲、51~60歲、71~80歲。患者跌倒時間分布:8:30~11:00有2例;13:00~17:00有5例;18:30~20:00有2例;22:00~5:00有4例。30例腦梗死患者中有7例跌倒, 占23.33%;45例腦出血患者中有5例跌倒, 占11.11%;25例其他病癥患者中有1例跌倒, 占4.00%。不適癥狀中頭暈和頭痛的比例為20.00%, 無力的比例為12.40%, 癱瘓的比例為10.11%。結論 針對神經內科患者跌倒的危險因素, 采取相應管理措施, 降低患者跌倒發生率, 提高患者生活質量。
【關鍵詞】 神經內科;跌倒;相關因素;管理對策
DOI:10.14163/j.cnki.11-5547/r.2016.15.202
跌倒在神經內科患者中屬于常見現象, 由于神經內科患者受相關疾病的影響, 導致身體各器官功能障礙, 意識、感覺及運動反應遲鈍, 故發生跌倒的幾率較高[1]。有研究表明[2-6], 跌倒后患者發生二次損傷如腦出血、骨折及腦外傷的幾率很大, 嚴重者可導致死亡, 這不但會給患者帶來更大的痛苦和經濟負擔, 嚴重者會釀成醫療糾紛。為了預防神經內科患者跌倒的發生率, 對本院神經內科100例住院患者進行跌倒事件相關因素調查分析, 現將研究結果報告如下。
1 資料與方法
1. 1 一般資料 選取2012年2 月~2014年12月在本院神經內科住院治療發生跌倒的100例患者, 其中男64例, 女36例, 年齡35~88歲, 平均年齡(74.22±4.59)歲, 住院時間11~29 d, 平均住院時間(16.83±4.06)d。疾病類型包括:腦出血45例、腦梗死30例、癲癇15例、高血壓10例。診斷條件符合下述條件之一:①頭痛、頭暈;②體位性低血壓;③行動不便;④視力及聽力不佳;⑤運動及意識障礙, 所有患者均排除疾病急性期。
1. 2 方法 采用調查問卷的形式對100例患者的性別、年齡、文化程度等做統一調查。記錄并統計100例患者的原發疾病因素、跌倒時間及跌倒與不適癥狀的關系。
2 結果
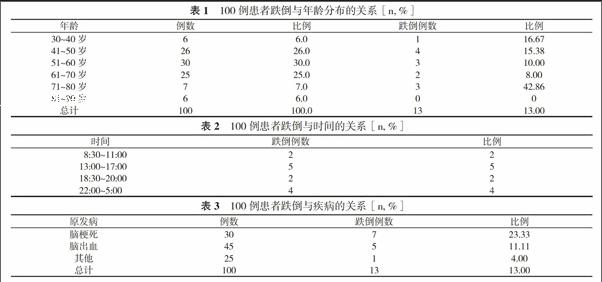
2. 1 患者跌倒與年齡分布的關系 100例患者中有13例發生跌倒, 發生率為13.00%, 跌倒患者年齡主要集中在30~40歲、41~50歲、71~80歲年齡段。見表1。
2. 2 跌倒與時間的關系 100例患者中跌倒時間分布:8:30~11:00有2例(2%);13:00~17:00有5例 (5%);18:30~20:00有2例(2%);22:00~5:00有4例(4%)。見表2。
2. 3 跌倒與疾病的關系 30例腦梗死患者中有7例跌倒, 占23.33%;45例腦出血患者中有5例跌倒, 占11.11%;25例其他病癥患者中有1例跌倒, 占4.00%。見表3。
2. 4 患者跌倒與不適癥狀的關系 不適癥狀中頭暈和頭痛的比例為20.00%, 無力的比例為12.40%, 癱瘓的比例為10.11%。
3 討論
3. 1 跌倒的不良影響 跌倒是指在不能控制或者非故意的情況下跌倒, 并非猛烈的撞擊而倒地, 同時排除癲癇等疾病[7, 8]。由于神經內科患者疾病的特殊性, 故跌倒在神經內科患者中較為常見, 對患者的身心健康及愈后恢復造成嚴重影響, 嚴重者會發生醫療糾紛, 影響醫院聲譽。神經內科患者可能因多種因素影響, 認知能力、自理能力及反應能力均低下, 加之疾病等相關因素導致身體各器官發生功能性減弱, 多伴有意識、運動方面的障礙。
3. 2 跌倒原因及對策分析
3. 2. 1 年齡因素 通過本次調查分析, 發現在年齡方面, 患者跌倒發生率主要集中在30~40歲、41~50歲、71~80歲這3個年齡段。原因分析:這3個年齡段中, 患者活動頻繁, 愛動, 外出活動較多, 對跌倒后的認知不足, 引不起重視, 故發生跌倒的幾率很大;81~90歲這個年齡段的跌倒率為0, 這與患者所患疾病的影響、機體器官的衰退、患者活動力明顯減弱、家人及陪護者相對比較重視患者跌倒的發生、患者單獨活動的幾率很少等有關。針對患者不同年齡段的特點, 應制定相應的預防措施, 如在患者入院前就應宣傳跌倒的相關知識手冊, 入院后, 護士應對患者及家屬做好宣傳教育, 對所在病區的情況進行詳細說明, 并對容易發生跌倒的地點進行著重說明, 提升患者對跌倒的重視程度。其次院方應完善預防跌倒的設施:如廁所安置扶手, 地板使用防滑的地板等。
3. 2. 2 時間因素 本次調查發現, 13例患者跌倒時間分布:8:30~11:00有2例(2%);13:00~17:00有5例 (5%);18:30~20:00有2例(2%);22:00~5:00有4例(4%)。可以看出在時間方面, 神經內科的患者發生跌倒的時間多集中在早上起床、三餐后、晚間入睡前等日常起居, 這些時段往往是住院跌倒事件發生的高峰時段, 應引起重視。根據本次調查結果, 發現13:00~17:00跌倒的發生率高, 這與患者治療后入廁、中午用餐及下床做相關的檢查有關。對于此, 醫護人員應告知家屬應減少外出的頻率, 特殊情況應加強防護, 患者身邊至少有一人陪同; 在22:00~5:00是跌倒的另一高峰時間段, 這個時間院內光線偏暗, 家屬及陪人又少, 在廁所內發生跌倒的幾率很大, 醫護人員在此時期應加強巡視, 給患者及家屬做好宣教工作, 另外在廁所的設施上可選擇安裝明亮的電燈、扶手等。
3. 2. 3 疾病種類因素 30例腦梗死患者中有7例跌倒, 占23.33%;45例腦出血患者中有5例跌倒, 占11.11%;25例其他病癥患者中有1例跌倒, 占4.00%。不適癥狀中頭暈和頭痛的比例為20.00%, 結果表明, 在意外發生跌倒的患者中腦梗死、腦出血多見。而這兩種病癥同時伴有頭暈和頭痛癥狀, 故有上述疾病的患者入院后要加強看護, 同時應積極治療原發病, 這是減輕其癥狀、降低老年患者跌倒發生的重要基礎。
本調查通過對神經內科跌倒患者從一般情況到患者跌倒與年齡、疾病、時間及不適因素等方面進行分析統計, 得出神經內科患者跌倒與以上因素有直接關系, 提示醫護人員應根據患者可能發生的跌倒危險因素, 前瞻性地采取針對性的預防措施, 從而有效地降低患者跌倒發生率。
參考文獻
[1] 祁愛英, 趙艷霞, 楊麗娟, 等.老年腦血管病患者跌倒的相關因素分析.中華現代護理雜志, 2011, 17( 31) :3755-3857.
[2] Siracuse JJ, Odell DD, Gondek SP, et al. Health care and socioeconomic impact of falls in the elderly. American Journal of Surgery, 2012, 203(3):335-338.
[3] 王菁菁.品管圈對降低神經內科住院患者跌倒發生率的效果觀察.齊魯護理雜志, 2015, 21(5):109-110.
[4] 管葉娟.神經內科住院患者跌倒的原因分析及護理對策.臨床合理用藥雜志, 2012, 5(31):154-155.
[5] 盧偉, 周德定, 李延紅. 老年跌倒干預措施效果的Meta分析. 環境與職業醫學, 2006, 23(4):289-294.
[6] 劉輝.老年住院患者跌倒的護理.管理學家雜志, 2012(8):382-383.
[7] 曹曉林, 陳海菊, 朱莉.神經內科患者跌倒相關因素分析及對策. 現代臨床護理, 2010, 9(7):10-11.
[8] 焦晉燕.神經內科老年患者跌倒的因素分析及護理對策.山西醫藥雜志, 2011, 20(10):1060-1061.
[收稿日期:2015-12-30]

