宮腔粘連術后影響FET成功率的臨床因素探討
季曉媛,趙 純,李秀玲,王 培,張軍強,武 恂,曹善仁,李 欣,凌秀鳳
(南京醫科大學附屬南京婦幼保健院,江蘇 南京 210004)
?
宮腔粘連術后影響FET成功率的臨床因素探討
季曉媛,趙純,李秀玲,王培,張軍強,武恂,曹善仁,李欣,凌秀鳳
(南京醫科大學附屬南京婦幼保健院,江蘇 南京 210004)
[摘要]目的探討宮腔粘連術后影響輔助生殖患者凍融胚胎移植(FET)臨床妊娠率的臨床因素。方法回顧性分析2011年3月至2015年6月于南京醫科大學附屬南京婦幼保健院生殖中心因宮腔粘連行宮腔鏡下粘連電切或分離術,擇期行凍融胚胎移植130個周期輔助生殖患者的病歷資料,根據結局分為妊娠組(G1=46例)及非妊娠組(G2=84例),比較兩組的一般情況、術后移植間隔時間、移植胚胎數、優質胚胎數及轉化日子宮內膜厚度。進一步比較妊娠組(G1'=42例)及非妊娠組(G2'=80例)口服雌激素劑量及用藥天數的差異。此外分析不同用藥類型(補佳樂組N1=80例,芬嗎通組N2=42例)、不同優胚數目移植組臨床妊娠率的差異,以期進一步指導臨床治療。結果G1組與G2組的一般情況、術后移植間隔時間、移植胚胎數差異均未見統計學意義(均P>0.05)。G1組移植優質胚胎數(1.83±0.570枚)多于G2組(1.30±0.847枚)(t=4.231,P<0.05);移植2枚優質胚胎組臨床妊娠率分別高于0枚、1枚優質胚胎組(χ2=11.289,P=0.001;χ2=6.605,P=0.013)。G1組轉化日子宮內膜厚度(7.76±1.214mm)高于G2組(6.75±1.131 mm),差異有統計學意義(t=4.725,P<0.05)。G2'組口服雌激素劑量高于G1'組(t=-2.675,P<0.05),用藥天數相近(P>0.05)。N1組不孕年限長于N2組(t=2.516,P<0.05),余項差異均無統計學意義(均P>0.05)。結論對于宮腔粘連術后行凍融胚胎移植的患者,轉化日子宮內膜厚度及移植優質胚胎數是影響其妊娠結局的重要因素,移植2枚優質胚胎能獲得相對更高的臨床妊娠率。
[關鍵詞]宮腔粘連;凍融胚胎移植;子宮內膜厚度;優質胚胎;妊娠結局
宮腔粘連(intrauterine adhesion,IUA)是指各種因素所致子宮內膜損傷性疾病,內膜損傷導致內膜血管改變影響內膜再生[1],是引起育齡期女性不孕的主要因素。針對有生育要求的宮腔粘連患者,行宮腔鏡治療后,借輔助生殖技術(assisted reproductive technology,ART)幫助受孕是尋求良好妊娠結局最為有效的方法。現就南京醫科大學附屬南京婦幼保健院2011年3月至2015年6月宮腔粘連患者的共130個周期,行宮腔鏡治療、凍融胚胎移植(frozen-thawed embryo transfer,FET)后影響其妊娠結局的臨床因素作一探討。
1資料與方法
1.1資料來源
本文匯總了2011年3月至2015年6月于南京醫科大學附屬南京婦幼保健院生殖中心行FET的130例病例資料,其中患者均被診斷為不同程度的宮腔粘連,并先后行宮腔鏡下電切或分離術。FET包括常規體外受精和胚胎移植技術(in vitro fertilization and embryo transfer,IVF-ET)、卵胞漿內單精子注射輔助受精(Intracytoplasmic sperm injection,ICSI)IVF-ET。患者年齡為21~44歲,不育年限為0.25~12年,接受IVF-ET(ICSI)的原因主要包括盆腔輸卵管因素、男性因素等。遵循的納入及排除標準如下:
納入標準:基礎內分泌在正常范圍內;雙側卵巢竇卵泡數均≥5;均被診斷為不同程度宮腔粘連。排除標準:單側或雙側卵巢存在占位性病變;卵巢早衰(包含隱匿性早衰);存在子宮內膜炎和宮頸炎;移植前存在單側或雙側輸卵管積水;存在子宮占位性病變和畸形。
1.2內膜準備方案
FET常用的內膜準備方案有3種:自然周期、誘導排卵周期和激素替代周期[2]。本組數據采用自然周期或雌孕激素替代周期(補佳樂/芬嗎通)準備內膜,月經第2~3天始予補佳樂6~8mg/日或芬嗎通紅片2~4mg/日口服,期間根據內膜情況調整用藥,卵泡破裂或內膜厚度達到7mm后,開始肌肉注射40~80mg黃體酮予黃體支持,第4天行卵裂期胚胎移植或者第6天行囊胚移植。
1.3胚胎評分
按照Peter卵裂期胚胎評分系統評估卵裂期胚胎質量。Ⅰ級:卵裂球大小均勻,形狀規則,透亮,碎片<10%;Ⅱ級:卵裂球稍不均勻或形狀稍不規則,胞漿有顆粒現象,碎片在10%~20%之間;Ⅲ級:卵裂球明顯不均勻或形狀明顯不規則,胞漿有顆粒現象,碎片在20%~50%之間;Ⅳ級:卵裂球嚴重不均勻或形狀嚴重不規則,胞漿有顆粒現象,碎片>50%。將≥6個細胞的Ⅰ、Ⅱ級胚胎定義為優質胚胎,其他形式的胚胎為非優質胚胎。
根據Garnder囊胚分級法對形成的囊胚進行分級。先根據囊胚的擴張和孵出程度將囊胚分成1~6級:1級,早期囊胚,囊胚腔體積<囊胚總體積的一半;2級,囊胚腔體積>囊胚總體積的一半;3級,完全擴張囊胚,囊胚腔占據整個囊胚;4級,擴張后囊胚,囊胚腔體積較早期囊胚明顯擴大,透明帶變薄;5級,正在孵化的囊胚,囊胚正在從透明帶破裂口孵出;6級,孵化出的囊胚,囊胚完全從透明帶中脫出。3~6級囊胚需對內細胞團(Inner cell mass,ICM)和滋養外胚層細胞(trophectoderm,TE)進行評分。ICM評分:A級,細胞數目多,結合緊密;B級,細胞數目較少,結合較松散;C級,細胞數目極少。TE評分:A級,細胞數目多,囊胚四周均有細胞分布;B級,細胞數目較少,上皮細胞較松散;C級,細胞數目極少。本中心將囊胚培養5~6天發育至2~6級的囊胚,內細胞團質量分級≥B級視為可凍存囊胚,并將第5~6天評分≥3BB的囊胚定為優質囊胚。
1.4胚胎移植
所有胚胎均采用玻璃化冷凍,復蘇后16小時觀察,選擇存活的胚胎移植。
1.5分組情況
移植后14天抽血查β-人絨毛膜促性腺激素(hCG),若β-hCG>50mIU/mL為生化妊娠,移植后28天超聲監測宮腔內見孕囊為臨床妊娠。將納入的130個周期根據結局分為妊娠組及非妊娠組。除卻8例自然周期未用藥,122例激素替代周期中又分為補佳樂組80例及芬嗎通組42例。補佳樂組患者加用口服補佳樂(戊酸雌二醇1mg/片),芬嗎通組患者使用芬嗎通中的17β雌二醇片(2mg/片)。
1.6統計學方法
采用SPSS 17.0軟件進行統計學分析。計數資料以例數及百分比表示,計量資料以均數土標準差表示,組間比較采用獨立樣本t檢驗,組間率的比較采用行×列表資料的卡方檢驗,檢驗標準以P<0.05為差異有統計學意義。
2結果
2.1兩組患者一般情況及臨床各項指標與妊娠結局的關系
在納入的130個周期中獲得臨床妊娠有46例,臨床妊娠率為35.38%,未著床或者生化妊娠者有84例,兩組患者的年齡、不孕年限、基礎內分泌、體質量指數、移植胚胎數、宮腔粘連術后移植間隔時間差異均無統計學意義(均P>0.05);不孕類型中主要為繼發性不孕癥,其中妊娠組轉化日子宮內膜厚度高于非妊娠組,兩組間差異存在統計學意義(t=4.725,P<0.001);兩組的移植優質胚胎數比較差異也存在統計學意義(t=4.231,P<0.001),見表1。在130個周期患者中,轉化日子宮內膜形態為A、B、B~C、C的4種形態分布及妊娠率分別為1例(1/1)、109例(40/109)、15例(4/15)、5例(1/5)。

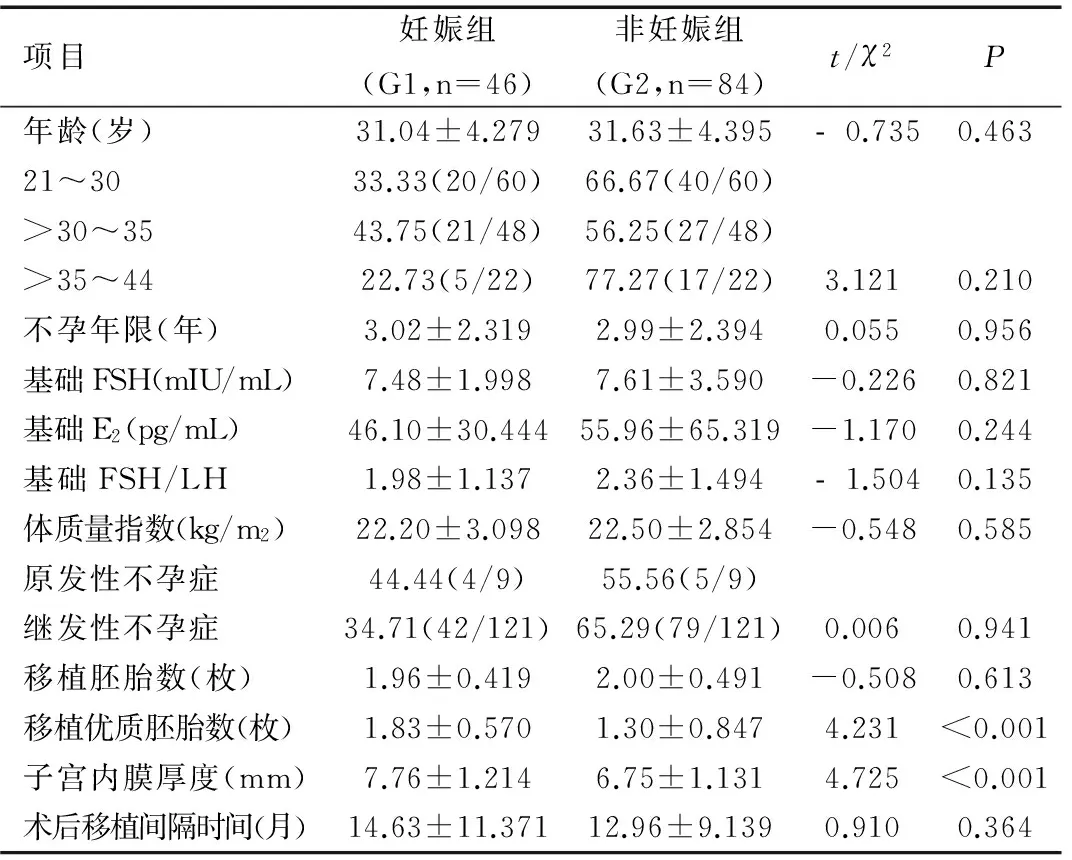
項目妊娠組(G1,n=46)非妊娠組(G2,n=84)t/χ2P年齡(歲)31.04±4.27931.63±4.395﹣0.7350.46321~3033.33(20/60)66.67(40/60)>30~3543.75(21/48)56.25(27/48)>35~4422.73(5/22)77.27(17/22)3.1210.210不孕年限(年)3.02±2.3192.99±2.3940.0550.956基礎FSH(mIU/mL)7.48±1.9987.61±3.590-0.2260.821基礎E2(pg/mL)46.10±30.44455.96±65.319-1.1700.244基礎FSH/LH1.98±1.1372.36±1.494﹣1.5040.135體質量指數(kg/m2)22.20±3.09822.50±2.854-0.5480.585原發性不孕癥44.44(4/9)55.56(5/9)繼發性不孕癥34.71(42/121)65.29(79/121)0.0060.941移植胚胎數(枚)1.96±0.4192.00±0.491-0.5080.613移植優質胚胎數(枚)1.83±0.5701.30±0.8474.231<0.001子宮內膜厚度(mm)7.76±1.2146.75±1.1314.725<0.001術后移植間隔時間(月)14.63±11.37112.96±9.1390.9100.364
2.2不同妊娠結局組雌激素用藥情況
依據子宮內膜厚度的差異性表現,進一步比較不同妊娠結局組在口服雌激素用量及時間上有無差異,結果顯示非妊娠組口服雌激素劑量高于妊娠組(t=-2.675,P=0.009),用藥天數差異無統計學意義(P>0.143),見表2。


Table 2 Comparison of administration of oral estrogen between patients with different pregnancy ±S)
注:G1'組不包括G1組4例自然周期;G2'組不包括G2組4例自然周期。
2.3不同用藥組的基本情況及妊娠結局情況
不同妊娠結局組在雌激素用量上存在差異,除卻8例自然周期組,在不同類型激素替代周期行內膜準備的過程中,補佳樂組80例,芬嗎通組42例,兩組的年齡、基礎FSH/LH、子宮內膜厚度、雌激素用量及用藥時間差異均無統計學意義(均P>0.05)。補佳樂組妊娠率高于芬嗎通組,但差異無統計學意義(P>0.05);而補佳樂組不孕年限長于芬嗎通組,差異有統計學意義(t=2.516,P=0.013),見表3。



項目補佳樂組(N1,n=80例)芬嗎通組(N2,n=42例)t/χ2P年齡31.70±4.35930.71±4.1921.2020.232不孕年限3.27±2.5282.34±1.5312.5160.013基礎FSH/Lp.24±1.4662.09±1.1540.5490.584子宮內膜厚度(mm)7.15±1.3136.84±0.8851.3610.176雌激素用量(mg)130.76±69.911113.50±60.2431.3570.177用藥天數(天)16.14±6.90618.17±5.975-1.6130.109妊娠結局32(40.00)10(23.81)3.1980.074
2.4移植不同優質胚胎數的妊娠結局情況
無優質胚胎移植與移植1、2、3枚優質胚胎的患者臨床妊娠率分別為5.56%,23.68%,49.25%,42.86%,其整體差異有統計學意義(χ2=15.901,P=0.001)。各組間通過卡方分割兩兩比較,無優質胚胎移植組與移植1、3枚優質胚胎的患者妊娠率組間比較差異無統計學意義(P>0.05);移植3枚優質胚胎的患者與移植1、2枚優質胚胎的患者妊娠率組間比較差異無統計學意義(P>0.05);移植2枚優質胚胎與移植0、1枚優質胚胎組分別比較,其妊娠結局差異均有統計學意義(χ2=11.289,P=0.001;χ2=6.605,P=0.013)。0、1、2、3枚優質胚胎移植組,卵裂期胚胎及囊胚移植所占比例見表4,0、1枚優質胚胎組,卵裂期胚胎與囊胚的妊娠結局差異無統計學意義(P>0.05),2枚優質胚胎移植組囊胚妊娠率優于卵裂期胚胎(χ2=11.147,P=0.001)。
表4移植不同優質胚胎數的妊娠結局
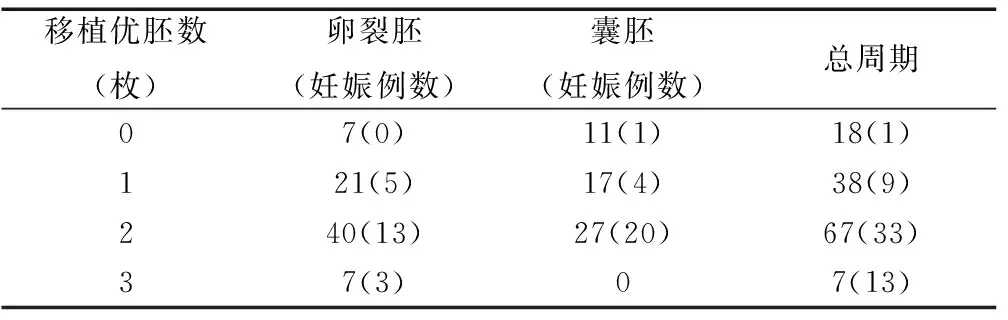
Table 4 Pregnancy outcomes of patients receiving different numbers of high-quality embryos
注:3枚優胚移植組中,囊胚移植比率為零,故未進一步比較其與卵裂胚妊娠結局的差異。
3討論
3.1宮腔粘連的預防及治療
宮腔粘連(IUA)又稱Asherman綜合征,是由于宮腔內膜受損后形成宮腔部分或全部粘連的現象,90%以上系刮宮損傷子宮內膜所致。2012年方璐等[3]統計了265例不孕癥患者宮腔鏡檢查資料,結果顯示在繼發不孕組中宮腔粘連的檢出率為41.5%,高于原發不孕組(18.9%,λ2=14.535,P<0.01)。結合本資料分析顯示,宮腔粘連患者就診行FET的原因多以繼發性不孕為主,各組均在90%以上,可見宮腔粘連是引起育齡期女性繼發性不孕的主要因素,刮宮過程中所產生的機械性損傷更是導致宮腔粘連發生的最主要的因素,因而如何有效防止意外懷孕所致的過度刮宮成為關鍵。
對于已經形成的宮腔粘連,目前臨床常規處理措施主要包括宮腔鏡下分離粘連、術后預防再次粘連及輔以雌激素促進內膜修復三大方面。本中心數據表明,宮腔粘連術后行FET治療后妊娠率達到35.38%,對于有生育要求的宮腔粘連患者而言,不失為最佳選擇。然而針對一些中、重度宮腔粘連患者,因子宮內膜基底層破壞較嚴重,子宮內膜及腺體的再生能力低下,且子宮內膜的容受性差,手術治療后預后差,可考慮子宮內膜干細胞治療[4]。2011年Nagori等通過移植患者自體CD9+CD44+CD90+BMSCs治療了1例重度IUA患者,使其成功受孕,2014年10月國內也有類似報道,令其成為中重度宮腔粘連治療的新思路。
3.2年齡及卵巢功能狀態與妊娠結局的關聯性
高齡及卵巢功能狀態是影響妊娠結局的重要因素。本研究中將年齡進一步分組,3個年齡層次妊娠結局總體未見明顯差異,考慮不排除樣本量的局限性所致偏差。基礎FSH值是衡量卵巢儲備功能常用的指標,但臨床上常發現年輕不孕婦女或基礎FSH值正常者也存在著卵巢低反應現象。Shrim等2006年提出FSH/LH比值可用于預測IVF結局及卵巢儲備功能。本研究將患者月經第2~3天的基礎FSH、E2、FSH/LH予以記錄分析,各組間未見明顯差異。可見本研究中年齡及卵巢功能狀態并非影響妊娠結局的因素之一,保證了樣本的同質性及結論的可靠性。
3.3子宮內膜厚度與妊娠結局的關聯性
子宮內膜厚度被認為與胚胎著床息息相關,進而影響妊娠的成功,子宮內膜太厚或者太薄都會影響胚胎的著床,之前眾多觀點以6mm為界,認為在此前后妊娠結局可出現差異。Dain等[5]回顧性分析了2005年至2010年737例捐卵周期,認為子宮內膜厚度在9.1~10mm這一區間的患者會有更高的臨床妊娠率及活產率,但對于宮腔粘連術后的患者,這樣的內膜厚度在臨床幾乎很難達到。Shapiro等[6]研究發現,FET周期中的子宮內膜能更好地避免鮮胚移植周期中藥物對子宮內膜容受性的損傷,以提高妊娠率。本研究通過比較分析宮腔粘連術后行FET的患者兩組不同妊娠結局發現妊娠組子宮內膜厚度明顯優于非妊娠組,進而推知,在一定范圍內,子宮內膜厚度與妊娠結局存在關聯性,子宮內膜越厚,妊娠率越高。
3.4不同類型雌激素用量及使用時間與妊娠結局的相關性
月經周期中隨著雌激素水平的上升內膜不斷增長、增生和修復,當體內雌激素水平過低時會導致子宮內膜增生不佳而影響胚胎著床。本研究數據表明,在運用補佳樂或芬嗎通準備內膜的過程中,妊娠組口服雌激素的用量小于非妊娠組,結合相應轉化日子宮內膜厚度均值,提示并非雌激素用量越大子宮內膜越厚、妊娠結局越好,可能還要綜合考慮子宮內膜功能的狀態、移植胚胎質量等因素的影響。
目前,常用的內膜準備方案有自然周期和人工周期。既往人工替代周期中使用的雌激素主要為補佳樂,但針對反復使用大劑量補佳樂刺激后仍不能達到理想內膜厚度,有研究中心在人工周期中嘗試使用芬嗎通(紅片)刺激子宮內膜增長,獲得了一定的效果[7]。補佳樂[8]每片含1mg戊酸雌二醇,需經肝臟脫除戊酸基才能變成有活性的17β-E2,芬嗎通紅片每片含有2mg 17β-E2,17β-E2為微粒化E2,不需要轉換就能直接作用于雌激素受體。在FET內膜準備過程中前者比后者是否更具優勢?研究表明,補佳樂組與芬嗎通組在口服雌激素用量、用藥天數及轉化日子宮內膜厚度的比較上均未見差異,兩者的妊娠結局差異也無統計學意義。進一步推論,針對宮腔粘連患者行宮腔鏡手術治療后,其子宮內膜對不同藥物刺激的反應性幾近相同,臨床上無絕對妊娠相關性;但補佳樂組不孕年限明顯長于芬嗎通組,可由于周期個數的局限性,需待擴大樣本量后進一步深入研究。
3.5移植不同數目優質胚胎及不同時期胚胎對妊娠結局的影響
有學者認為影響FET妊娠率的主要因素包括胚胎質量、子宮內膜容受性以及胚胎和子宮內膜的同步性[9]。有研究顯示,移植優質胚胎可得到較高的妊娠率[10]。本研究可推知移植胚胎數目與妊娠結局無明確相關性,但在妊娠組移植優質胚胎數明顯高于非妊娠組;進而根據移植優胚0、1、2、3枚分為4組,結果顯示移植2枚優質胚胎組分別與移植0枚、1枚優胚組相比前者能獲得更滿意的妊娠結局。2002年歐洲生殖醫學年會指出,輔助生殖技術的理想結局是出生一個足月健康的孩子,應該盡量避免多胎妊娠及異位妊娠發生[11]。本研究的不足之處在于統計妊娠結局的同時未將多胎妊娠率、異位妊娠率納入細化分析,與樣本量的局限性不無關系。
Adler等[12]報道,通過囊胚培養可以篩選出整倍體胚胎,囊胚的整倍體率要高于卵裂期胚胎。本文數據分析顯示,2枚優胚移植組中囊胚妊娠率優于卵裂期胚胎(P=0.001),可見囊胚培養-移植技術與卵裂期胚胎移植技術相比,可以獲得更高的胚胎種植率和臨床妊娠率。
綜上所述,宮腔粘連術后行FET的患者,轉化日子宮內膜厚度及移植優質胚胎數與良好的妊娠結局息息相關,移植2枚優質胚胎能獲得相對更高的臨床妊娠率;但對隨之而來的多胎妊娠率、異位妊娠率,需待擴大樣本量后進一步權衡,深入分析。
[參考文獻]
[1]Conforti A,Alviggi C,Mollo A,etal.The management of Asherman syndrome:a review of literature[J].Reprod Biol Endocrinol,2013,11:118.
[2]Groenewoud E R, Cantineau A E, Kollen B J,etal.What is the optimal means of preparing the endometrium in frozen-thawed embryo transfer cycles?A systematic review and meta-analysis[J].Hum Reprod Update,2013,19(5):458-470.
[3]方璐,吳國平,郭麗,等.宮腔鏡在輔助生殖中的應用意義分析[J].臨床軍醫雜志,2012,40(4):884-886.
[4]Kyo S, Maida Y, Inoue M.Stem cells in endometrium and endometrial cancer:accumulating evidence and unresolved questions[J].Cancer Lett,2011,308(2):123-133.
[5]Dain L, Bider D, Levron J,etal.Thin endometrium in donor oocyte recipients: enigma or obstacle for implantation?[J].Fertil Steril,2013,100(5):1289-1295.
[6]Shapiro B S, Daneshmand S T, Garner F C,etal.Evidence of impaired endometrial receptivity after ovarian stimulation for in vitro fertilization:a prospective randomized trial comparing fresh and frozen-thawed embryo transfer in normal responders[J].Fertil Steril,2011,96(2):344-348.
[7]孫林,王磊,柯雪,等.芬嗎通在凍融周期子宮內膜發育不良患者中的應用[J].生殖醫學雜志,2014,23(1):42-47.
[8]王佩玉,趙軍招,金聰聰,等.芬嗎通和補佳樂在凍融胚胎移植周期中的應用比較[J].溫州醫科大學學報,2015,45(1):36-39,44.
[9]朱鵬云,林妍,劉蕓.激素替代方案應用于子宮內膜生長不良患者凍胚移植內膜準備[J].中華臨床醫師雜志(電子版),2012,6(12):3289-3293.
[10]Niinimaki M, Veleva Z, Martikainen H.Embryo quality is the main factor affecting cumulative live birth rate after elective single embryo transfer in fresh stimulation cycles[J].Eur J Obstet Gynecol Reprod Biol,2015,194:131-135.
[11]Sazonova A, Kallen K, Thurin-Kjellberg A,etal.Obstetric outcome in singletons after in vitro fertilization with cryopreserved/thawed embryos[J].Hum Reprod,2012,27(5):1343-1350.
[12]Adler A, Lee H L, Mcculloh D H,etal.Blastocyst culture selects for euploid embryos:comparison of blastomere and trophectoderm biopsies[J].Reprod Biomed Online,2014,28(4):485-491.
[專業責任編輯:童國慶]
[收稿日期]2015-09-12
[基金項目]國家自然科學基金資助項目(812707010,81471457)
[作者簡介]季曉媛(1990-),女,在讀碩士研究生,主要從事生殖醫學的研究。
[通訊作者]凌秀鳳,主任醫師。
doi:10.3969/j.issn.1673-5293.2016.04.026
[中圖分類號]R711.6
[文獻標識碼]A
[文章編號]1673-5293(2016)04-0493-04
Influencing factors of FET success rate after receiving surgery for intrauterine adhesion
JI Xiao-yuan, ZHAO Chun, LI Xiu-ling, WANG Pei, ZHANG Jun-qiang, WU Xun, CAO Shan-ren, LI Xin, LING Xiu-feng
(Nanjing Maternity and Child Health Hospital, Affiliated Hospital of Nanjing Medical University, Jiangsu Nanjing 210004, China)
[Abstract]Objective To investigate the clinical factors that affect the pregnancy rate of frozen-thawed embryo transfer(FET) for patients who receiving surgery for intrauterine adhesion (IUA).Methods Retrospective analysis of the medical records of 130 patients in 130 FET cycles were carried out. All those patients received elective FET after undergoing hysteroscopic electric resection or hysteroscopic adhesiolysis at the reproductive center of Nanjing Maternity and Child Health Hospital Affiliated Hospital of Nanjing Medical University during March 2011 to June 2015. In accordance with the outcomes, those patients were divided into pregnant group (G1=46) and non-pregnant group (G2=84). Patients’general conditions, interval time between surgery and embryo transplantation, numbers of transplanted embryos, high-quality embryosand endometrial thickness on the day of transformation were compared between two groups.Further comparisons were conducted to compare the differences in dosage and duration of oral estrogen between the pregnant group (G1'=46) and non-pregnant group (G2'=80). In addition, differences in clinical pregnancy rate among patients who received different types of medication (Progynova group N1=80, Femonston group N2=42) and different numbers of high-quality embryo transplantations were analyzed so as to further guide clinical treatments. Results There were no statistically significant differences in patients’ general conditions, interval time between surgery and embryo transplantation and numbers of transplanted embryos between G1 group and G2 group (all P>0.05). G1 group (1.83±0.570) outnumbered G2 group (1.30±0.847) in transplanted high-quality embryos (t=4.231, P<0.05). As for patients who received two transplanted high-quality embryos, they had higher pregnancy rates than those who didn’t receive any or only one high-quality embryo (χ2=11.289,P=0.001; χ2=6.605,P=0.013). G1 group (7.76±1.214mm) exceeded G2 group (6.75±1.131mm) in terms of endometrial thickness on the day of transformation with statistical significance (t=4.725, P<0.05). Patients in G2' groupreceived higher dose of oral estrogen than those in G1’group (t=-2.675, P<0.05). The duration of medication was approximately the same in both groups (P>0.05). Patients in N1 group had longer infertility durations than those in N2 group (t=2.516, P<0.05). No statistically significant difference was identified in remainder terms (all P>0.05). Conclusion For patients who receiving FET after undergoing surgery for IUA, the endometrial thickness on the day of transformation and the number of transplanted high-quality embryos are the key factors affecting pregnancy outcomes.Transplanting two high-quality embryos can achieve relatively higher clinical pregnancy rate.
[Key words]intrauterine adhesion (IUA);frozen-thawed embryo transfer(FET); endometrial thickness; high-quality embryo;pregnancy outcomes

